Démarche clinique
Pour des raisons didactiques, nous distinguerons trois formes cliniques :
- la forme inguino-pariétale,
- l’arthropathie pubienne,
- la pathologie des adducteurs.
Mais il est évident que, dans la « vraie vie », il s’agit le plus souvent de formes intriquées, ce qui supposera bien évidemment d’avoir un examen clinique programmé exploratoire de ces trois étages.
La forme inguino-pariétale (10, 16-18)
L’anamnèse
L’anamnèse est fondamentale. Deux situations cliniques peuvent se présenter.
- Un début traumatique provoque une déchirure par contraction excentrique le plus souvent ou étirement brutal. Elle induit une impotence fonctionnelle immédiate, voire totale, avec hématome pariétal et une évolution le plus souvent vers un tableau chronique.
- Le début est le plus souvent progressif micro-traumatique et il est important d’analyser la gestuelle inductrice de cette douleur inguino-pariétale. Elle est fréquemment générée par une accélération, une décélération, mais également lors des frappes des balles brossées notamment de l’intérieur du pied ou des courses avec changement d’axe. Chez le hockeyeur, le mouvement du patineur correspond à des cinématiques de rotations/ abductions de hanche qui reproduisent cette douleur abdominale.
L’interrogatoire doit préciser la durée d’évolution, l’importance de son implication dans l’entraînement et dans la performance sportive en même temps que les traitements précédemment induits.
L’examen clinique
L’examen clinique est programmé, systématique et commence en position debout par une palpation de l’orifice inguinal en position monopodale et en recherchant une impulsivité à la toux (Fig. 9).
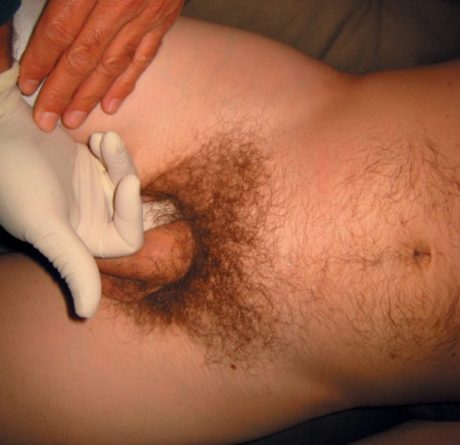
Figure 9 – Palpation de l’orifice inguinal.
Cet examen est le plus souvent négatif chez le sportif de haut niveau, car il est fondamental de bien distinguer ces hernies inguinales indirectes, plus souvent apanage du sujet âgé, de la déhiscence des abdominaux entre le tendon conjoint et le ligament inguinal responsable du signe de Malgaigne qui est la « vraie » forme du sportif conditionnant la thérapeutique chirurgicale par abaissement du tendon conjoint et suture au ligament inguinal. On complétera cette manœuvre en décubitus avec contraction isométrique et concentrique des abdominaux. La palpation de la paroi se fait au niveau des droits abdominaux ainsi que des obliques (Fig. 10).

Figure 10 – Palpation du droit abdominal.
Le testing des abdominaux se fait en isométrique en course interne, neutre et externe. On effectuera systématiquement un testing concentrique dans l’axe et en oblique de même qu’un testing excentrique (Fig. 11).

Figure 11 – Contraction isométrique des abdominaux.
Tous ces signes doivent reproduire le vécu du sportif, ce qui en fait toute la valeur dans l’orientation thérapeutique à la différence de l’image qui ne « parle » pas forcément. Le signe de Malgaigne (Fig. 12 et 13), comme nous le précisions précédemment, est fondamental
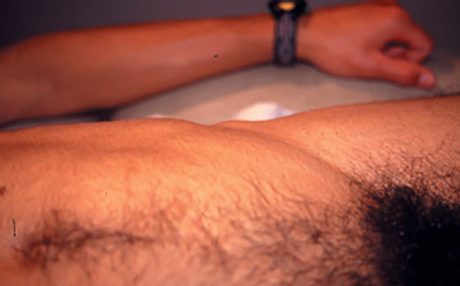
Figure 12 – Signe de Malgaigne unilatéral chez un footballeur professionnel.
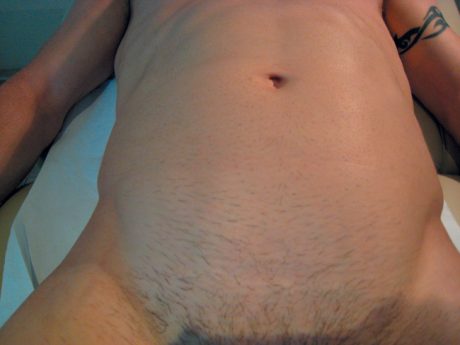
Figure 13 – Signe de Malgaigne bilatéral chez un footballeur international.
et consiste à effectuer en décubitus dorsal une poussée d’air vers les bras qui, en cas de positivité, vont être l’expression de deux boudins latéraux témoignant de la déhiscence des obliques abdominaux ou plus exactement de la zone entre le tendon conjoint et le ligament inguinal (Fig. 14 et 15).
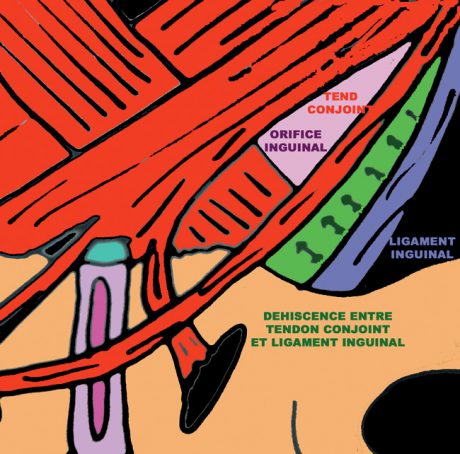
Figure 14 – Déhiscence entre le tendon conjoint et le ligament inguinal.
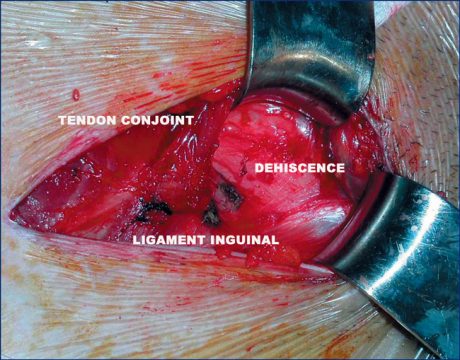
Figure 15 – Déhiscence entre le tendon conjoint et le ligament inguinal (Pr Jaeger).
On aura pris soin également, à visée différentielle, de palper les testicules et le cordon inguinal.
De même, un bref examen neurologique (19) recherchera une hypoesthésie dans le territoire du nerf ilio-inguinal, ilio-hypogastrique ainsi que de la branche antérieure du nerf obturateur (Fig. 16).
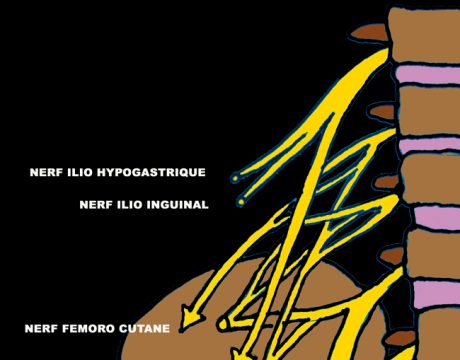
Figure 16 – Petits nerfs du plexus.
Qu’attendons-nous, cliniciens, du radiologue dans le cadre de ce syndrome abdominal ?
Pas grand chose !!
Le diagnostic est avant tout clinique et l’axe thérapeutique peut être conditionné par :
- l’interrogatoire et le vécu du sportif,
- le bilan clinique, et particulièrement le signe de Malgaigne.
Quid de l’échographie abdominale ?
Elle retrouvera éventuellement une hernie inguinale indirecte, ce que le doigt du clinicien dans différentes positions aura parfaitement perçue et qui, quoi qu’il en soit, n’est pas la problématique de la pubalgie abdominale du sportif qui réalise une hernie directe et non pas une hernie indirecte objectivée par le signe de Malgaigne.
Y a-t-il une imagerie qui plaiderait pour un Nesovic bilatéral alors que la sémiologie clinique est unilatérale ?
Cette question importante n’est élucidée ni par la clinique ni par l’imagerie.
L’arthropathie pubienne
L’anamnèse
À l’anamnèse, il s’agit d’une douleur mécanique localisée sur cette symphyse pubienne à type de cisaillement. Elle est induite au football par les frappes de balle particulièrement de l’intérieur du pied, les changements de direction, accélérations, décélérations et se trouve majorée par l’appui monopodal alterné et en particulier par le sautillement à cloche-pied.
L’examen clinique
On retrouve une douleur très élective à la pression de la symphyse pubienne ainsi qu’une douleur générée lors des épreuves de cisaillement dynamique dont les manœuvres sont multiples (écartement des ailes iliaques, manœuvre de Laguerre, douleur induite en flexion, rotation interne, adduction de hanche, sautillement…). Mais attention au diagnostic différentiel en particulier chez des jeunes femmes « étiquetées de pubalgie » qui sont le plus souvent l’expression d’une fracture de fatigue de la branche pubienne (20). Le diagnostic sera évoqué par un palper très attentif des branches pubiennes à proximité de la symphyse ou des branches ilio-ischiatiques à distance, avec la notion que toute douleur très élective osseuse dans un contexte sportif doit faire évoquer ce diagnostic de fracture de fatigue.
Quelle est notre attente vis-à-vis de l’imagerie ?
Ce sont ces situations qui supposent une coordination avec nos confrères radiologues. Radiographies certes (Fig. 17),
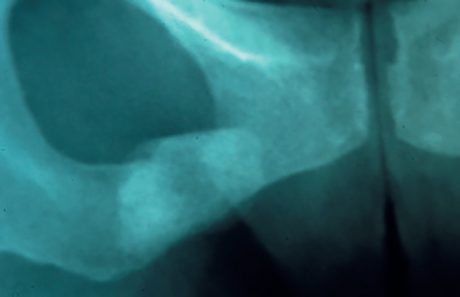
Figure 17 – Radiographie montrant une fracture de fatigue chez une marathonienne.
mais plus volontiers résonance magnétique nucléaire (Fig. 18) montrant une image d’hypersignal T2 de la branche ischio-pubienne (20).
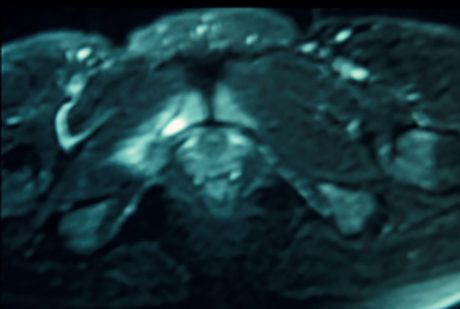
Figure 18 – IRM montrant une fracture de fatigue.
Persiste néanmoins dans notre confrontation radiologique/ clinique une ambiguïté de taille, à savoir l’incroyable discordance et l’absence de parallélisme radio-clinique sur ces images très importantes de symphyse pubienne réalisant une condensation avec érosion sous-chondrale, amputation des angles notamment inférieurs de la symphyse chez des sujets parfaitement asymptomatiques (Fig. 19).
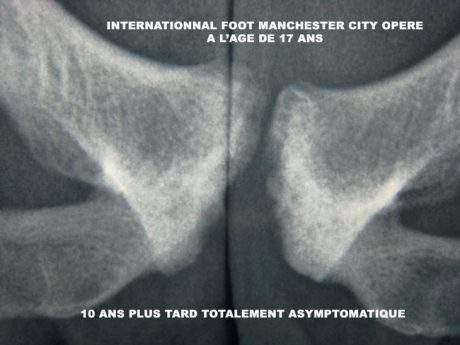
Figure 19 – Symphyse asymptomatique chez un footballeur international opéré 10 ans plus tôt.
Ces anomalies sont multiples et fréquentes chez le sportif de haut niveau et en particulier dans le football et cette absence de parallélisme radio-clinique s’exprime aussi bien sur la douleur que sur le degré de limitation. Un grand nombre de ces anomalies n’apportent donc pas d’élément décisif en termes tant diagnostique que de thérapeutique. De même, la radiographie ne permet pas de dater une éventuelle reprise sportive que pourrait par contre suggérer un œdème osseux sous-chondral en IRM. La classique double fente reste, comme la radiographie, sans corrélation évidente avec la clinique.
La pathologie des adducteurs (15, 21)
Elle peut s’exprimer à différents niveaux, de la jonction téno-osseuse à type d’enthésopathie, un peu plus bas à type de tendinopathie corporéale, sachant que la transition est extrêmement rapide entre tendons et muscles concernant les adducteurs, et enfin, musculaire proximale.
L’anamnèse
Là aussi on s’enquerrera à l’anamnèse d’un début aigu sur un mouvement forcé d’adduction ou d’accélération ou à l’inverse chronique, progressive ou faisant suite à une forme aiguë.
Nous considérons toujours la classification de Blazina et de Rodineau.
- Stade I : douleur après effort et diminuant au repos.
- Stade II : douleur en début d’effort s’estompant puis revenant à la fatigue.
- Stade III : diminution qualitative et quantitative de la performance sportive.
- Stade IV : arrêt du sport et interférence dans la vie quotidienne.
Les gestes agressifs sont, au football, les changements de direction, de course, les accélérations, décélérations, les tackles jambes en adduction forcée, les frappes de l’intérieur du pied, brossé, parfois plus simplement les simples passes du plat du pied.
L’examen clinique
L’examen clinique est programmé, systématique, et va reposer sur une douleur à la palpation très attentive de proximal en distal de l’adducteur. On reproduit cette douleur classiquement en étirement passif, mais surtout lors des contractions contre résistance en isométrie, en concentrique et en excentrique dans les différentes courses (Fig. 20).
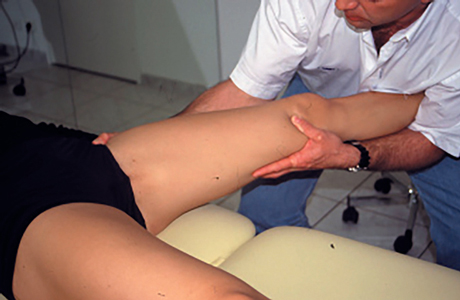
Figure 20 – Contraction excentrique.
Quelle est notre attente vis-à-vis de l’imagerie ?
C’est dans cette localisation que l’échange radio-clinique est le plus enrichissant et nécessaire à la synthèse thérapeutique.
L’échographie
L’échographie est souvent réalisée de première intention. Elle permet le diagnostic de tendinose devant un aspect hypoéchogène du tendon (4, 22-24). On peut objectiver la présence d’une désinsertion partielle ou complète devant une plage de décollement anéchogène (liquidienne) à l’interface tendon-os au niveau de l’insertion du pubis. Les désinsertions complètes s’accompagnent d’une rétraction tendineuse, élément important du diagnostic. La lésion des adducteurs peut siéger plus bas, à type de désinsertion myo-tendineuse ou myo-aponévrotique. Par contre, l’échographie est volontiers prise à défaut dans les lésions musculaires profondes (obturateur externe). Elle ne permet pas d’apprécier la part ostéo-articulaire de la pubalgie souvent associée et comporte toujours la limite d’être opérateur dépendant.
L’IRM
L’IRM est l’examen de référence (4, 22-25, 27). C’est la seule technique capable de réaliser un bilan lésionnel complet avec une étude simultanée des os, du fibrocartilage, des insertions tendineuses et musculaires sur le pubis. Elle doit techniquement comporter une étude dans les trois plans (frontal, sagittal et axial) en pondération T2 suppression de graisse et le plan frontal en spin-écho T1. Des coupes pondérées en T1 suppression de graisse après injection de gadolinium sont réalisées lorsque l’on veut apprécier l’activité de la cicatrisation en cours, particulièrement dans le suivi des sportifs de haut niveau afin de guider la reprise. Lorsqu’elles sont récentes, le signal des lésions est fortement rehaussé par le contraste. Selon Zoga (25) dans une série de 102 patients opérés, l’IRM trouve une cause à la pubalgie dans 98 % des cas. Près de 75 % des patients opérés présentaient une lésion des adducteurs à l’intervention. Cette lésion était visible à l’IRM dans 86 % des cas. Ainsi, la sensibilité de l’IRM pour le diagnostic de lésion des adducteurs est de 86 %, sa spécificité de 89 % et sa valeur prédictive positive de 96 %. Les coupes axiales pondérées en T2 avec suppression de graisse démontrent au mieux les lésions tendineuses aiguës et chroniques. Une tendinose est parfois visible sous la forme d’une plage en hypersignal T2 modérée et à limite floue.
Une rupture partielle apparaît sous la forme d’une plage en hypersignal T2 franc de type liquidien hématique bien limité. Peut également survenir une désinsertion tendineuse complète avec rétraction. Plus rarement peuvent exister des ruptures de la jonction myo-tendineuse ou des désinsertions myo-aponévrotiques des adducteurs.
Par extension, à travers le complexe aponévrotique prépubien (CAPB), la lésion peut s’étendre vers le haut à l’insertion des droits abdominaux. Près de 90 % des patients opérés présentaient ainsi une lésion des grands droits. L’IRM possède une sensibilité et une spécificité de 100 % pour le diagnostic de rupture des grands droits. Elle est le plus souvent prise en défaut dans le diagnostic des lésions dégénératives tendineuses sans image de rupture.



