Lésions ligamentaires – Entorses et luxations des doigts longs
Les sports de contact et de ballon sont de grands pourvoyeurs d’entorses et de luxations des doigts longs. Elles concernent le plus souvent l’articulation interphalangienne proximale, plus rarement l’articulation métacarpo-phalangienne et exceptionnellement l’articulation interphalangienne distale. Souvent bénignes, ces lésions n’entraînent pas de séquelles lorsque le traitement est approprié. Mal traitées ou en cas de lésions plus complexes, elles peuvent entraîner des séquelles douloureuses avec enraidissement (23).
Rappel anatomique
Au niveau de l’articulation métacarpo-phalangienne, la plaque palmaire limite l’hyperextension de l’articulation.
Son insertion proximale est plus fragile que l’insertion phalangienne distale. Les ligaments collatéraux comprennent le faisceau principal, de la face latérale de la tête métacarpienne au bord latéral de la base de la première phalange, et le ligament accessoire, plus palmaire, qui s’étend de la tête métacarpienne au bord latéral de la plaque palmaire.
Le ligament collatéral principal est tendu en flexion et relâché en extension. Ainsi, les articulations métacarpo- phalangiennes sont verrouillées en flexion, les mouvements d’abductionadduction ne sont possibles qu’en extension. Les ligaments intermétacarpiens s’insèrent sur les bords latéraux de la plaque palmaire.
L’articulation interphalangienne proximale n’a qu’un degré de liberté car la tête de la première phalange a un aspect bicondylien et s’articule avec la deuxième phalange sur un plateau biconcave séparé par une crête médiane (Fig. 10). La plaque palmaire présente une insertion proximale plus résistante que l’insertion distale, contrairement à celle de l’articulation métacarpo-phalangienne. Les deux bandelettes du tendon fléchisseur superficiel s’insèrent à la base de la deuxième phalange. La bandelette médiane du tendon extenseur s’insère au niveau de la base de la première phalange à sa face dorsale.
L’anatomie de l’articulation interphalangienne distale est identique à celle de l’articulation interphalangienne proximale. Le tendon fléchisseur profond s’insère à la base de la troisième phalange à sa face palmaire, et le tendon extenseur à sa face dorsale.
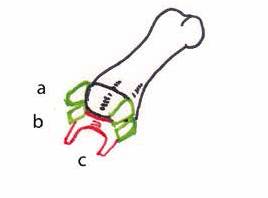
Figure 10 – Schéma de l’articulation interphalangienne proximale après soustraction de la première phalange.
a : ligament collatéral principal ; b : ligament collatéral accessoire ; c : plaque palmaire.
Examen clinique
L’examen est bilatéral et comparatif. Le patient présente une articulation douloureuse et oedématiée. Les luxations sont souvent réduites sur place. L’amplitude de mouvement est limitée. L’examen est parfois difficile à cause de la douleur et peut être répété si besoin après 48 h d’immobilisation.
La palpation met en évidence, selon les cas, une douleur antérieure (plaque palmaire), latérale (ligaments latéraux) ou postérieure (insertion de la bandelette médiane de l’extenseur).
À la mobilisation, on recherche une instabilité avec luxation ou subluxation, ou un défaut de convergence des doigts en flexion, traduisant une entorse grave avec rupture capsulo-ligamentaire imposant une prise en charge chirurgicale. Un défaut d’extension active de l’articulation interphalangienne proximale témoigne d’une désinsertion de la bandelette médiane.
On recherche enfin une laxité antérieure avec hyperextension passive (Fig. 11), ou latérale en flexion ou extension.
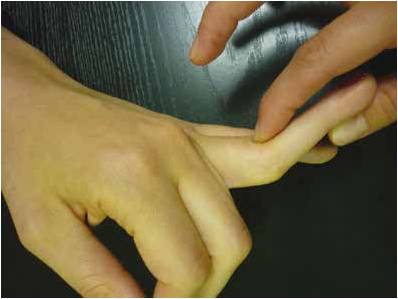
Figure 11 – Hyperlaxité en extension de l’articulation interphalangienne proximale signant une désinsertion de la plaque palmaire.
Imagerie
La radiographie de face et de profil strict recherche une fracture associée et/ou une subluxation. Elle permet également de mettre en évidence un arrachement osseux et de contrôler la congruence articulaire.
Des clichés dynamiques peuvent aider à évaluer l’importance d’une laxité latérale.
Si besoin, l’échographie peut évaluer l’atteinte ligamentaire.
Entorses de l’articulation interphalangienne proximale
Les entorses au niveau de l’articulation interphalangienne proximale correspondent à l’atteinte la plus fréquente. Elles concernent les doigts 2 à 4 dans les sports de ballon, et les doigts bordants (2 et 5) dans les sports de contact.
Entorse latérale
La douleur est latérale sur le trajet du ligament atteint. Selon la stabilité et la laxité, les entorses sont définies en trois stades (24) (Tab. 2).
Dans les stades 1, il s’agit d’une entorse “bénigne”. Le traitement est fonctionnel. Une syndactylie est mise en place (Fig. 12), laissant libres les articulations métacarpophalangiennes et interphalangiennes. La mobilisation immédiate sous couvert de la syndactylie pendant 2 semaines est autorisée, avec éviction du sport.
Dans les stades 2, le patient présente une rupture ligamentaire. Le traitement est orthopédique par une attelle “IPP stop” en légère flexion, recourbée sur les côtés (Fig. 13) permettant une mobilisation dans l’axe immédiate, pendant 2 à 4 semaines, suivi d’une syndactylie 2 semaines.
Dans les stades 3, l’articulation est instable. Le traitement est chirurgical.
Tableau 2 – Classification des entorses latérales.

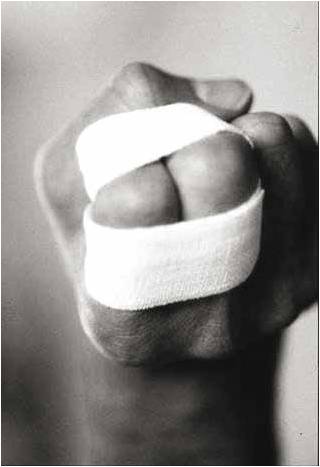
Figure 12 – Syndactylie des doigts 2 et 3 laissant libres les articulations métacarpophalangiennes et interphalangiennes proximales, autorisant la mobilisation immédiate.

Figure 13 – Attelle “IPP stop” pour entorse de l’articulation interphalangienne proximale.
Entorse antérieure
Il s’agit d’une désinsertion de la plaque palmaire sur la base de la deuxième phalange, due à un traumatisme en hyperextension.
Le patient présente une douleur antérieure.
En l’absence de laxité, l’entorse est bénigne et le traitement fonctionnel en syndactylie (Fig. 12), avec éviction du sport. Selon une méta-analyse récente (25), il n’a pas été démontré de supériorité entre l’immobilisation et la mobilisation précoce, et la durée du traitement n’a pas été déterminée.
En cas d’hyperlaxité (Fig. 11) ou d’arrachement osseux non déplacé, il s’agit d’une entorse grave nécessitant une immobilisation limitant l’extension en légère flexion (20 degrés), type “IPP stop” thermomoulée (Fig. 13), permettant la flexion active, ou une attelle en 8, pendant semaines, puis syndactylie durant 2 semaines.
Négligée, l’entorse grave antérieure de l’articulation interphalangienne proximale évolue vers une déformation en “col de cygne” (Fig. 14) qui peut être fonctionnellement très gênante.
En cas de fracture déplacée, le traitement est chirurgical (Fig. 15, 16).
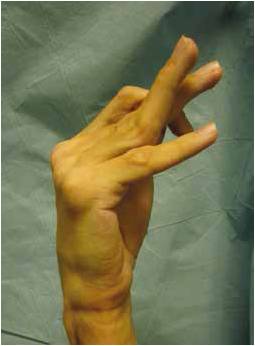
Figure 14 – Déformation en “col de cygne”, séquelle d’une entorse grave de l’articulation interphalangienne proximale.
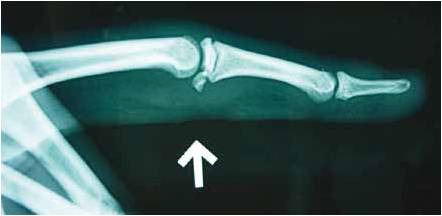
Figure 15 – Radiographie d’une désinsertion de la plaque palmaire avec gros arrachement osseux déplacé.
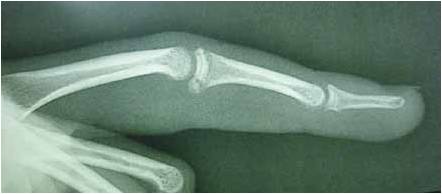
Figure 16 – Radiographie postopératoire de la réinsertion du fragment osseux (même patient que figure 15), après ostéosuture.
Luxations de l’articulation interphalangienne proximale
Elles sont le plus souvent réduites sur le terrain et le patient se présente généralement après réduction.
Luxation dorsale
La luxation dorsale (Fig. 17) est la plus fréquente (23). La radiographie de face et profil strict permet de rechercher un arrachement osseux associé.
En l’absence de fracture associée avec une congruence articulaire satisfaisante, la stabilité de l’articulation est testée par la mobilisation active et un examen passif en flexion et extension. En l’absence d’instabilité, une attelle “IPP stop” en légère flexion permettant la mobilisation en flexion-extension immédiate (Fig. 13) est mise en place pour 2 semaines, puis le doigt est mis en syndactylie (Fig. 12) avec le doigt voisin.
En cas de petit fragment osseux antérieur avec une réduction initiale satisfaisante, un contrôle radiographique doit être réalisé régulièrement afin de s’assurer de l’absence de déplacement et de récidive de la luxation.
La stabilité du fragment osseux peut parfois nécessiter une immobilisation de 3 à 4 semaines, qui sera suivie d’une syndactylie.
Si la réduction est instable, le traitement est chirurgical.
En cas de fragment osseux supérieur au tiers de la surface articulaire, il emporte toute l’insertion du ligament collatéral principal. La réduction est alors instable et le traitement est chirurgical (26).
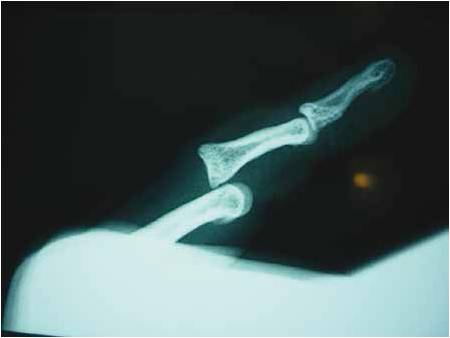
Figure 17 – Radiographie de profil d’une luxation dorsale de l’articulation interphalangienne proximale.
Luxation latérale
En cas de luxation latérale (Fig. 18), le ligament collatéral radial – le plus souvent – et la plaque palmaire sont lésés et la phalange pivote autour du ligament collatéral intact (26).
Si l’articulation est stable et congruente à la radiographie, le traitement est orthopédique pendant 3 semaines avec une immobilisation par une attelle dorsale, suivi d’une syndactylie pendant 3 semaines.
Si l’articulation est instable ou si l’on retrouve une laxité supérieure à 20 degrés, le traitement est chirurgical pour réparer le ligament collatéral.
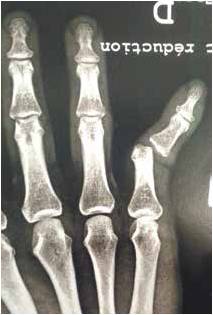
Figure 18 – Radiographie de face d’une luxation latérale interphalangienne proximale du 5e doigt.
Luxation palmaire
La luxation palmaire est rare. La radiographie recherche un arrachement osseux traduisant une désinsertion de la bandelette centrale de l’extenseur. De même, en cas de déficit actif de l’extension de l’articulation interphalangienne proximale, il s’agit probablement d’une désinsertion de la bandelette centrale de l’extenseur. Le traitement est alors orthopédique par immobilisation stricte de l’articulation interphalangienne proximale en extension, laissant l’articulation interphalangienne distale libre, 6 semaines (23).
Parfois, la luxation peut être irréductible par incarcération de la tête de P1 entre les bandelettes médiane et latérale. La réduction doit alors être réalisée chirurgicalement (26).
Non traitées, ces lésions évoluent vers une déformation en boutonnière (Fig. 19), voire une subluxation chronique avec évolution arthrosique de l’articulation (Fig. 20).
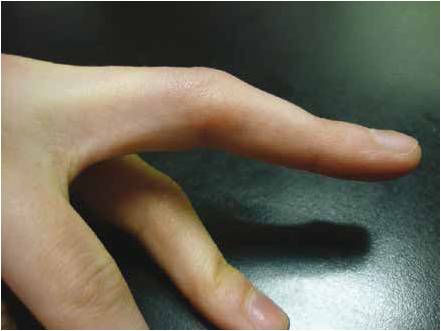
Figure 19 – Déformation en boutonnière : flexion de l’articulation interphalangienne proximale, hyperextension de l’articulation interphalangienne distale.
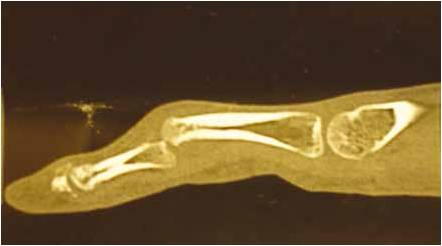
Figure 20 – Image tomodensitométrique d’une séquelle de désinsertion de la bandelette centrale de l’extenseur avec perte de substance osseuse de la base de la 2e phalange, subluxation de l’articulation interphalangienne proximale et arthrose de l’articulation interphalangienne proximale.
Entorses et luxations de l’articulation métacarpophalangienne
Le traitement des entorses des articulations métacarpo-phalangiennes des doigts longs est rarement chirurgical. Il s’agit le plus souvent d’une atteinte du ligament collatéral radial des trois doigts les plus ulnaires. Une simple syndactylie suffit la plupart du temps.
Néanmoins, en cas d’entorses graves, il faut rechercher une déviation ulnaire spontanée, et une laxité de l’articulation métacarpo-phalangienne importante. On peut également retrouver une tuméfaction palpable au bord dorso-radial de l’articulation métacarpo-phalangienne. Articulation métacarpo-phalangienne fléchie, on retrouve une laxité latérale sur le ligament collatéral radial, et une laxité rotatoire dans le plan axial. La radiographie systématique peut mettre en évidence un arrachement osseux de la base de P1, et l’échographie une lésion ligamentaire ainsi qu’une éventuelle interposition de la dossière sagittale de l’appareil extenseur interdisant toute cicatrisation. Dans ces cas-là, le traitement est chirurgical avec réinsertion du ligament collatéral radial (27).
Les luxations (26, 28) de l’articulation métacarpo-phalangienne sont rares et le plus souvent dorsales. Elles concernent essentiellement les deuxième et cinquième rayons. La plaque palmaire est avulsée en proximal et peut être interposée à la base de la première phalange, et la tête du métacarpien fait saillie entre les fléchisseurs et le muscle lombrical. La radiographie signe le diagnostic et recherche une éventuelle fracture associée (Fig. 21). La réduction est impossible et le traitement est chirurgical. Il n’y a pas de consensus sur la voie d’abord ; une voie d’abord palmaire permet le contrôle des pédicules dans le même temps et une cicatrice moins visible.
En cas de subluxation, une réduction orthopédique est réalisée par pression sur la base de la phalange proximale en flexion, sans effectuer d’hyperextension qui risquerait d’incarcérer la plaque palmaire. Après réduction et absence de laxité de l’articulation métacarpo-phalangienne, on réalise une mobilisation sous couvert d’une attelle “MP stop” à 60 degrés de flexion et une syndactylie de 3 semaines.
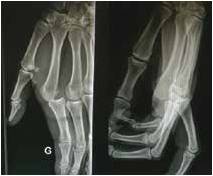
Figure 21 – Radiographie de face et de profil mettant en évidence une luxation de l’articulation métacarpo-phalangienne du 2e rayon.
Luxations de l’articulation interphalangienne distale
Les luxations de l’articulation interphalangienne distale sont rares et le plus souvent dorsales. Elles peuvent être associées à une luxation de l’articulation interphalangienne proximale. Le diagnostic est confirmé par la radiographie qui élimine une fracture associée (Fig. 22). La réduction est réalisée par manoeuvre externe. La stabilité postréduction est généralement bonne et une simple immobilisation 15 jours par une attelle de l’articulation interphalangienne distale laissant libre l’articulation interphalangienne proximale est suffisante. Le traitement est chirurgical en cas de luxation ouverte pour effectuer un parage et lavage articulaire, ou en cas de luxation irréductible (29).
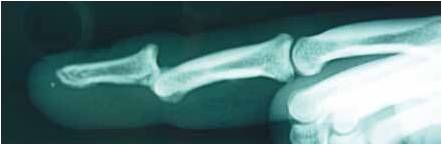
Figure 22 – Radiographie de profil mettant en évidence une luxation de l’articulation interphalangienne distale.

