Partie 2 : Les autres petits nerfs
A – Le nerf ilio-hypo-gastrique
Né du tronc primaire ventral de L1 et de L2, passant à travers le muscle psoas, approximativement à michemin entre le plus haut point de la crête iliaque et l’épine iliaque antéro-supérieure, il traverse alors le mur abdominal qu’il innerve au passage pour longer la crête iliaque et donner deux branches sensitives, l’une latérale innervant la partie supérieure de la fesse, l’autre antérieure, innervant une petite région cutanée sus-pubienne.
Les principales atteintes sont essentiellement post-chirurgicales lors d’incision du ¼ inférieur de l’abdomen incluant des cures chirurgicales de pubalgie.
Les traumatismes directs peuvent également être incriminés.
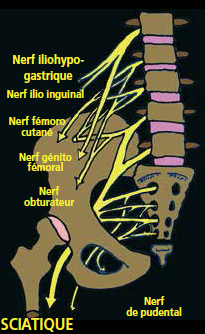
Schéma 11 – Anatomie plexique des petits nerfs.
B – Le nerf ilio-inguinal
Il s’agit également d’une branche venant du plexus lombaire supérieur L1-L2 passant là aussi à travers le psoas, innervant les muscles abdominaux transverses et obliques ainsi qu’une petite région cutanée au-dessus de la crête iliaque (Schéma 12).

Schéma 12 – Distribution sensitive des nerfs ilio-inguinaux et ilio-hypo-gastriques.
Ces branches terminales cutanées concernent la peau au-dessus du ligament inguinal à la base du pénis ainsi qu’une partie du scrotum chez l’homme ; le mont pubien et les grandes lèvres chez la femme.
Les atteintes résultent là aussi de son anatomie et particulièrement dans les suites de chirurgie abdominale et peut-être est-ce là une des étiologies des échecs par évolution douloureuse de la chirurgie pubienne. Le diagnostic est porté sur une triade clinique :
• douleur de la région inguinale irradiant aux parties génitales ;
• hypoesthésie ou dysesthésie dans son territoire de distribution ;
• douleur à la palpation à 2 cm environ sous et en dedans de l’épine iliaque antéro-supérieure.
C – Le nerf glutéal supérieur et inférieur
Ces deux nerfs glutéaux émargent du plexus sacré, traversent l’échancrure sciatique à proximité du nerf sciatique (Schémas 13-14).
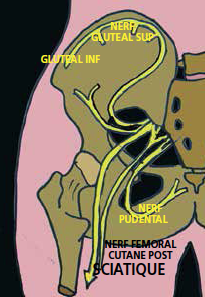
Schéma 13 – Nerfs glutéaux.
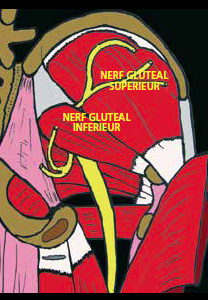
Schéma 14 – Anatomie des nerfs glutéaux.
Le nerf glutéal supérieur passe audessus du piriforme et va innerver le petit et le moyen fessier ainsi que le tenseur du fascia lata alors que le nerf glutéal inférieur poursuit sa route à proximité du sciatique et passe sous le muscle piriforme innervant le grand fessier.
Ces deux nerfs n’ont pas d’innervation sensitive.
D’un point de vue étiologique l’atteinte du nerf glutéal supérieur est rare et résulte essentiellement de fracture iliaque ou de traumatisme local de la fesse alors que le nerf glutéal inférieur est plus souvent lésé au même titre que le sciatique par le biais d’un syndrome du piriforme ou d’une hypertrophie de l’obturateur interne.
D – Le nerf de Pudental (ex. nerf honteux interne)
D’un point de vue anatomique, il naît des branches sacrées S3 et S4 et s’engage en dedans du tronc sciatique pour sortir de la région pelvienne sous le piriforme où il diverge alors du tronc sciatique pour re-pénétrer dans le pelvis où il va être agressé sur deux sites (Schéma 15) :
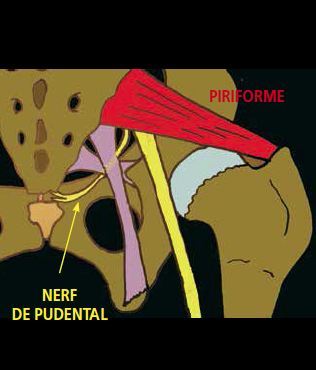
Schéma 15 – Anatomie du nerf de Pudental.
• la pince entre le ligament sacroépineux et le ligament sacro-tubéral (Schéma 16) ;
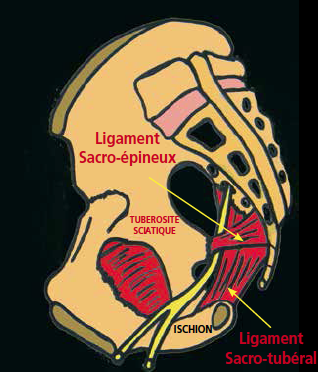
Schéma 16 – Pince inter-ligamentaire.
• le canal d’Alcock qui réalise un dédoublement du muscle obturateur interne.
Les constatations opératoires montrent que le nerf est le plus souvent lésé au niveau de la pince entre les deux ligaments sacro-épineux et sacro-tubéral plus que dans le classique canal d’Alcock.
Ce canal d’Alcock résulte d’un dédoublement de l’obturateur interne mesurant environ 16 mm et se terminant à 26 mm de la symphyse pubienne. Le nerf de Pudental y est protégé par un matelas graisseux et c’est vraisemblablement la fixité à ce niveau à la manière du cubital au coude qui peut potentiellement générer ce syndrome.
La branche terminale du nerf de Pudental gère la marge de l’anus et la motricité du sphincter strié par le nerf anal ainsi que le périnée, les grandes lèvres et les bourses par le nerf périnéal, enfin ce nerf contribue, par le nerf dorsal, à l’innervation dorsale de la verge et du clitoris. A l’interrogatoire il faut s’enquérir d’une douleur à tonalité neurogène réalisant une sensation de striction, de brûlure, de dysesthésie avec souvent une hyperesthésie cutanée rendant insupportable le port d’un slip. Cette douleur est de topographie fessière périnéale irradiant aux régions vulvaire et ano-rectale avec chez l’homme une fréquente douleur scrotale et non testiculaire. Il est à noter qu’il n’y a jamais de prurit et que cette douleur évolue sur un mode continu, sans paroxysme. Il est possible de trouver de discrets troubles sphinctériens mais pas de troubles sexuels marqués.
• Facteurs étiologiques
C’est essentiellement la position assise et en sport, les cyclistes et les vététistes sont particulièrement concernés. Dans un tiers des cas environ la douleur apparaît dans les suites d’un traumatisme fessier, d’un grand écart ou d’une chirurgie urologique, gynécologique ou coloproctologique.
• Examen clinique
La caractéristique de cet examen clinique est sa pauvreté et repose sur de discrets signes sensitifs au niveau du périnée. La suspicion d’une pathologie du nerf de Pudental doit amener à pratiquer un toucher rectal qui va retrouver alors une douleur vive, voire exquise dans la région de l’épine sciatique en bout de doigt sur la portion postéro-latérale du sacrum.
• Examen para-clinique
Radiographie, tomodensitométrie et IRM
Elles sont pratiquées à la fois dans un cadre de diagnostic différentiel mais aussi à la recherche d’une rare hypertrophie de l’épine sciatique.
Les infiltrations tests
Elles sont très utiles à l’aide d’un anesthésique et vont être pratiquées :
• soit en regard de l’épine sciatique ;
• soit plus en avant dans le canal d’Alcock sous contrôle scopique, plus volontiers tomodensitométrique et plus récemment sous contrôle échographique.
• Traitements
Traitement médical
• Traitement médicamenteux :
– antalgiques de classes 1 à 3, le Tramadol étant peut-être le moins décevant,
– antidépresseurs ou anti-épileptiques d’autant que la tonalité neurologique est présente mais ces thérapeutiques sont souvent décevantes.
• Infiltration péri-tronculaire à double visée diagnostique et thérapeutique en commençant par la pince inter-ligamentaire sacroépineuse, sacro-tubérositaire. La technique pour nous est mixte par électro-stimulation sous contrôle échographique ou scanographique par voie transfessière à l’aide d’aiguilles de 90 mm en position en ¾ alaire. Il est en un premier temps procédé à un test anesthésique puis infiltration de corticostéroïde.
Traitement chirurgical
Si après amélioration post-infiltratoire, on observe une récidive avec une impotence fonctionnelle importante, cela peut justifier une exploration chirurgicale des deux sites potentiels d’agression du nerf de Pudental.
Sur une série nantaise de 170 patients, 70 avaient présentés de bons résultats post-chirurgicaux.
Pour en savoir plus
• Benson ER, Schutzer SF. Posttraumatic piriformis syndrome: diagnosis and results of operative treatment. J Bone Joint Surg Am 1999 ; 81 : 941-9.
• Benzon HT, Katz JA, Benzon HA, Iqbal MS. Piriformis Syndrome: anatomic considerations, a new injection technique and a review of the literature. Anesthesiology 2003 ; 98 : 1442-8.
• Berthelot JM. Deux “Nouvelles” étiologies de sciatiques tronculaires : le syndrome de l’obturateur interne et le syndrome de Puranen. Réflexions rhumatologiques 2005 ; 84.
• Bouche P. Atteinte du tronc du nerf sciatique. Synoviale 1999 ; 78.
• Cormier G. Les ruptures des tendons des muscles glutéaux. Réalités en rhumatologie 2008 ; 10.
• Dezawa A, Kusano S, Miki H. Arthroscopic release of the piriformis muscle under local anesthesia for piriformis syndrome. Arthroscopy 2003 ; 19 : 554-7.
• Fishman LM, Anderson C, Rosner B. Botox and physical therapy in the treatment of piriformis syndrome. Am J Phys Med Rehabil 2002 ; 81 : 936-42.
• Fischman LM, Dombi GW, Michaelsen C et al. Piriformis syndrome: diagnosis, treatment, and outcome a 10-year study. Arch Phys Med Rehabil 2002 ; 83 : 295-301.
• Guyomarc’h F, Labanère C. Syndrome du muscle piriformis : un diagnostic différentiel de sciatalgie chez le sportif ? J Traumatol Sport 2004 ; 21 : 133-45.
• Indrekvam K, Sudmann E. Piriformis muscle syndrome in 19 patients treated by tenotomy-A1- to 16-yeor follow-up study. International Orthopaedics (SICOT) 2002 ; 26 : 101-3.
• Labat JJ, Berthelot JM. Diagnostic positif et différentiel. Réflexions rhumatologiques 2005 ; 75.
• McCrory P, Bell S. Nerve entrapment syndromes as a cause of pain in the hip, Groin and Buttock. Sports Med 1999 ; 27 : 261-74.
• Noel L, Gilg C. La bursopathie ischiatique. Journal de Traumatologie du Sport 2007 ; 24 : 46-9.
• Pertuiset E. Une aile brisée. Réflexions rhumatologiques 2002 ; 52.
• Puranen J, Orava S. The hamstring syndrome : a new diagnosis of gluteal sciatic pain. merican J Sport Med 1988 ; 16 : 517-21.
• Robert R, Berthelot JM. Anatomie, pathogénie et traitement chirurgical. Réflexions rhumatologiques 2005 ; 75.

