Correction des déficits en vitamine D chez les sportifs : Une obligation pour optimiser leur condition physique
Quelles sont les répercussions du déficit en vitamine D dans l’organisme ? Est-il fréquent chez les sportifs ? Quel est le statut optimal en vitamine D ? Comment optimiser la correction d’un déficit ? Cet article fait le point…

La vitamine D est significativement associée à la puissance musculaire et la force chez les adolescentes.
Répercussions du déficit en Vitamine D dans l’organisme
La carence en vitamine D entraîne une instabilité musculaire
Les mécanismes moléculaires d’action de la vitamine D sur les tissus musculaires sont connus depuis plusieurs années. Les cellules musculaires possèdent un récepteur à la vitamine D qui exerce ses actions via des effets génomiques et des effets non génomiques. Les effets génomiques sont initiés par la liaison du 1,25(OH)D à son récepteur nucléaire, ce qui entraîne des changements dans la transcription des gènes de l’ARN messager et la synthèse protéique ultérieure. Les effets non génomiques entraînent une augmentation de la biodisponibilité du calcium cytosolique via le système de la protéine kinase.
Dans une étude chez des adolescentes pubères, les données ont conclu que la vitamine D était significativement associée à la puissance musculaire et la force chez les adolescentes.
Les études faites, surtout chez les seniors, ont montré qu’un taux inférieur à 50 nmol/l est associé à un balancement du corps avec une démarche instable ; un niveau inférieur à 30 nmol/l à une diminution de force musculaire. Cette carence est souvent associée à une carence en calcium. Les signes cliniques peuvent être soit mineurs soit plus parlant comme des crampes et des douleurs musculaires diffuses. Le muscle cardiaque est certainement aussi concerné.
La vitamine D a un rôle majeur dans la restauration de la masse osseuse
La vitamine D sous sa forme biologiquement active (1,25-dihydroxyvitamine D) joue un rôle majeur dans le métabolisme phosphocalcique et dans l’homéostasie du calcium du fait de son impact sur les parathyroïdes, le rein et l’intestin.
Une carence en vitamine D, même avec un régime adapté en calcium, diminue l’absorption intestinale du calcium et sa concentration sérique. Il se crée par réaction une production et une libération augmentée de parathormone (PTH) appelée hyperparathyroïdisme secondaire. La fonction de la parathormone étant de maintenir un statut en calcium correct. L’excès en PTH augmente la réabsorption rénale du calcium et mobilise sa libération à partir de l’os. C’est une des causes fréquentes de diminution de la densité minérale osseuse et donc d’augmentation du risque fracturaire.

Les athlètes s’entraînant dans les pays ensoleillés ont des carences en vitamine D, avec une prévalence plus élevée chez les danseurs.
La vitamine D diminue le risque fracturaire en cas de déficit osseux. En cas d’ostéopénie ou d’ostéoporose, la vitamine D, associée à une supplémentation en calcium et en vitamine D a démontré son efficacité dans la réduction du risque fracturaire. Lors du traitement de l’ostéoporose, l’association de la vitamine D avec les bisphosphonates potentialise leurs effets sur la restauration de la masse osseuse. Toute perte osseuse doit donc faire évaluer le statut en vitamine D et amener à restaurer un taux optimal. La supplémentation quotidienne par 800 UI de vitamine D3 semble diminuer de plus de 20 % le risque de chutes, abaisser le risque de fractures et augmenter la densité minérale osseuse.
La carence en vitamine D peut être un marqueur de risque cardiovasculaire
Plusieurs études ont associé la concentration basse de vitamine D et le risque cardiovasculaire. On peut dire, dans l’état actuel des connaissances, que le bon statut de vitamine D améliore de manière significative les chiffres de la pression artérielle chez les patients hypertendus, la sensibilité à l’insuline et l’intolérance au glucose. Fait important : l’obésité et la sédentarité, deux facteurs de risque cardiovasculaire, sont associées à des taux abaissés de vitamine D. Une carence en vitamine D majore de 50 % le risque de développer un diabète de type 2.
Les mécanismes d’action de la vitamine D sur la tension artérielle sont hormonaux. La 1,25(OH)D contrôle le gène de la rénine. Les souris, dont le gène du VDR, récepteur cytosolique de la 1,25(OH)2D présent dans de nombreux tissus, est invalidé, ont une hypertension artérielle avec une rénine élevée. Ainsi, la vitamine D est un véritable système endocrinien. Les propriétés antihypertensives de la vitamine D incluent des effets rénoprotecteurs, la suppression du système rénine-angiotensine-aldostérone.
Et si la vitamine D influence la pression artérielle par l’intermédiaire du système rénine-angiotensine, elle agit aussi sur la fonction myocardique par effet direct sur les cellules et les phénomènes de l’inflammation. Si la supplémentation en calcium est efficace pour réduire la pression artérielle, l’association calcium-vitamine D semble plus efficace que la monothérapie en calcium.
En résumé, les études suggèrent que l’hypovitaminose D est un facteur de risque de morbi-mortalité cardiovasculaire de maladies métaboliques. On pourrait envisager que les concentrations sanguines élevées de l’hormone parathyroïdienne et de faibles concentrations de la vitamine 25(OH)D pourraient être considérées comme des nouveaux marqueurs de risque des maladies cardiovasculaires. Certains considèrent que le risque cardiovasculaire est particulièrement élevé pour des dosages de 25-hydroxy- vitamine D en dessous de 10 ou 15 ng/ml.
La vitamine D et le diabète
Le diabète de type 1
Une étude s’est attachée à relier l’exposition aux rayons UVB chez des enfants de moins de 14 ans porteurs d’un diabète de type 1 dans 51 régions du monde. Une corrélation a été trouvée entre une irradiance UVB faible et les taux augmentés de l’incidence du diabète de type 1 de l’enfance. Les taux d’incidence de diabète de type 1 approchent de zéro dans les régions, à travers le monde, avec une irradiance UVB élevée. On peut considérer que l’optimisation du statut de vitamine D pourrait être un bon moyen de prévention du diabète de type 1 chez l’enfant.
Le diabète de type 2
Les études animales et les petits essais d’intervention sur l’homme suggèrent que la supplémentation en vitamine D améliore les mesures de la sensibilité à l’insuline et la tolérance au glucose.
Vitamine D et surpoids
La Framingham Heart Study a montré que le statut en vitamine D est fortement associé à des variations de l’adiposité sous-cutanée et viscérale. La prévalence de la carence en vitamine D (25 [OH] D inférieure à 20 ng/ml) était trois fois plus élevée chez celles ayant un tissu adipeux sous-cutané élevé et un tissu adipeux viscéral élevé que chez celles ayant un faible tissu adipeux sous-cutané et viscéral. Sont en cause : une exposition insuffisante au soleil par complexe ou peur de se montrer et un piégeage de la vitamine D dans le tissu gras en excès. En témoigne le fait que le taux de vitamine D remonte lors d’un amaigrissement du fait du relargage.
Les carences en vitamine D sont fréquentes chez le sportif
Dans l’étude de Constantini qui a évalué le statut d’athlètes s’entraînant dans des pays ensoleillés, soixante trois pour-cent des participants ont des taux de vitamine D insuffisants avec une prévalence plus élevée chez les danseurs (94 %), les joueurs de basket-ball (94 %), ceux qui pratiquent le taekwondo (67 %). 80 % des athlètes qui pratiquent des sports d’intérieur ont une carence contre 48 % pour ceux qui pratiquent leur sport en extérieur. L’observation du taux de 25-hydroxyvitamine D (25 (OH ) D) chez les jeunes athlètes masculins en bonne santé au Moyen-Orient a révélé que quatre vingt un pourcent des athlètes sont déficients en vitamine D avec une concentration sérique < 20 ng/ml. Ceux qui présentaient des déficiences graves étaient significativement plus jeunes. La moitié s’est révélée avoir au moins une densité osseuse déficiente. Pour Hamilton, il n’y aurait pas de corrélation entre le taux de vitamine D, l’exposition au soleil, l’habillement et la coloration de la peau.
Chez des femmes pratiquant le crosscountry, dans les déterminants d’une masse osseuse abaissée avec augmentation des facteurs de résorption osseuse comme les phosphatases alcalines osseuses spécifiques et les produits de dégradation du collagène osseux (CTX), la carence en vitamine D est retrouvée au même titre qu’un poids insuffisant, un apport énergétique faible et des cycles menstruels anormaux avec des taux d’œstradiol faibles.
Certains ont traité avec succès des fractures de stress récidivantes lorsque le déficit en vitamine D, associé à une augmentation de la parathormone, était compensé.
Connaître la vitamine D
La vitamine D est représentée par la vitamine D2, ou ergocalciférol, et la vitamine D3, ou cholécalciférol. La vitamine D2 est apportée en petite quantité par des aliments végétaux, et la vitamine D3 par des aliments d’origine animale (Tab. 1).

Elles sont absorbées comme toutes les vitamines liposolubles dans l’intestin grêle grâce aux sels biliaires. La vitamine D3 peut être produite par la peau sous l’action des rayons du soleil à partir du cholestérol. 80 % de la vitamine D provient de la synthèse cutanée. Une fois absorbée ou synthétisée, la vitamine D est hydroxylée dans le foie en 25-hydroxyvitamine D3 ou 25 (OH) D3, et subit une deuxième hydroxylation dans le rein pour donner la forme biologiquement active la 1-25 (OH)2 D3. Le stockage de la vitamine D se fait dans le tissu adipeux et le muscle. Le mécanisme d’action de la vitamine D est assez complexe puisqu’il intéresse les récepteurs génomiques via l’activation des récepteurs nucléaires spécifiques et des voies non génomiques qui ont des effets, par exemple, sur les flux sanguins dans les cellules cibles ou sur l’activité des protéines kinases. C’est dire l’importance de son action dans la majorité des systèmes de l’organisme.
Le statut vitaminique D est évalué par le dosage de la 25-hydroxyvitamine D (25 OHD) et non pas celui de la 1-25-dihydroxyvitamine D qui est le métabolite actif. Les études ont en effet montré que c’était la 25 OHD qui avait d’importantes fonctions physiologiques. C’est le substrat pour la formation de la 1,25 (OH) 2 D et elle a une activité directe sur l’absorption intestinale de calcium.
Attention, une normalité de la 1,25 (OH) ne peut exclure une carence. En effet un déficit modéré en vitamine D entraîne une diminution de l’absorption du calcium intestinal, une tendance à l’hypocalcémie avec un hyperparathyroïdisme secondaire et une augmentation via la 1-alpha réductase de la 1,25 (OH)D. Ainsi, en cas de carence en vitamine D, on pourra avoir par ricochet une augmentation de la 1-25 (OH).

La synthèse cutanée de vitamine D constitue près de 90 % des apports chez un adulte jeune.
Quel est le statut optimal en vitamine D ?
Le seuil de 25-OH vitamine D a été donné par rapport au dosage de la vitamine D couplée avec les variations de la parathormone. Celle-ci s’élevant lorsque le taux de vitamine D est insuffisant.
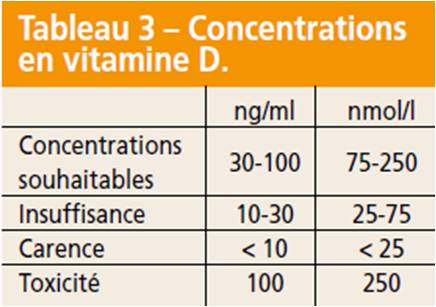
Le niveau optimal serait d’au moins 30 ng/ml, soit 75 nmol/l. Larson a donné des indications pour un taux optimum de vitamine D afin de préserver une santé osseuse optimale, d’éviter les fractures de stress, l’inflammation de l’organisme et la survenue de maladies infectieuses, ainsi que le maintien d’une bonne stabilité musculaire. Il faudrait édicter des recommandations pour aider les athlètes à atteindre une concentration sérique de 25 (OH) D supérieure ou égale à 32 et de préférence supérieure ou égale à 40 ng/ml. Certains situeraient un taux optimal à 70 ng/ml.
Les risques d’intoxication sont rares, ils ont été décrits pour des concentrations de 25 OHD supérieures à 150 ng/ml, soit 375 nmol/l. Elle n’est délivrée en France que sur prescription médicale.
Carence
En dehors des malabsorptions intestinales, la carence en vitamine D est liée à des apports insuffisants d’aliments en contenant, couplée à une absence d’ultraviolets B (UVB) du fait d’une exposition solaire réduite, ce qui limite la production de vitamine D dans la peau. La synthèse cutanée de vitamine D constitue près de 90 % des apports chez un adulte jeune, elle est diminuée de 75 % chez les personnes âgées. Certains recommandent une exposition de 5 à 30 minutes deux fois par semaine entre 10 heures et 15 heures, en découvrant les bras et les jambes. En cas de carence, la supplémentation médicamenteuse est le seul traitement.
Comment optimiser la correction d’un déficit en vitamine D ?
Le protocole de l’équipe de Souberbielle à Necker permet une correction rapide du déficit selon le taux de base de vitamine D.
Dans un premier temps, on remonte le niveau de la vitamine D :
• si la concentration sérique de 25(OH)D est inférieure à 10 ng/ml, on prescrit une ampoule de vitamine D3 de 100 000 UI toutes les deux semaines pendant 2 mois (soit 4 ampoules au total) ;
• si la concentration sérique de 25(OH)D est comprise entre 10 et 20 ng/ml (ou 50 nmol/l), on prescrit une ampoule de 100 000 UI de vitamine D3 toutes les deux semaines pendant 1,5 mois (soit 3 ampoules) ;
• si la concentration sérique de 25(OH)D est comprise entre 20 et 30 ng/ml, on prescrit une ampoule de 100 000 UI de vitamine D3 toutes les deux semaines pendant 1 mois (soit deux ampoules).
Dans un deuxième temps, on maintient un statut suffisant. Le but est d’obtenir une concentration de 25 (OH)D supérieure à 30 ng/ml soit 75 nmol/l.
• Soit on recommande des doses espacées tous les deux à trois mois. On évalue la fréquence de prise par un dosage la veille de la reprise de la dose. Si la valeur est inférieure à 30, on rapproche les prises en se méfiant d’une malabsorption, d’une mauvaise observance ou d’une interférence médicamenteuse.
• Soit on recommande des prises journalières de 800 à 4 000 UI de D2 ou D3. Lorsque les prises sont espacées, on prescrit de la D3 car elle persiste plus longtemps dans le sérum que la D2. Pour les doses journalières, on peut donner de la D2 ou D3 (Tab. 2 et 3).
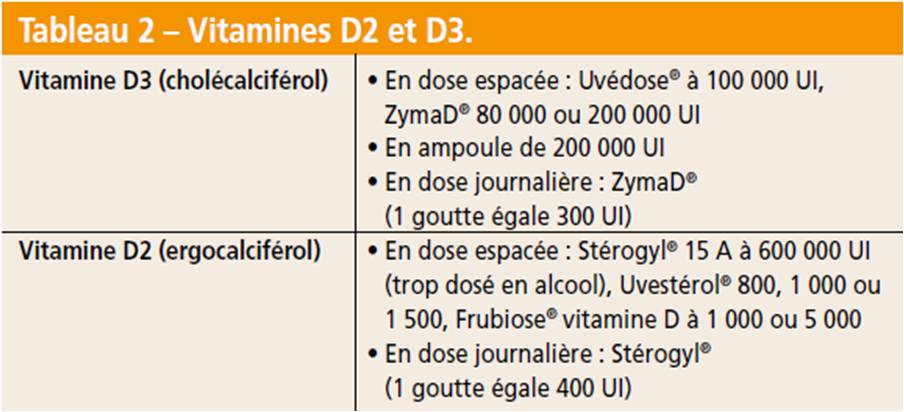
Pour des prises répétées, faire une surveillance avec le dosage du calcium sanguin à jeun et de la calciurie des 24 heures. Les signes de surdosage sont : céphalées, anorexie, asthénie, nausées, vomissements, syndrome polyuro-polydipsique, déshydratation, lithiase calcique, troubles rénaux. En cas de lithiase rénale, prendre un avis spécialisé.
Conclusion
La vitamine D peut améliorer la performance sportive chez les athlètes déficients et protège sa santé globale du fait de son implication prouvée sur le statut osseux, les fractures, l’inflammation, l’immunité et les troubles cardiovasculaires. Il est urgent d’émettre des recommandations de dosage et de substitution en cas de carences avérées et en cas d’exposition solaire insuffisante.
Pour en savoir plus
• Al-Elq AH, Sadat-Ali M, Al-Turki HA et al. Is there a relationship between body mass index and serum vitamin D levels? Saudi Med J 2009 ; 30 : 1542-6.
• Artaza JN, Mehrotra R, Norris KC. Vitamin D and the cardiovascular system. Clin J Am Soc Nephrol 2009 ; 4 : 1515-22.
• Barrack MT, Van Loan MD, Rauh MJ, Nichols JF. Physiologic and behavioral indicators of energy deficiency in female adolescent runners with elevated bone turnover. Am J Clin Nutr 2010 ; 92 : 652-9.
• Bartoszewska M, Kamboj M, Patel DR. Vitamin D, muscle function, and exercise performance. Pediatr Clin North Am 2010 ; 57 : 849-61.
• Cannell JJ, Hollis BW, Sorenson MB et al. Athletic performance and vitamin D. Med Sci Sports Exerc 2009 ; 41 : 1102-10.
• Cheng S, Massaro JM, Fox CS, Larson MG et al. Adiposity, cardiometabolic risk, and vitamin D status: the framingham heart study. Diabetes 2010 ; 59 : 242-8.
• Constantini NW, Arieli R, Chodick G, Dubnov-Raz G. High prevalence of vitamin D insufficiency in athletes and dancers. Clin J Sport Med 2010 ; 20 : 368-71.
• Garland FC, Garland CF, Gorham ED, Young JF. Geographic variation in breast cancer mortality in the United States: a hypothesis involving exposure to solar radiation. Prev Med 1990 ; 19 : 614-22.
• Giovannucci E. Vitamin D and cardiovascular disease. Curr Atheroscler Rep 2009 ; 11 : 456-61.
• Guillant JC, Lamboni C. Vitamine D chez l’obèse: l’avant et après chirurgie. Mécanisme et conséquence des déficits en vitamine D. Diabète et obésité 2010 ; 38 : 116-20.
• Hamilton B. Vitamin D and human skeletal muscle. Scand J Med Sci Sports 2010 ; 20 : 182-90.
• Hamilton B, Grantham J, Racinais S, Chalabi H. Vitamin D deficiency is endemic in Middle Eastern sportsmen. Public Health Nutr 2010 ; 13 : 1528-34.
• Knekt P, Laaksonen M, Mattila C et al. Serum vitamin D and subsequent occurrence of type 2 diabetes. Epidemiology 2008 ; 19 : 666-71.
• Larson-Meyer DE, Willis KS. Vitamin D and athletes. Curr Sports Med Rep 2010 ; 9 : 220-6.
• Li X, Heffernan MJ, Mortimer ES. Upper extremity stress fractures and spondylolysis in an adolescent baseball pitcher with an associated endocrine abnormality: a case report. J Pediatr Orthop 2010 ; 30 : 339-43.
• Lovell G. Vitamin D status of females in an elite gymnastics program. Clin J Sport Med 2008 ; 18 : 159-61.
• Mertens PR, Müller R. Vitamin D and cardiovascular risk. Int Urol Nephrol 2009 ; 29.
• Michos ED. Vitamin D deficiency and the risk of incident type 2 diabetes. Future Cardiol 2009 ; 5 : 15-8.
• Mohr SB, Garland CF, Gorham ED, Garland FC. The association between ultraviolet B irradiance, vitamin D status and incidence rates of type 1 diabetes in 51 regions worldwide. Diabetologia 2008 ; 51 : 1391-8.
• Nagpal J, Pande JN, Bhartia A. A double-blind, randomized, placebo- controlled trial of the short-term effect of vitamin D3 supplementation on insulin sensitivity in apparently healthy, middleaged, centrally obese men. Diabet Med 2009 ; 26 : 19-27.
• Pfeifer M, Begerow B, Minne HW et al. Effects of a short-term vitamin D(3) and calcium supplementation on blood pressure and parathyroid hormone levels in elderly women. J Clin Endocrinol Metab 2001 ; 86 : 1633-7.
• Pfeifer M, Begerow B, Minne HW. Vitamin D and muscle function. Osteoporos Int 2002 ; 13 : 187-94.
• Pilz S, Tomaschitz A, Ritz E, Pieber TR. Medscape. Vitamin D status and arterial hypertension: a systematic review. Nat Rev Cardiol 2009 ; 6 : 621-30.
• Souberbielle JC. Actualités sur les effets de la vitamine D et l’évaluation du statut vitaminique D. Intervention lors des vingthuitièmes journées Nicolas Géritée d’endocrinologie et maladies métaboliques. Paris 21-22 novembre 2008.
• Ward KA, Das G, Berry JL et al. Vitamin D status and muscle function in post-menarchal adolescent girls. J Clin Endocrinol Metab 2009 ; 94 : 559-63.
• Willis KS, Peterson NJ, Larson-Meyer DE. Should we be concerned about the vitamin D status of athletes? Int J Sport Nutr Exerc Metab 2008 ; 18 : 204-24.
• Zittermann A, Frisch S, Berthold HK et al. Vitamin D supplementation enhances the beneficial effects of weight loss on cardiovascular disease risk markers. Am J Clin Nutr 2009 ; 89 : 1321-7.

