Diabète de type 2 et activité physique : pourquoi et comment prescrire ?
Il s’agit d’un jeune footballeur de 19 ans, milieu de terrain, gaucher, en centre de formation, côtoyant parfois les professionnels lors de certains entraînements. Les jeunes de ce centre de formation s’entraînent et jouent essentiellement sur des terrains synthétiques.
Les objectifs de cet article sont de rappeler brièvement la physiopathologie du lien entre activité physique et métabolisme glucidique, de préciser le rôle de l’activité physique dans la prévention du diabète et ses principaux effets chez les sujets déjà diabétiques. Nous terminerons par les modalités de sa prescription.
L’activité physique agit sur le muscle comme l’insuline
La contraction musculaire stimule le transport musculaire du glucose indépendamment de l’insuline, via la translocation des transporteurs du glucose GLUT-4 d’un compartiment cytoplasmique vers la membrane plasmatique. Cette voie, liée à la contraction musculaire, intervient en parallèle de la voie liée à l’insuline. La figure 1 résume les mécanismes moléculaires du transport du glucose. L’exercice aigu a donc un effet sur la translocation immédiate des GLUT-4. Lorsque l’exercice est régulier, on assiste à une augmentation de l’expression et donc de la quantité totale de GLUT-4 musculaire, expliquant le bénéfice à long terme de l’activité physique (1).
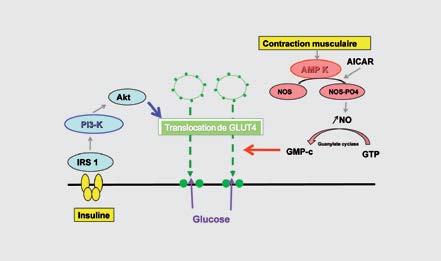
Figure 1 – Mécanismes schématiques du transport du glucose dépendant de l’activité physique et de l’action de l’insuline (1).
L’activité physique, la principale arme de prévention du diabète de type 2
Des études d’intervention de grande ampleur
Plusieurs études d’intervention de grande ampleur ont inclus des populations à risque de développer un diabète de type 2, c’est-à-dire des sujets intolérants au glucose, et ont étudié l’effet de l’activité physique dans la prévention du diabète. Les résultats du Diabetes Prevention Program (2) confirment que l’activité physique est le meilleur outil de prévention du diabète chez les sujets à risque et est plus efficace que la metformine. Plus de 3 000 sujets intolérants au glucose ont été inclus et suivis durant 4 ans. Cette étude comparait 3 stratégies de prévention du diabète :
1. une perte de 7 % du poids avec des modifications de l’alimentation (diminution des lipides et des calories) et la pratique d’au moins 150 minutes d’activité physique par semaine ;
2. la prise de 850 mg de metformine 2 fois/jour et des conseils sur les règles hygiéno-diététiques (conseils écrits et entretien individuel une fois/an) ;
3. des conseils sur les règles hygiénodiététiques avec la prise d’un placebo 2 fois/an.
L’incidence du diabète à 4 ans est de 14,4 % dans le groupe perte pondérale, 21,7 % pour le groupe metformine et 28,9 % dans le groupe placebo. Ainsi, il suffit de 7 patients suivant le programme d’intervention (diététiques et activité physique pour une réduction de 7 % du poids) pour éviter la survenue d’un cas de diabète. Les principaux résultats des études de prévention du diabète de type 2 sont résumés dans le tableau 1.

Un rôle déterminant de la durée de l’activité physique
Dans l’étude finlandaise (3), quand l’ensemble des sujets est pris en considération, les résultats montrent que marcher au moins 2 heures et demi par semaine diminue le risque de DT2 de près de 65 %, et ce indépendamment des effets de la diététique ou de l’IMC de départ et de sa variation au cours du suivi. De manière remarquable, l’activité physique d’intensité modérée à intense (marche rapide, natation, vélo, jogging, jeux de balle) et l’activité physique de faible intensité (marche ou vélo à allure faible, jardinage) ont une efficacité comparable pour une durée comparable. La durée de l’activité physique et l’énergie totale dépensée semblent donc compter davantage que l’intensité à laquelle cette activité physique est réalisée.
L’activité physique, un traitement efficace du diabète de type 2
Une diminution de l’HbA1c sans perte de poids
Pour préciser les bénéfices de l’activité physique, la Cochrane Collaboration a conduit en 2006 une méta-analyse (4) ayant pour objectif principal d’évaluer l’effet de l’exercice physique dans le traitement du diabète de type 2. Au total, 14 essais cliniques randomisés avec une durée de suivi allant de 8 semaines à 2 ans ont été inclus dans l’analyse avec 377 participants au total.
En comparant au groupe contrôle, l’exercice physique fait baisser l’hémoglobine glyquée de 0,6 % en moyenne. Cette différence est statistiquement et cliniquement significative. Il n’y a pas de différence pondérale significative mais ceci peut s’expliquer par une augmentation de la masse maigre dans le groupe faisant de l’exercice, mesure réalisée dans une des études. De même, on peut s’attendre à une diminution de la graisse viscérale et donc du tour de taille.
Toutes les activités sont possibles
Les recommandations de la Société francophone du diabète de 1998 préconisaient pour le traitement du diabète de type 2, la pratique d’une activité physique d’intensité progressivement croissante pour atteindre 50 à 70 % de la capacité aérobie maximale, d’une durée supérieure à 30 min/j. Elles orientaient vers les activités d’endurance (cyclisme, jogging, natation…) par opposition aux activités de résistance (musculation, haltérophilie…) qui étaient considérées comme moins efficaces et hyperglycémiantes.
Ces dernières années, des essais cliniques de bonne qualité amènent à nuancer ces propos et à ne pas écarter les activités de résistance. Une étude a eu l’intérêt de comparer l’efficacité des activités d’endurance, de résistance et la combinaison des 2 en termes de réduction de l’HbA1c chez des diabétiques de type 2 (5). Elle a inclus 251 diabétiques de type 2, âgés de 54 ans et avec une HbA1c à 7,6 % en moyenne. Ils étaient randomisés dans 4 groupes : contrôle, musculation (7 exercices de poids/ séance), endurance (45 min de tapis ou de vélo à 75 % de la VO2 max) et combinaison des exercices d’endurance et de musculation. Au bout de 22 semaines, la diminution de l’HbA1c était plus importante dans le groupe endurance que dans le groupe contrôle, – 0,51 % (IC 95 %, – 0,87 à – 0,14), dans le groupe résistance que dans le groupe contrôle -0,38 % (IC 95 %, – 0,72 à – 0.22) et l’exercice combiné améliorait la baisse d’HbA1c de – 0,46 % (IC 95 %, – 0,83 à – 0,09) en comparaison à l’endurance seule et – 0,59 % (IC 95 %, – 0,95 à 0,23) en comparaison à la résistance seule. Cette étude confirme donc un effet similaire des 2 types d’activité (résistance et endurance) sur la réduction de l’HbA1c. La plus grande diminution dans le groupe exercice combiné s’explique probablement par une durée d’exercice plus longue. La durée de l’activité physique a plus d’importance que le type d’activité physique réalisée.
En pratique, que dire à nos patients ?
Tous les types d’activité physique sont envisageables, l’important étant de promouvoir l’adhésion du patient par des activités qui lui procurent du plaisir et d’insister sur la durée des activités. L’efficacité de l’activité physique peut être évaluée immédiatement par une mesure de la glycémie avant/après et à 3 mois par la mesure de l’HbA1c, la baisse attendue étant d’environ 0,6 %. Il peut être délétère de fixer un objectif de perte pondérale puisque la pratique de l’activité physique seule est associée à une modification de la composition corporelle (gain de masse maigre) plus qu’une perte pondérale. La durée de l’activité physique doit être d’au moins 45 minutes 3 fois/semaine et le bénéfice glycémique est proportionnel à la durée. L’intensité doit correspondre à 50-70 % de la fréquence maximale aérobie (pouvant être assimilée à la FMT et donc évaluée par le patient en prenant son pouls). L’effet métabolique de l’activité physique, en particulier sur la diminution de l’insulino-résistance persiste 24 à 30 heures après un exercice physique aigu et 6 à 7 jours après un entraînement.
Enfin, les précautions d’usage doivent être rappelées avec la réalisation d’une épreuve d’effort à la reprise de l’activité physique (en tenant compte du profil tensionnel à l’effort), de la nécessité d’un examen soigneux des pieds et des chaussures, et l’adaptation du traitement antidiabétique lors de la pratique de l’activité.
Il faut considérer l’activité physique comme un médicament. Il faut donc la prescrire, évaluer l’efficacité et adapter le traitement aux éventuels effets secondaires. La prescription écrite laisse une trace de votre discussion au patient et à son entourage.
La figure 2 est un exemple de prescription de l’activité physique chez un diabétique de type 2.

Figure 2 – Exemple de prescription de l’activité physique.
EN CONCLUSION
L’activité physique demeure un des piliers du traitement du diabète de type 2 avec un bénéfice probable sur l’HbA1c d’environ 0,6 %, sans perte de poids automatiquement associée. Tous les types d’activité physique peuvent être conseillés, l’important étant l’adhésion du patient et la pratique d’une activité physique de durée suffisante.

