Sports et immunité : intérêts des probiotiques
Une notion à prendre en compte est l’association de la pratique sportive à des troubles de l’immunité en cas d’entrainement intensif ou d’efforts soutenus. Comme les probiotiques ont montré leur efficacité dans les troubles de l’immunité et que des études se sont attachées à leur utilisation chez le sportif, il serait utile pour les acteurs du sports d’avoir à leur disposition des études plus poussées pour aider à limiter les troubles de l’immunité induits par le niveau d’exercice.

Le repos permet la restauration de l’immunité habituelle
Pratique du sport et troubles de l’immunité
Troubles de l’immunité et intensité de l’effort
Dépendance
Les troubles de l’immunité sont dépendants de l’intensité de l’effort et de la charge d’entrainement.
Selon le niveau d’intensité, le sport peut être délétère sur le plan immunitaire et induire des infections…
Si pratiquer une activité physique de façon modérée réduit le risque d’infections comparativement à la sédentarité, les exercices prolongés et intenses ont montré qu’ils sont associés à une fréquence plus importante d’infections (Fig. 1). Un exercice continu, prolongé (supérieur à 1,5 heures), d’intensité modérée à élevée (entre 55 et 75 % de la capacité aérobie) et réalisé sans apport alimentaire induit une baisse significative des marqueurs de l’immunité au décours de l’exercice.
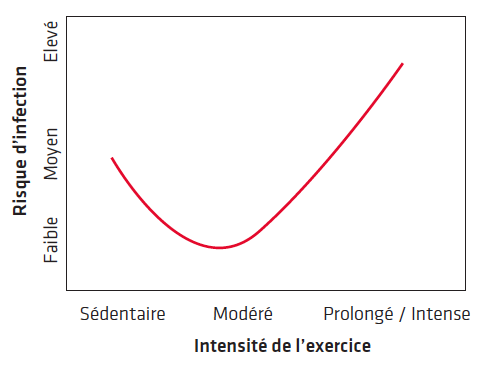
Figure 1 Risque d’infection en fonction du niveau d’intensité de l’exercice.
Rôle du repos
Le repos permet la restauration de l’immunité habituelle. En effet les athlètes au repos, au moins 24 heures après la dernière séance de sport récupèrent une fonction immunitaire proche des individus sédentaires.
Attention à l’augmentation de la charge d’entrainement
Les fonctions immunitaires sont abaissées lorsque les athlètes même bien entrainés augmentent leur charge d’entraînement pour intensifier leur formation. Il semble que des cessions de formations successives puissent induire une dépression chronique de certaines fonctions immunitaires, l’athlète ne retrouvant pas complètement son immunité antérieure.
Les deux immunités, innée et acquise, sont concernées dans les troubles immunitaires liés à la pratique du sport.
Les deux fonctions T et lymphocytes B semblent être sensibles à l’augmentation de la charge d’entraînement chez les athlètes bien entraînés lorsqu’ils effectuent une période d’intensification de leur formation.
Activation des sécrétions hormonales
L’immunodépression exercice-induit est médiée par l’activation de secrétions hormonales (Fig. 2 et 3).
Le mécanisme de la dépression immunitaire liée aux efforts prolongés est induit par l’effet de l’augmentation des hormones en réponse au stress, l’adrénaline et le cortisol avec altérations de l’équilibre des cytokines inflammatoires et production accrue de radicaux libres.
Martin a fait une étude très précise sur l’influence du sport sur les fonctions endocriniennes et sur les différents acteurs de l’immunité (1).
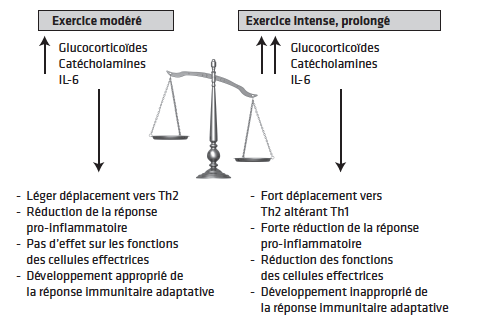
Figure 2 Effets de la pratique sportive sur l’immunité en fonction du niveau d’intensité de l’exercice.
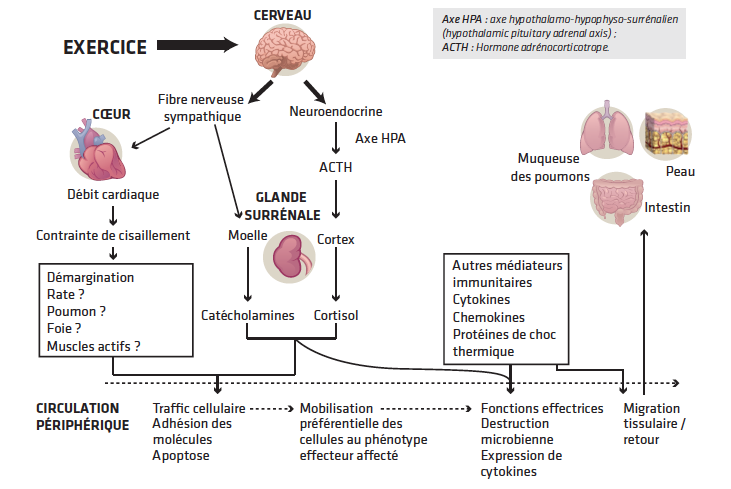
Figure 3 Mécanismes potentiels par lesquels les exercices affectent l’immunité acquise et innée.
Effet d’un exercice modéré
L’exercice modéré réduit l’inflammation et améliore la réponse immunitaire aux infections respiratoires virales respiratoires via l’augmentation modérée du niveau de sécrétion des hormones de stress (cortisol, catécholamines) qui entraîne une baisse de l’inflammation des voies respiratoires et aide à l’activation de l’immunité antivirale innée en déplaçant la réponse immunitaire vers un profil Th2, évitant une réaction immunitaire excessive Th1 aux pathogènes.
Effet d’un exercice intense
Inversement, l’exercice intense et prolongé entraîne une augmentation plus durable des glucocorticoïdes, des catécholamines et une incapacité à développer des réponses immunitaires adaptatives.
Comme tous les athlètes ne sont pas impactés par ces modifications, il serait bon d’étudier leur profil immunitaire et leur équilibre Th1 / Th2.
Immunoglobulines sécrétoires salivaires
Pour rendre compte de la baisse de l’immunité, un marqueur est proposé : les immunoglobulines sécrétoires salivaires.
Les IgA semblent représenter un marqueur biologique intéressant de la tolérance des entraînements. En effet les immunoglobulines sécrétoires (SIGA ou SIgA) en concentrations faibles ou basses sont associées à une incidence accrue d’infections des voies respiratoires supérieures.
Elles sont diminuées pour des exercices prolongés, leur taux est variable pour des exercices aigus.
Elles peuvent augmenter après une période d’entraînement physique régulière modérée chez les personnes habituellement sédentaires, stigmate de l’influence bénéfique d’une activité physique modérée et sur l’immuno-sécrétion vis à vis d’un mode de vie sédentaire.
Comment agissent les probiotiques ? (2-6)
Il est un fait avéré qu’agir sur la flore intestinale ou microbiote via l’apport de probiotiques permet de stimuler les défenses de l’organisme. Les expériences récentes suggèrent que les bactéries de la flore intestinale interagissent avec les toll-like récepteurs (TLR) pour induire l’équilibre de la réponse immunitaire. Ainsi, ces dernières années, l’écosystème intestinal composé par la flore digestive est à l’origine de nombreuses études et interventions.
Intestin et microbiote
Organe de défense immunitaire
Le tube digestif est en contact avec des micro-organismes extérieurs par l’intermédiaire de la muqueuse intestinale faite de villosités et de microvillosités réparties sur 300 m2 soit l’équivalent de deux courts de tennis. Son système de défense élaboré associe la flore intestinale, le système immunitaire intestinal et le mucus. L’intestin est le premier organe lymphoïde, il contient dans sa muqueuse 70 % des cellules immunitaires lymphoïdes de l’organisme. La flore intestinale ou microbiote est un élément essentiel, puisqu’elle interagit avec l’organisme : modulation du système immunitaire, rôle métabolique, synthèse de vitamines.
Constitution du microbiote intestinal
La flore intestinale se situe surtout dans la partie terminale de l’intestin grêle et au niveau du côlon. Constituée d’environ cent mille milliards de bactéries, regroupées en 500 espèces, essentiellement anaérobies, la flore intestinale représente 50 % du poids des selles !
C’est un véritable écosystème qui associe 2 types de flore.
• Une flore résidente saprophyte présente à l’état physiologique composée d’une flore dominante et une flore sous-dominante. La flore dominante est constituée d’une vingtaine d’espèces différentes présentes à des concentrations élevées, plusieurs milliards par millilitre, de bacilles gram -, gram + et de cocci gram +. La flore sous-dominante est constituée par quelques millions de bactéries par millilitre, avec des entérobactéries, des streptocoques, des lactobacilles. Cette dernière peut être pathogène lorsqu’elle se multiplie.
• Une flore de passage, polymorphe, qui, sauf circonstances pathologiques, ne s’implante pas dans le tube digestif.
Le développement de la flore intestinale se fait dès la naissance, elle se crée à partir de la flore vaginale et fécale de la mère et des bactéries de l’environnement. L’allaitement joue aussi. C’est elle qui va stimuler la maturation du système immunitaire intestinal de l’enfant.
La colonisation intestinale insuffisante, dysbiose, peut conduire à un risque accru de troubles infectieux, allergiques, auto-immuns chez l’enfant et plus tard dans la vie.
Flore intestinale et immunité
Les rôles sont multiples (Fig. 4).
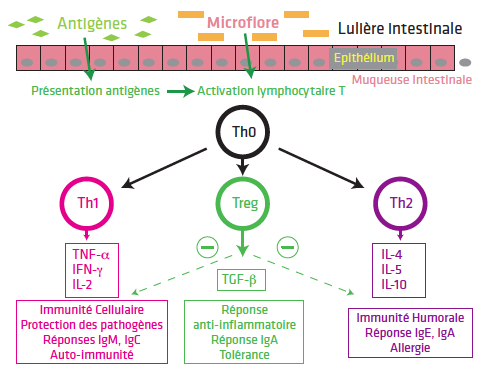
Figure 4 Interactions microflore et orientation de la réponse immunitaire.
Effets sur le système immunitaire
Elle module la réponse des IgA sécrétoires vis-à-vis des micro-organismes pathogènes et des bactéries, développe les mécanismes de la tolérance immune vis-à-vis des protéines alimentaires et des bactéries intestinales. Au niveau périphérique, elle stimule la phagocytose protectrice contre l’infection et la synthèse des cytokines nécessaires à la réponse immune. Elle oriente vers la réponse immune.
Effet de barrière
Elle protège le tube digestif et l’organisme de l’implantation et de la multiplication des bactéries exogènes.
Effet de production d’éléments essentiels
Elle participe à la synthèse de produits dérivés ayant un rôle bénéfique : vitamines B, K, B 9 (acide folique).
Effet de détoxication
Elle peut dégrader les substances toxiques exogènes ou produites in situ, et module les effets des toxines émises par les micro-organismes pathogènes.
Qu’appelle-t-on probiotiques ?
Micro-organismes vivants non pathogènes
Les probiotiques sont définis comme « des micro-organismes vivants non pathogènes, qui, lorsqu’ils sont ingérés en quantité suffisante, exercent une influence positive sur la santé ou la physiologie de l’hôte » (rapport RAO/ OMS, octobre 2001). Ils sont connus depuis longtemps. Elie Metchnikoff, russe d’origine, Prix Nobel de médecine en 1908 et professeur à l’institut Pasteur de Paris, a fait le rapport entre la longévité des bulgares et leur consommation de produits laitiers fermentés.
Les probiotiques sont le plus souvent des bactéries ou des levures vivantes. Dans l’alimentation, on les trouve dans des produits alimentaires fermentés : les produits laitiers fermentés, les yoghourts, le kéfir… dans certains compléments alimentaires et médicaments. Les plus utilisés sont principalement les Lactobacillus (15 d’espèces différentes), les Bifidobactéries (3 espèces), les Streptococcus (4 espèces) et Saccharomyces boulardii.
Propriétés
Attention, les probiotiques ne sont pas interchangeables. Ils ont des effets souches, leurs propriétés varient d’une espèce à l’autre :
• certains stimulent la réponse immunitaire et raccourcissent la durée d’évolution des épisodes infectieux chez le sujet sain ;
• certaines souches réduisent la durée de la diarrhée au décours d’un traitement antibiotique ;
• ils peuvent avoir un effet positif dans la maladie de Crohn ou l’inflammation chronique de l’intestin.
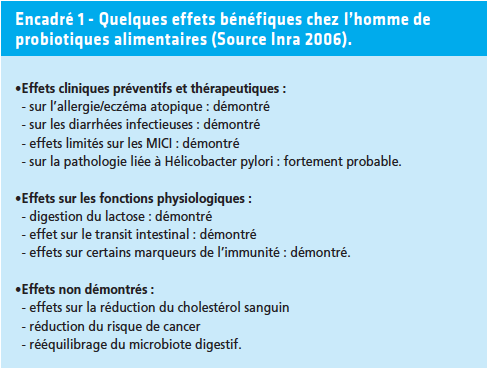
Effets des probiotiques (Encadré 1)
Certains probiotiques peuvent moduler la barrière immunitaire intestinale et / ou systémique : production accrue d’immunoglobuline (IgA) et de cytokines, augmentation du nombre des cellules immunocompétentes, stimulation de la phagocytose.
Ils sont capables de corriger certaines déficiences.
Les yaourts sont bien tolérés par ceux qui sont porteurs d’une déficience en lactase. La lactase des bactéries du yaourt participe à la digestion du lactose dans les intestins.
Chez les enfants déficients en saccharase, l’ingestion de Saccharomyces cerevisiae aide à la digestion du saccharose. Ils ont un effet sur la muqueuse intestinale.
Plusieurs probiotiques ont une action trophique sur la muqueuse intestinale et participent à la maintenir fonctionnelle.
Leur emploi est sûr. Ils bénéficient d’une très bonne innocuité puisqu’aucune toxicité n’a été rapportée à ce jour.
Quel peut être l’apport de probiotiques dans le sport ? (7-10)
Des effets reconnus sur l’immunité
Les probiotiques ont de nombreux effets bénéfiques sur l’immunité. Mais attention, les probiotiques ont des effets souches spécifiques. Les propriétés des différents probiotiques varient d’une espèce à l’autre. On parle d’effet souche. La dernière position des experts de la Société européenne de nutrition et de l’Académie américaine de pédiatrie souligne bien que l’efficacité et la tolérance d’un probiotique ne peuvent être extrapolées à un autre probiotique.
Renforcement de l’immunité chez le sportif ?
L’étude très récente de Gleeson en double aveugle contre placebo, portant sur 84 athlètes pendant les 4 mois d’hiver, a bien mis en évidence que l’ingestion d’un probiotique, ici Lactobacillus caséi Shirota, était bénéfique pour réduire la fréquence des infections des voies aériennes supérieures (moins 36 %) avec comme marqueurs un meilleur taux d’IgA salivaire après 8 à 16 semaines de supplémentation.
Cox et al. ont étudié la souche Lactobacillus fermentum. Le design de l’étude est le même mais a porté sur 20 athlètes marathoniens de haut niveau. Ils rapportent moins d’infections respiratoires et de moindre gravité. Ils n’ont pas observé de modification de l’IgA salivaire mais un maintien des niveaux de l’IFN gamma.
Conclusion
La fragilité immunitaire des défenses anti-infectieuses après des efforts intenses et/ou prolongés et lors des entraînements intensifs devrait être prise en cause pour éviter le développement de maladies infectieuses des voies aériennes supérieures et permettre une bonne récupération. Il semble que certaines souches de probiotiques pourraient pallier à l’immunodépression exercice-induite. Avant que des recommandations définitives pour les athlètes puissent être développées, des études supplémentaires sont nécessaires, mais pourquoi ne pas envisager de traiter le “maillon faible intestinal” d’autant que certaines souches sont reconnues bénéfiques pour réduire les troubles digestifs ?

