Première journée européenne sur la Pubalgie : Les points forts du congrès

Un premier congrès national sur la pubalgie avait eu lieu à Bordeaux en octobre 2012. Pour donner une dimension supplémentaire à la deuxième édition, les organisateurs ont souhaité donner la parole à des experts européens de premier plan.
Cette journée européenne sur la pubalgie s’est déroulée le 3 octobre 2014 à Bordeaux. Ce fut une grande réussite et tous les médecins du sport de terrain qui ont assisté à ce congrès ont bénéficié d’un enseignement de grande qualité.
Pubalgie de l’école française de traumatologie ? Ou bien “Hip and groin Pain” des anglo-saxons ? That is the question…
Une question qui va encore longtemps animer les débats entre médecins du sport au niveau international. Les Français limitent la pubalgie aux atteintes symphysaires, pariétales ou tendineuses. Les Anglo-saxons et les Scandinaves ont une vision plus large des étiologies et n’hésitent pas à considérer, par exemple, les atteintes de la hanche comme responsables d’une grande partie du “groin pain”.
La première journée européenne sur la pubalgie a été l’occasion de confronter ces points de vue.
Il est très difficile de faire un retour parfaitement fidèle des différentes interventions. Votre rapporteur a donc pris le parti de faire un résumé centré sur les éléments diagnostiques ou thérapeutiques qui semblent faire actuellement l’unanimité mais aussi sur les orientations qui doivent faire changer nos représentations concernant le sujet passionnant mais très vaste de la pubalgie.
Épidémiologie de la pubalgie : les notions incontournables
Le Dr Baudot, médecin du sport à Bordeaux et médecin de l’Olympique de Marseille, est intervenu sur le sujet de l’épidémiologie et a pris le temps de développer et de montrer les cadres nosologiques différents entre pubalgie et “groin pain”, la douleur inguinale des Anglosaxons.
En effet, selon certaines études anglo-saxonnes, le “groin pain” peut relever de 30 à 72 étiologies différentes ! Dans le football, les études épidémiologiques soutenues par l’UEFA mettent en exergue 18 items étiologiques différents.
Le football, le rugby et le hockey sur glace sont les sports à risque. Dans le football, la pubalgie représente environ 15 % des blessures et cette incidence la situe à la troisième place des blessures derrière les ruptures du ligament croisé antéroexterne (LCAE) et les fractures. Les études rétrospectives concernant les footballeurs montrent que 50 à 70 % des joueurs disent avoir souffert de pubalgie. Dans les autres sports, l’incidence de la pubalgie est variable. Une étude sur 207 sportifs atteints de pubalgie, tous sports confondus, a montré que si les footballeurs représentaient 66 % de l’ensemble des sportifs atteints, le groupe des coureurs à pied était aussi largement représenté (18 %).
La pubalgie chez la femme est très peu abordée chez les auteurs français. Sur une population de 479 hommes et de 144 femmes pratiquant le football, Karlsson, un auteur suédois, montre que l’incidence des pubalgies est de 55 % chez les hommes et de 28 % chez les femmes.
Dans le cadre nosologique de la pubalgie chez le footballeur, les lésions aiguës du long adducteur représentent 23 à 25 % des lésions. Le débat récurrent sur les pathologies à l’origine des pubalgies ne doit pas occulter le fait que les formes associées sont très fréquentes : 25 à 85 % des cas selon les auteurs.
Évaluer les symptômes douloureux et mesurer la force des adducteurs
Le Pr Thorborg (Copenhague) a insisté sur le fait que peu d’éléments précis permettent d’évaluer l’importance de la douleur et son retentissement fonctionnel chez un sportif atteint de pubalgie. Le score de mesure fonctionnelle HAGOS a été imaginé par l’Université de Copenhague et permet de mieux évaluer les douleurs associées au “hip and groin pain” puis de suivre son évolution et l’impact réel des traitements. Il s’agit d’un questionnaire PRO (Patient Rated Outcome), rempli par le sportif, qui aborde six problématiques : les symptômes (cinq questions), la raideur et la douleur (quatre questions), les limitations lors des activités physiques de la vie quotidienne (treize questions), les difficultés rencontrées lors des activités sportives (dix questions), l’impact de la gêne fonctionnelle et de la douleur sur la qualité de vie (cinq questions). Ce questionnaire n’a pas encore été traduit de l’anglais au français.
Concernant la mesure de la force des adducteurs de hanche, certaines notions intéressantes pour le praticien sont rappelées. Pour la mesure de la force isométrique des adducteurs, les tests peuvent se réaliser de deux manières, soit en unilatéral, soit en bilatéral. Le “squeeze-test” se réalise chez le sportif en décubitus dorsal, genou fléchi en demandant une contraction bilatérale des adducteurs pendant 5 secondes (Fig. 1).
Les tests d’évaluation de la force excentrique se font en décubitus latéral et montrent le plus souvent, chez les sujets sains, une différence entre le membre inférieur dominant et l’autre cuisse (Fig. 2).
Ces tests, fiables et reproductibles, peuvent être réalisés avec un dynamomètre adapté. Ils permettent d’évaluer la force ou la faiblesse des adducteurs et les relations avec les douleurs associées. Ils permettent aussi de repérer les sportifs à risque : ceux-ci ont une nette diminution de force des adducteurs sans douleurs associées.

Figure 1 – Squeeze-test. Contraction isométrique des adducteurs en course moyenne.

Figure 2 – Testing excentrique de l’adducteur droit.
Anatomie : des relations très étroites entre long adducteur et grands droits (rectus abdominis)
Pour le Dr Weir (Doha-Qatar), la fréquence des atteintes du long adducteur lors de la pubalgie est un argument en faveur d’une importance essentielle de l’anatomie et de l’anatomie fonctionnelle de ce muscle. Au contraire des insertions des autres muscles adducteurs, l’insertion du long adducteur sur la branche ischio-pubienne est à la fois musculaire (en moyenne 60 %) et tendineuse (en moyenne 40 %). Les variantes du mode d’insertion restent cependant très fréquentes.
Le rôle de l’échographie est de préciser si l’atteinte se situe au niveau du long adducteur et s’il s’agit d’une enthésopathie, d’une fissure tendineuse ou d’une atteinte myotendineuse. Le pronostic et les traitements seront totalement différents.
Les différents intervenants sont d’accord pour insister sur une notion anatomique essentielle concernant le carrefour devant la symphyse : la jonction entre rectus abdominis et long adducteur controlatéral qui fusionnent totalement pour réaliser une seule et même structure. Cette notion anatomique, à présent partagée par tous, ne permet pourtant pas encore d’expliquer clairement le mode de transfert des forces et des charges à travers cette aponévrose pré-symphysaire. L’IRM de profil devrait étudier systématiquement cette région véritablement essentielle dans la compréhension de la physiopathologie de la pubalgie.
Démembrement des pathologies et causes des douleurs
Le Pr Hölmich (Copenhague) a rappelé la longue liste des différents muscles et tendons en relation avec une possible douleur de l’aine ou de la hanche. Dans le cadre de la pubalgie chez les footballeurs, plusieurs études montrent que les douleurs sont rapportées toujours le plus fréquemment à une atteinte des adducteurs, en deuxième lieu à une atteinte de l’iliopsoas. L’atteinte inguinale se situe en troisième position. Il est donc important de commencer l’examen par les tests habituels en recherchant les douleurs à la palpation, à la contraction et à l’étirement au niveau du long adducteur et de l’ilio-psoas (Fig. 3). La palpation de la symphyse et le testing des rectus abdominis permettent de poursuivre l’examen clinique.
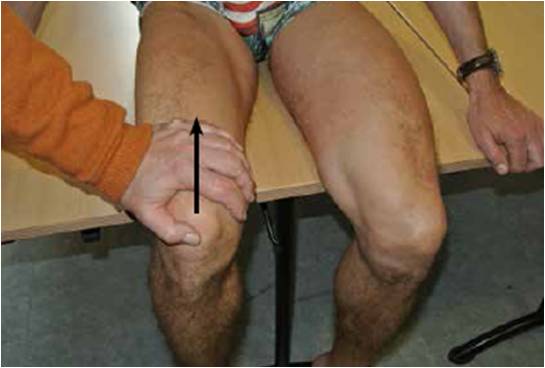
Figure 3 – Testing avec contraction résistée de l’ilio-psoas droit.
Pour évaluer les douleurs en relation avec une atteinte inguinale, la palpation du tendon conjoint doit se faire à son insertion haute puis tout le long du canal inguinal à travers le scrotum. Cette palpation doit aussi évaluer l’ouverture du canal inguinal et la sensibilité du mur postérieur en décubitus dorsal et en position debout.
L’examen des deux hanches est un temps important de l’examen clinique. Les différents tests cliniques (test de Patrick, log roll test, test de Fadir) sont plus sensibles que spécifiques (Fig. 4). Cet examen est surtout orienté sur la recherche d’un éventuel conflit de hanche. Le rôle de ce conflit dans l’étiopathogénie de la pubalgie sera confirmé par un test anesthésique, l’impact sur les phénomènes douloureux de l’injection intra-articulaire étant fiable à 90 %.
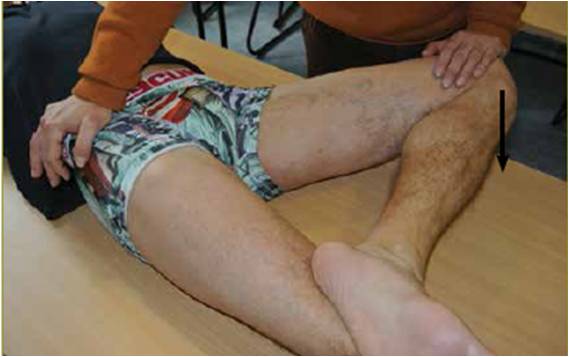
Figure 4 – Test de Patrick en flexion, adduction, rotation externe de hanche gauche.
Pour les Drs Labanère (Bordeaux) et Hager (Lyon), l’examen clinique “algo-fonctionnel” centré sur les muscles et les tendons doit tenter de localiser la douleur en la reproduisant, évaluer les forces musculaires, repérer les déséquilibres musculaires et enfin, noter les raideurs tendinomusculaires. Il existe peu d’études isocinétiques sur les adducteurs mais les tests isocinétiques concernant les muscles du tronc sont toujours intéressants à mettre en oeuvre.
Pour les différents intervenants, les pubalgies à forme unique sont beaucoup plus rares que les pubalgies à forme multiple.
Savoir organiser et prescrire l’imagerie
Intervenants : Dr Mitchell (Londres), Dr Pesquer (Bordeaux) et Dr Guillin (Rennes)
L’approche radiologique multidisciplinaire est toujours orientée par le diagnostic clinique.
En cas d’atteinte pariétale, les intervenants ont rappelé que les performances de l’examen clinique sont supérieures à celles de l’IRM… mais que l’échographie dynamique est l’examen le mieux adapté. La technique est très codifiée avec une analyse bilatérale, avec et sans Valsalva, du ligament inguinal et du fascia transversalis.L’atteinte de ce dernier n’est pas toujours facile à caractériser : est-il lâche ? Est-il épaissi ? Est-il rompu ? L’échographie n’est pas encore assez performante pour analyser le rôle des filets nerveux qui sont intégrés au fascia.
En cas d’atteinte symphysaire, l’IRM est sans doute l’examen de choix pour analyser cette articulation non synoviale, ainsi que les ligaments, le fibrocartilage et la capsule qui la constituent. La présence d’un oedème osseux est fréquente et doit être considéré comme un simple symptôme, non comme une lésion à part entière.
En cas d’atteinte tendineuse au niveau des adducteurs, l’échographie permet d’analyser parfaitement le niveau et le type de l’atteinte, mais doit être couplée à une IRM. Lorsque la clinique suspecte le muscle ilio-psoas d’être responsable des phénomènes douloureux, l’échographie est l’examen à utiliser car elle permet une exploration dynamique du fonctionnement de ce muscle dont l’anatomie fonctionnelle est complexe.
En cas de douleurs de hanche, la radiographie standard, le scanner ou l’arthroscanner doivent être envisagés pour éliminer un impigement fémoro-acétabulaire, une dysplasie ou bien une fracture acétabulaire.
Pubalgie à forme unique ou pubalgie à forme multiple ?
Tendinopathie des adducteurs ? Ostéoarthropathie pubienne ? Pathologie de l’ilio-psoas ? Souffrance du canal inguinal ?
Tous les intervenants ont insisté sur ce point fondamental, les formes associées sont au moins aussi fréquentes que les formes “uniques”. Les enthésopathies des muscles adducteurs sont de loin les plus fréquentes, et elles sont le plus souvent isolées, mais de nombreuses études montrent qu’elles s’associent, dans environ 20 % des cas, à une atteinte de l’ilio-psoas. Les lésions chroniques de la symphyse pubienne sont souvent accompagnées des différentes pathologies qui altèrent la mobilité de hanche.
La souffrance du canal inguinal en relation avec un simple bombement du fascia transversalis est probablement l’atteinte la moins fréquente. Cette souffrance est souvent associée avec, par exemple, une atteinte de l’aponévrose de l’oblique externe ou du tendon conjoint. Ces notions montrent bien l’importance d’un bilan clinique et radiologique initial très complet et très précis pour cibler parfaitement les thérapeutiques et suivre leur impact pendant l’évolution de la maladie. Ceci est d’autant plus vrai que la pubalgie du sportif a une très nette tendance à devenir chronique ou bien à récidiver et, dans ce cas, la fréquence des formes associées serait plutôt proche de 70-80 %.
Le traitement médical
Pour le Dr Simon (Paris), le repos reste essentiel avec une exclusion totale du geste sportif déclenchant les douleurs. Le traitement médical dépend avant tout de l’origine de la pubalgie.
En cas d’atteinte de la symphyse avec ostéo-arthropathie, il est possible de proposer : infiltrations de corticoïdes, corticoïdes per os, mésothérapie, traitements podologiques et ostéopathiques. Le traitement fonctionnel sera centré sur l’amélioration de la souplesse des hanches et le renforcement en course interne des muscles larges de l’abdomen sans jamais déclencher la douleur.
En cas de tendinopathie d’insertion des adducteurs, les soins suivants sont proposés : physiothérapie locale, massage transversal profond (MTP), mésothérapie, ondes de choc, étirements (contracté-relâché). En présence d’une tendinopathie vraie, l’indication chirurgicale est à envisager.
En cas de lésions musculaires ou musculo-aponévrotiques, le repos relatif et la kinésithérapie non douloureuse permettent le plus souvent la cicatrisation.
En cas de lésions pariétales en relation avec une atteinte des grands droits de l’abdomen, il faudra évaluer le niveau de la lésion pour adapter le traitement : tendinopathie d’insertion, lésion tendineuse ou lésion myotendineuse.
En cas de lésion pariéto-abdominale, le sportif doit être orienté pour un avis chirurgical. La prévention est toujours essentielle et comporte plusieurs volets éducatifs : échauffements longs, étirements avant l’exercice et surtout à distance de l’exercice, renforcement des muscles larges de l’abdomen, analyse du matériel, repos et respect de la douleur.
Les Drs Silvestre (Bordeaux) et Sanchez (Vitoria-Espagne) ont rappelé l’intérêt et les indications du plasma riche en plaquettes (PRP) dans la prise en charge des pubalgies. Les injections de PRP sont efficaces dans les lésions tendineuses aiguës ou chroniques ainsi que dans l’ostéo-arthropathie. Les facteurs de croissance permettent une meilleure cicatrisation par une synthèse précoce du collagène.
Beaucoup de questions restent en suspens sur le pourquoi de l’efficacité de cette méthode. Le traitement fonctionnel doit toujours être associé, débute quelques jours après l’injection pour être poursuivi plusieurs semaines.
La rééducation sans chirurgie
Pour le Dr Puig (Cap-Breton), c’est l’instabilité lombo-pelvienne qui est à l’origine de la faiblesse du mur postérieur et de la dilatation du fascia transversalis. Il est important d’identifier les sportifs qui vont répondre au traitement médical car différents facteurs de risque sont à prendre en compte pour la rééducation : antécédents de pubalgie avec déficits musculaires (renforcement excentrique des adducteurs et correction du déséquilibre agonistes-antagonistes), instabilité lombo-pelvienne (rôle et co-contraction du transverse et du multifidus dans la stabilité lombaire), déficit du contrôle neuromoteur (réduire le retard à la co-contraction des muscles du tronc par rapport aux muscles des membres inférieurs), amélioration de la mobilité de hanche en rotation interne (au moins 30° sont nécessaires). Le travail d’ergothérapie du type “Pilates” apporte toujours un réel bénéfice lorsqu’il est mis en place deux fois par semaine.
Il est important de commencer le traitement médical et de rééducation dans les six semaines après le début de la pubalgie. La course sera reprise après deux à trois semaines de renforcement spécifique : d’abord dans l’axe, puis en course ondulatoire, puis en cercles et virages.
Le retour sur le terrain
Jean-Michel Grand (Perpignan), kinésithérapeute des fédérations de rugby à XV et à XIII, a fait part de sa grande expérience de terrain au contact de sportifs blessés. Le protocole de reconditionnement à l’exercice utilisé pour les rugbymen se déroule en quatre phases : réadaptation, réathlétisation, réentraînement, reprise aménagée.
La réadaptation consiste dans un premier temps à apprendre le verrouillage pelvien en contractant de manière synergique et coordonnée les abdominaux, les muscles pelviens, les fessiers et les adducteurs. Une fois cette contraction simultanée bien comprise, l’objectif est ensuite de faire dissocier au sportif la contraction des différents muscles. Le renforcement des adducteurs se fera une fois que le verrouillage pelvien et la dissociation lombo-pelvifémorale seront bien compris.
La réathlétisation sera envisagée si les tests cliniques ne reproduisent plus les douleurs. La reprise de la course se fait dans l’axe en alternant marche et course. La reprise des gammes sur le terrain pourra se faire si le footing de 40 minutes est indolore.
Le réentraînement technique se fait d’abord seul. L’objectif est le retour à un “pubis sportif”.
La période la plus difficile est l’intégration du sportif à l’équipe et le retour à son poste dans l’effectif. Le dosage est alors primordial.
Il ne faut jamais perdre de vue qu’il existe une relation directe entre la durée de l’arrêt sportif et la durée du protocole de reprise. Quel que soit le niveau du sportif, un protocole sérieux de rééducation ne peut être envisagé qu’au rythme de cinq séances par semaine pendant plusieurs semaines : deux à trois fois par semaine chez le kinésithérapeute, deux à trois fois par semaine à domicile avec des exercices très précis.
La pubalgie du sportif en dix phrases percutantes.
• Les sports à risque sont le football et le rugby mais tous les sportifs intensifs peuvent être concernés. Dans les sports à risque, le sexe ratio homme/femme est de trois pour un.
• L’aponévrose pré-symphysaire a un rôle essentiel dans l’étiopathogénie de la pubalgie à travers la fusion des fibres du long adducteur (adductor longus) et des fibres controlatérales des grands droits (rectus abdominis) et des obliques (obliquus externus abdominis).
• Lors de la première consultation, le démembrement clinique doit faire, en priorité, la part des douleurs revenant au long adducteur, à l’ilio-psoas, au rectus abdominis, à la symphyse pubienne, au tendon conjoint, au fascia transversalis, aux articulations coxo-fémorales.
• Le long adducteur est très souvent le pivot central du déclenchement de la pathologie : examen clinique et examens radiologiques devront systématiquement évaluer le type de l’atteinte lésionnelle à son insertion sur le pubis.
• L’examen radiologique est orienté par l’examen clinique : échographie et IRM en cas d’atteinte du long adducteur, échographie dynamique en cas d’atteinte pariétale ou de l’ilio-psoas, IRM en cas d’atteinte symphysaire, coxométrie et scanner en cas de douleurs de hanche.
• Le traitement conservateur associe les traitements médicaux orientés en priorité sur la prise en charge des phénomènes douloureux et la rééducation fonctionnelle. Le rôle de la rééducation sera de lutter contre les déséquilibres et les raideurs tendino-musculaires mais aussi de corriger les déficits du contrôle neuro-moteur et l’instabilité lombo-pelvienne.
• Quel que soit le niveau du sportif et le type de pubalgie, le protocole de rééducation sera considéré comme bien conduit s’il est construit au rythme de cinq séances par semaine pendant six semaines.
• Formes associées et formes récidivantes sont les deux mamelles de la pubalgie du sportif.
• En cas de forme pariétale, l’examen clinique ne doit pas rechercher une hernie inguinale mais un simple bombement douloureux du fascia transversalis. La chirurgie a pour objectif de renforcer la paroi postérieure du canal inguinal.
• Pour les Anglo-saxons et les Scandinaves, la limitation de la mobilité de hanche, quelle que soit sa cause, est à l’origine d’un grand nombre de pubalgies du sportif.
Les traitements chirurgicaux
Une technique mini-invasive
Pour le Dr Muschaweck (Munich), les formes pariétales sont dues à la faiblesse du mur postérieur entraînant un bombement du fascia transversalis qui comprime les filets nerveux sous-jacents. Au niveau du canal inguinal, il n’existe pas de véritable hernie mais plutôt une déhiscence.
Bombement et déhiscence sont responsables d’une douleur de type neurologique par compression de la branche génitale du nerf génito-fémoral. Cette compression chronique est responsable d’une fibrose générant la douleur et parfois la destruction des rameaux de ce nerf génito-fémoral.
La technique la moins invasive possible adoptée par le Dr Muschaweck peut être mise en place dans les quatre à huit semaines après les débuts de la douleur. Cette technique par plicature consiste à renforcer la paroi postérieure du canal inguinal et à réduire la tension qui est responsable de la douleur. Elle vise à éviter les complications habituelles dues à la pose d’une plaque. Elle est réalisée sous anesthésie locale en protégeant le nerf ilio-inguinal.
Pour le Dr Muschaweck, les origines de la pubalgie du sportif sont multiples mais la faiblesse du mur postérieur est la seule responsable de la douleur inguinale.
Une technique laparoscopique
Le Dr Lloyd (Leicester) est un chirurgien digestif qui s’est intéressé au rôle du ligament inguinal et du tendon conjoint dans la douleur de la pubalgie en l’étudiant par endoscopie.
Le tendon conjoint est bien un tendon qui n’a pas les fonctions de stabilisation d’un ligament et qui est épaissi à la laparoscopie en cas de pubalgie. À l’examen clinique, le sportif localise parfaitement la douleur au niveau de l’insertion médiale. L’échographie ne semble pas contributive car elle montre des anomalies dans un petit pourcentage de cas. Le traitement laparoscopique consiste à ôter la tension en sectionnant le tendon conjoint du transverse et de l’oblique interne.
Cette technique doit être réservée aux échecs des traitements médicaux et aux reprises des autres traitements chirurgicaux.
La chirurgie des adducteurs
Le Dr Reboul (Bordeaux) rappelle que la reprise du sport au même niveau après pubalgie se fait dans 80 % des cas si le protocole de prise en charge médical et fonctionnel est parfaitement suivi. Mais les récidives sont très fréquentes : plus d’un tiers des cas. L’indication de la chirurgie se pose en cas d’échec de ce protocole à trois mois ou bien en cas de récidive. L’intervention est réalisée sous anesthésie générale.
La durée de l’intervention est de 10 minutes. La section du tendon est réalisée au niveau de l’enthèse fibro-cartilagineuse du long adducteur à quelques millimètres du périoste. La libération du tendon doit être complète. La ténotomie est réalisée seule dans 15 % des cas, associée à un geste pariétal dans 85 % des cas. Les résultats sont rapides puisque la reprise au même niveau est possible à trois mois dans 85 % des cas.
La chirurgie des conflits de hanche
Pour le Pr Schilders (Londres), les lésions de la hanche à l’origine des pubalgies ne peuvent être ignorées. Dysplasies, conflits fémoroacétabulaires et fractures acétabulaires sont responsables de douleurs à la position assise et au croisement des jambes, à la marche prolongée, à la course en marche arrière.
À l’examen clinique, la douleur est reproduite plutôt à la rotation qu’à la compression de la hanche. En cas de lésion labrale, la douleur est souvent déclenchée par la rotation interne, mais beaucoup de lésions labrales réelles ne donnent pas de signes à l’examen clinique.
La coxométrie et le scanner avec reconstruction sont les meilleures explorations radiologiques. En cas de lésions isolées du labrum, la réparation doit être préférée à la résection car les résultats sont meilleurs chez le sportif.
Quelle chirurgie et quand ?
Le Dr Vuckovic (Doha-Quatar) était chargé de faire une conclusion consensuelle sur la chirurgie dans la pubalgie du sportif. Si, après quatre à six semaines de rééducation bien conduite, la douleur est toujours présente, la chirurgie peut être proposée. Quelle que soit la technique (Nesovic, Shouldice, Muschaweck, Lichtenstein), l’objectif de la réparation inguinale est de renforcer la paroi postérieure du canal inguinal. Le gold standard est la technique de Shouldice mais la technique de Muschaweck est sans doute l’avenir.
Les lésions nerveuses sont probablement à l’origine des douleurs et seront précisées en peropératoire.
Quelle que soit la technique de réparation inguinale utilisée, la question de la ténotomie des adducteurs doit être systématiquement abordée et discutée. En cas de conflit de hanche, l’arthroscopie doit être, elle aussi, abordée et discutée.
Une grande partie des diaporamas présentés est téléchargeable sur le site de la clinique du Sport de Mérignac : www.cliniquedusport.fr.



