La dermatophytose des pieds : une pathologie fréquente chez le sportif
Certaines activités sportives peuvent favoriser le développement de pathologies fongiques au niveau des pieds. Des solutions existent pour remédier à cet inconvénient, et poursuivre de manière sereine la pratique d’un sport qui peut être jugé responsable de cette affection.
Cas n° 1
Georges, 43 ans, pratique depuis quelques années la course à pied. Il y a quelques mois, il a décidé d’effectuer des entraînements plus intensifs, car il souhaite participer à des semi-marathons. Cependant, il nous explique avoir de gros problèmes au niveau de ses pieds avec des brûlures interdigitales. Cette symptomatologie est intervenue à la suite d’une semaine harassante où Georges effectuait deux courses journalières. L’examen de ses pieds permet de retrouver un enduit de couleur blanche à proximité du 4e espace interdigital.
En y regardant de plus près, nous avons l’impression que cet enduit est à l’origine d’un décollement épidermique (Fig. 1).

Figure 1 – Enduit blanchâtre interdigital (4e espace) avec décollement épidermique.
Cas n° 2
Michel, 38 ans, a repris les entraînements de tennis (il avait interrompu cette pratique depuis plus de 5 ans). Il nous consulte, car il présente des douleurs lors de la mobilisation de ses orteils, mais aussi une sensation de brûlure des orteils, et un prurit. Cliniquement, nous retrouvons la présence d’une bulle au niveau du 1er espace interdigital (Fig. 2).
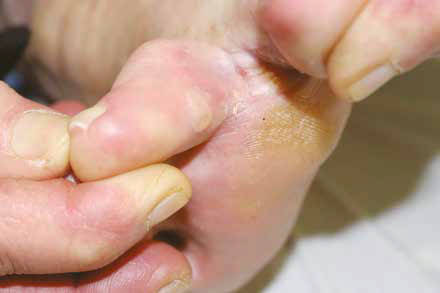
Figure 2 – Bulle au niveau du 1er espace interdigital.
En parallèle, nous notons également une ulcération à la base de cet espace (Fig. 3).
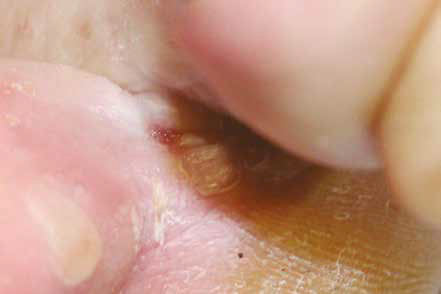
Figure 3 – Ulcération avec enduit blanc au niveau du 1er espace interdigital.
Cas n° 3
Raymond, 60 ans, est un grand marcheur. Cet ancien professeur de sport fait partie d’une bande de copains qui effectuent de longues marches dans les montagnes. Il est têtu, et il consulte rarement le médecin. Cependant, à la demande de sa femme, il vient nous voir car il a des difficultés à se chausser (ongles très épais). D’autre part, il existe des squames disposées sur une base érythémateuse au niveau interdigital, au niveau du dos et des faces latérales de ses deux pieds (Fig. 4 et 5).
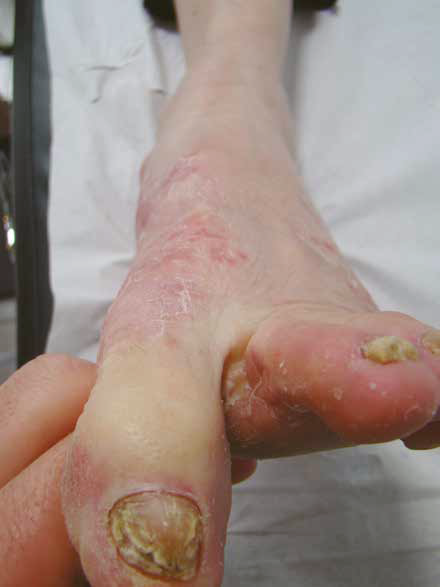
Figure 4 – Lésions érythémato-squameuses du dos du pied gauche avec onychomycoseassociée.
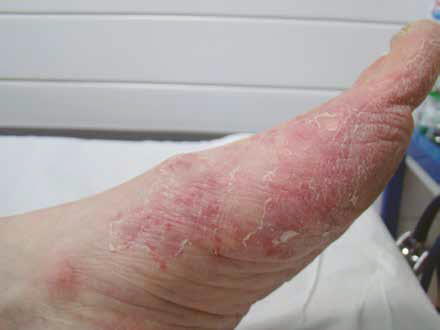
Figure 5 – Lésions érythémato-squameuses du bord latéral du pied gauche.
Raymond nous explique que ces formations se révèlent très prurigineuses.
En fait, toutes ces observations illustrent une pathologie fréquente des pieds chez le sportif : la dermatophytose des pieds.
La dermatophytose des pieds
Introduction (1-3)
Cette pathologie est due à des dermatophytes anthropophiles : Trichophyton rubrum (de 70 à 80 % des cas), Trichophyton mentagrophytes (de 15 à 20 % des cas), et Epidermophyton floccosum (5 % des cas). Un autre terme est souvent utilisé pour parler de cette variété de dermatophytose : le pied d’athlète. La dermatophytose du pied est observée le plus souvent chez les jeunes adultes (généralement entre 20 et 50 ans). Elle est exceptionnelle chez les jeunes en période prépubertaire. Les hommes sont plus souvent concernés que les femmes. Plusieurs facteurs contribuent à son développement :
- le port de chaussures fermées,
- l’hyperhidrose favorisée par un climat chaud ou une activité physique intense,
- la promiscuité dans certains vestiaires, ou dans les couloirs des piscines municipales ayant un sol humide,
- les microtraumatismes.
En parallèle, les dermatophytes trouvent les conditions suffisantes pour se multiplier chez les sujets ayant une immunosuppression, mais aussi chez ceux qui présentent une insuffisance veineuse.
Caractéristiques cliniques (2-6)
Cette affection est fréquemment asymptomatique. Néanmoins, il est possible d’observer un prurit (qui peut être plus ou moins intense), et une gêne souvent mal définie au niveau interdigital. Plusieurs formes cliniques sont classiquement décrites.
La forme interdigitale
Dans cette situation, on observe des lésions qui prédominent le plus fréquemment au niveau du 4e espace interdigital (comme le 1er cas). Cliniquement, il existe une lésion sèche, squameuse ou parfois macérée. Dans le cas de lésions macérées, il peut être mis en évidence une formation de couleur blanche exsudative fissurée, érodée, ou ulcérée (cas 2). Au décours de l’évolution de cette dermatophytose, il est possible d’observer un développement de cette affection sur le dos du pied, ou au niveau de la surface plantaire. Dans ces situations, on peut parfois noter l’existence de placards érythémato-vésiculeux. Ces formations évoluent en séchant, et en laissant à nu une surface érythémateuse dont les bordures sont surélevées.
La forme squameuse chronique
La forme squameuse chronique de la plante du pied est le plus souvent hyperkératosique en mocassin et témoigne d’une affection fongique chronique (Fig. 6).
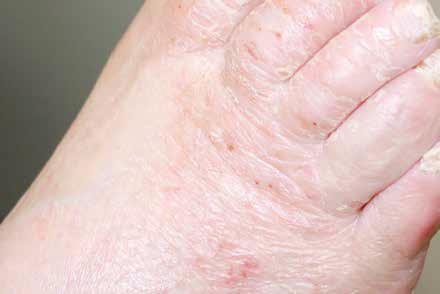
Figure 6 – Lésions kératosiques et squameuses du dos du pied droit.
Les plantes des pieds sont le plus souvent concernées et sont caractérisées par l’existence de squames peu épaisses de couleur blanc nacré. Ces squames sont disposées au niveau d’un placard érythémateux dont les limites sont nettes et qui peut présenter des papules au niveau des bordures. Dans ces situations, l’atteinte des pieds est fréquemment bilatérale, et l’agent fongique responsable est souvent Trichophyton rubrum.
La forme vésiculeuse du pied
Elle est fréquemment secondaire à une dermatophytose chronique interdigitale. Les vésicules sont mises en évidence sur le dos et la plante du pied et ont le plus souvent un contenu clair. Des bulles peuvent survenir au décours. Elles proviennent d’une fusion des vésicules, lesquelles peuvent être enchâssées au-dessous des squames (Fig. 7).
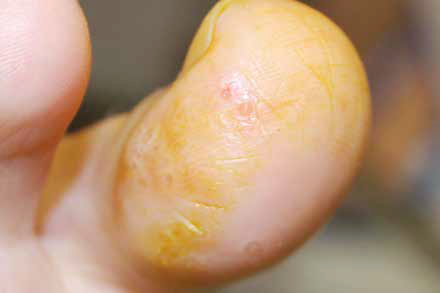
Figure 7 – Lésions vésiculeuses du 1er orteil du pied droit.
Des surinfections bactériennes sont fréquentes. Ces bulles peuvent évoluer en donnant des érosions dont les limites ont une morphologie circinée.
La forme ulcérée
Elle se traduit par une extension de la dermatophytose au niveau des plantes et du dos des pieds, et une infection bactérienne est souvent observée (Fig. 8).
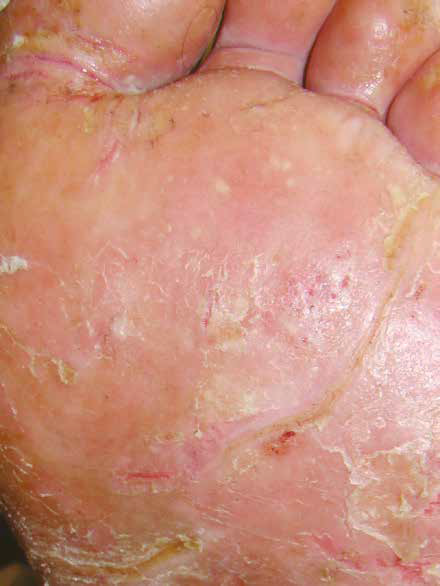
Figure 8 – Lésions ulcérées de la plante du pied gauche (surinfection associée à la base du 1er orteil).
D’autre part, il est fréquent de mettre en évidence des onychomycoses en association avec ces pieds d’athlète (cas 3). Lorsque ces onychomycoses sont secondaires à une dermatophytose, nous remarquons une atteinte distale (bords libres ou latéraux). La lame unguéale change de couleur et prend un aspect jaune. D’autre part, il existe un épaississement de la tablette unguéale. Les dermatophytes sont également responsables d’une fragilité unguéale (le plus souvent, les ongles deviennent friables).
Diagnostic (2, 3)
Le diagnostic est avant tout clinique. Cependant, il est possible d’effectuer un examen microscopique direct pour rechercher des filaments mycéliens. Les cultures de prélèvements interdigitaux permettent de retrouver l’agent fongique responsable de la pathologie, mais de façon très aléatoire :
– dans 11 % des cas, si le sujet présente une atteinte squameuse au niveau interdigital,
– dans 31 % des cas, si on met en évidence une macération au niveau interdigital.
Il est également possible de retrouver, lors de la réalisation d’un prélèvement, une candidose associée ou des bactéries (elles témoignent d’une surinfection).
Diagnostics différentiels (2, 3)
Deux diagnostics différentiels doivent être discutés :
- Le psoriasis : dans cette situation, nous retrouvons une atteinte des plantes. Il existe souvent une hyperkératose importante avec des squames jaunes et la présence de lésions avec une bordure bien nette. Les éléments peuvent se fissurer et saignent facilement. De plus, il est possible de mettre en évidence des atteintes associées (coude, genou, cuir chevelu).
- L’eczéma : il se caractérise par des placards secs, érythématosquameux. Les lésions peuvent donner des fissurations qui sont très douloureuses. Deux facteurs permettent de retenir ce diagnostic : le caractère saisonnier de cette dermatose et la notion d’atopie ou d’un éventuel contact avec des agents pouvant être responsables de cet eczéma.
Traitement (3, 4)
À titre préventif chez le sportif
Il faut éviter de garder les pieds humides à l’issue d’une épreuve sportive. Ils doivent impérativement rester secs. Les chaussures doivent être adaptées au sportif, sans être trop serrées. Il est possible de protéger les espaces interdigitaux avant tout exercice grâce à du coton qui évite la macération et le frottement. Il faut également utiliser des poudres antitranspirantes. Ces dernières sont à appliquer en priorité sur les pieds, et non sur les chaussures. Les chaussettes doivent être rapidement lavées après tout exercice sportif. Si le patient fréquente les piscines municipales, il faut qu’il porte des chaussures de bain, ou effectue un nettoyage (au peroxyde de benzoyle, par exemple) et un séchage juste après le contact des pieds avec le sol.
À titre curatif
Les antimycosiques locaux sont appliqués durant 4 semaines. L’application doit toujours déborder sur la zone saine (compter 3 cm au-delà des lésions). Dans les cas d’une atteinte plus étendue, si lestraitements locaux se révèlent inefficaces, ou si la dermatophytose est caractérisée par une kératodermie, il est nécessaire de recourir aux traitements oraux.
Ces derniers peuvent être associés aux traitements locaux. Bien entendu, les surinfections secondaires doivent être traitées au moyen d’une antibiothérapie.
Bibliographie
- Mokni M, Dupin N, Del Giudice P. Dermatologie infectieuse. Paris : Elsevier Masson, 2014.
- Habif TP. Maladies cutanées : diagnostic et traitement. Paris : Elsevier Masson, 2008.
- Fitzpatrick TB. Atlas en couleurs de dermatologie clinique. Paris : Lavoisier MSP, 2007.
- Saurat JH, Lachapelle JM, Lipsker D et al. Dermatologie et infections sexuellement transmissibles. Paris : Elsevier Masson, 2009.
- Fleckman P, Scher RK. Fragilité unguéale. Chapitre 7 de Onychologie : diagnostic, traitement, chirurgie. Paris : Elsevier Masson, 2007.
- Baran R, de Berker DAR, Holzberg M, Thomas L. Diseases of the Nails and their Management. Hoboken : Wiley-Blackwell, 2012.



