Pathologies cardiaques : Quelle attitude adopter face à la pratique sportive ?
Hypertension artérielle, coronaropathies, valvulopathies… quelle attitude adopter face aux patients présentant une pathologie cardiovasculaire et souhaitant pratiquer une activité sportive ?
Quelle pratique sportive pour l’hypertendu ?
(Par le Dr Stéphane Doutreleau, Service de Physiologie et d’Explorations Fonctionnelles, CHU de Strasbourg)
L’hypertension artérielle (HTA) est un facteur de risque cardiovasculaire fréquent dans la population générale et plus rare chez les sportifs. C’est la cause la plus fréquente de contre indication, généralement temporaire, à la pratique du sport.
Elle se définit, chez l’adulte, par une élévation, au repos, des chiffres de pression artérielle au delà de 140 mmHg pour la systolique et/ou de 90 mmHg pour la diastolique. Sa gravité et son pronostic sont liés à l’atteinte de différents organes cibles, essentiellement le rein, le cœur et le cerveau.
La pratique et/ou la poursuite d’une activité physique régulière est toujours recommandée car bénéfique sur le contrôle des chiffres de pression artérielle, mais peut nécessiter quelques aménagements, surtout pour le sport intense et/ou en compétition.
Évolution de la pression artérielle à l’effort
Lors d’une épreuve d’effort, la pression artérielle systolique doit augmenter alors que l’évolution de la pression diastolique est variable. Classiquement, on distingue l’exercice dynamique (endurance) où la diastolique diminue et en résistance (statique, musculation lourde) où la diastolique augmente. Le profil tensionnel d’effort reste difficile à interpréter et ne doit pas conduire à la mise en route d’un traitement si les chiffres de repos sont normaux.
Évaluation du risque cardiovasculaire global de l’atteinte des organes cibles
La découverte d’une HTA nécessite de rechercher une cause (HTA secondaire). Avant la reprise d’une activité physique, un bilan cardiovasculaire adapté au type et à l’intensité dé la pratique sportive désirée est indispensable.
Outre l’examen, il comprendra un ECG et, en cas d’activité physique intense et ou de compétition, un échocardiogramme et une épreuve d’effort. Cet examen, indispensable pour vérifier l’absence de troubles du rythme ou d’argument pour une maladie coronaire, permet d’estimer la capacité fonctionnelle, d’étudier le contrôle tensionnel à l’effort et ainsi de vérifier l’efficacité d’un traitement éventuel.
Quel type de sport ?
Un sportif chez qui l’on découvre une HTA désirera en général poursuivre son activité sportive. La plupart du temps cela ne posera pas de problème mais le contrôle tensionnel reste bien sûr indispensable. Un aménagement de la pratique sportive, même temporaire, peut être utile.
Chez l’hypertendu à qui on conseille une activité sportive, on préférera les sports avec composante dynamique prédominante, pratiqués à une intensité sous-maximale (70 % du VO2max.) parce que l’effet anti-hypertenseur est alors maximal (1). La crainte des sports pratiqués avec le haut du corps ne repose pas sur des preuves formelles (2).
Encadré 1 – Quelques recommandations sont à retenir.
1. Les sports dynamiques doivent être encouragés (1).
2. Une hypertension artérielle de grade I (PAS entre 140 et 159 mmHg et/ou PAD entre 90 et 99 mmHg) sans atteinte des organes cibles ni autres facteurs de risque sévères, bien équilibrée et asymptomatique, ne contre-indique aucun sport, y compris en compétition.
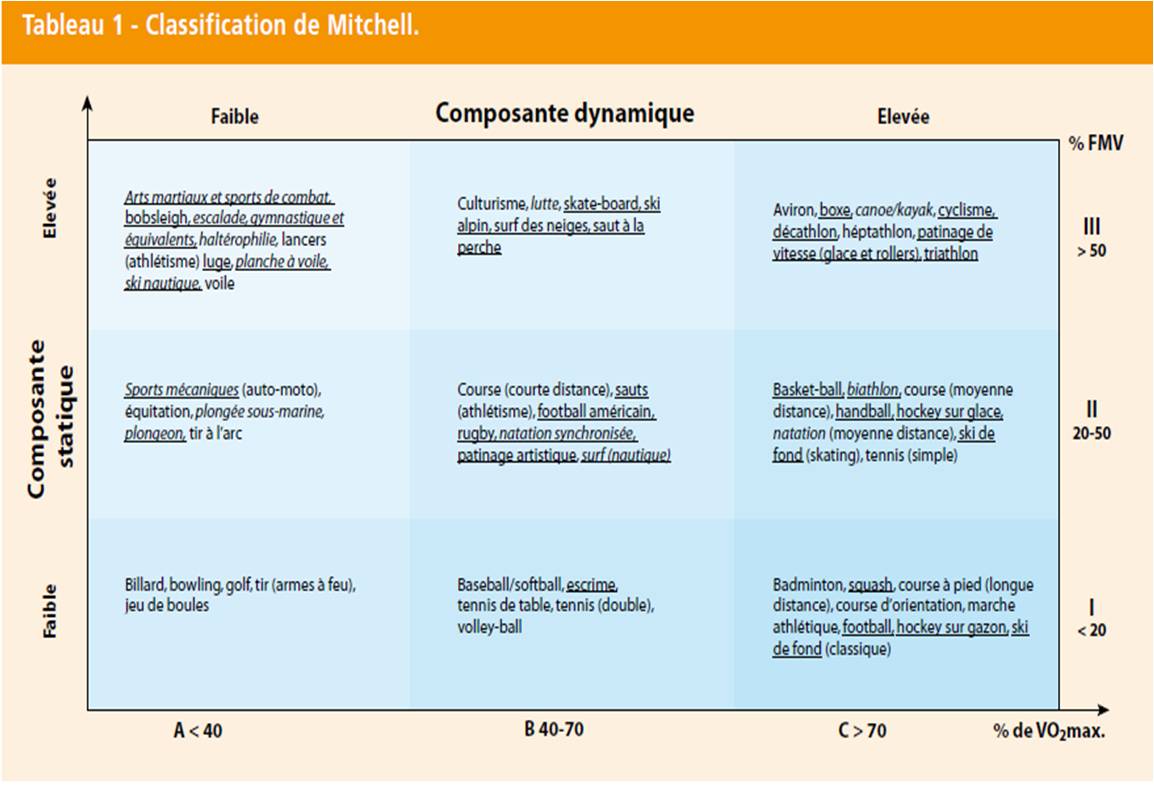
3. Une HTA plus sévère, avec ou sans atteinte des organes cibles, restreint les activités sportives en excluant les sports à haute composante statique (de IIIA à IIIC sur la classification de Mitchell) (Tab. 1).
4. En cas d’HTA avec atteinte d’un organe cible, c’est lui qui dicte l’aptitude. En cas de polykystose rénale ou de coarctation de l’aorte, on évitera les sports à risque de collision.
5. Les molécules à privilégier sont les inhibiteurs du système rénine-angiotensine ou calciques. Diurétiques et bêtabloquants sont interdits en cas de compétition.
Quel effet anti-hypertenseur de l’activité physique ?
L’activité physique régulière en endurance réduit la pression artérielle des sujets normotendus de 5 mmHg en moyenne et diminue la morbimortalité cardiovasculaire (3). Chez l’hypertendu, les méta-analyses montrent un effet plus important, de l’ordre de 9 à 10 mmHg, équivalant donc à une monothérapie (4). Le mécanisme de l’effet hypotenseur, encore mal connu, semble dû à une vasodilatation périphérique améliorée, en particulier par baisse de l’activité du système sympathique. L’activité physique a aussi un effet bénéfique sur le contrôle pondéral, des troubles métaboliques et du niveau d’inflammation.
Quel traitement ?
Si les règles hygiéno-diététiques sont insuffisantes, un traitement pharmacologique doit être institué (5). Le traitement antihypertenseur idéal serait un traitement bien supporté, efficace au repos et à l’exercice, et n’altérant pas les capacités d’effort. Autant dire qu’il faut se poser la question au cas par cas.
Par exemple, chez le compétiteur, les inhibiteurs calciques ou les inhibiteurs du système rénine-angiotensine sont à privilégier alors que les bêtabloquant et les diurétiques sont à éviter. D’une part car ils ne sont pas toujours bien supportés dans ce contexte et, d’autre part, car ils figurent sur la liste des produits interdits dans le cadre de la législation anti-dopage.
Quelle pratique sportive pour le coronarien ?
(Par le Dr Benoît Gérardin, Clinique Ambroise Paré, Hôpital de Neuilly, Neuilly-sur-Seine)
L’exercice physique est bénéfique pour le patient coronarien ; il améliore sa symptomatologie fonctionnelle, sa qualité de vie et sa survie. A contrario, l’exercice physique, surtout inadapté ou mal conduit, peut être responsable d’accidents cardiaques graves. Malgré ce sur-risque d’accident cardiaque pendant l’exercice, un coronarien sédentaire aura au total un moins bon pronostic vital qu’un patient physiquement actif.
Quel “coronarien” ?
Tout coronarien doit bénéficier d’un bilan cardiologique avec ECG, échocardiogramme et épreuve d’effort sous traitement et biologique pour préciser l’équilibre des facteurs de risque métaboliques.
Tout coronarien doit bénéficier d’un bilan cardiologique avec ECG et échocardiogramme.
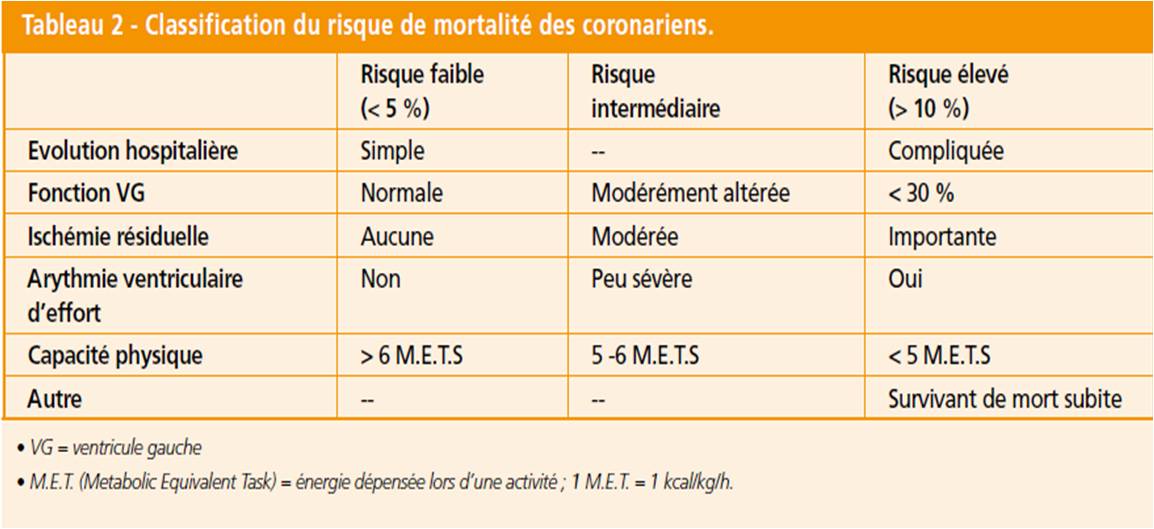
Ce bilan permet d’estimer son niveau de risque. Schématiquement, on distingue 3 types de “coronariens”en fonction du risque de mortalité à 1 an (Tab. 2).
Concernant plus spécifiquement la pratique sportive, il faut préciser les objectifs, le passé sportif et technique dans le sport espéré et l’esprit compétiteur ou non du patient. La compétition, dans le sens d’une amélioration de la performance, surimpose toujours une contrainte inacceptable chez un coronarien.
Deux éléments supplémentaires doivent être pris en compte :
• la revascularisation (par angioplastie ou chirurgicale) coronarienne est-elle complète ou non ? ;
• l’état de la revascularisation après angioplastie et mise en place le plus souvent d’une endoprothèse (stent) :
– moins d’un mois : phase de réendothélialisation initiale avec risque plus élevé de thrombose aiguë ; l’activité physique intense est déconseillée,
– de un mois à un an : phase de prolifération intimale avec possible resténose ; reprise progressive de l’activité physique sans compétition sous contrôle des symptômes, des facteurs de risque et de l’épreuve d’effort (6 mois et 1 an),
– au-delà de un an : le niveau d’aptitude est déterminé selon le statut du risque cardiovasculaire global du patient.
La réadaptation cardiaque est conseillée pour tous les patients relevant d’un infarctus du myocarde ou de pontages. Elle est indispensable pour ceux voulant reprendre le sport. Bien conduite, elle est alors la garantie pour le patient d’atteindre le maximum de capacité physique dans sa situation.
Quel sport ?
La classification de Mitchell permet de classer les sports en fonction de leur intensité et de leur composante statique ou dynamique (Tab. 1). Insistons sur le fait que l’on doit distinguer la pratique sportive de loisir et de compétition et tenir compte d’autres contraintes : âge, psychologie du patient, passé sportif et niveau technique dans le sport considéré, conditions climatiques de pratique, altitude, conditions d’éloignement ou d’isolement…
Quelle pratique sportive pour quel coronarien ?
Les activités d’endurance sont préférables aux sports nécessitant des efforts de résistance. Toutefois, l’appétence pour un sport est la meilleure garantie pour la régularité de sa pratique. L’épreuve d’effort est primordiale pour l’évaluation des capacités physiques individuelles et permettra au cas par cas de guider chaque patient (Tab. 3). Globalement, la compétition chez le coronarien est contre-indiquée sauf pour les sports classés IA.
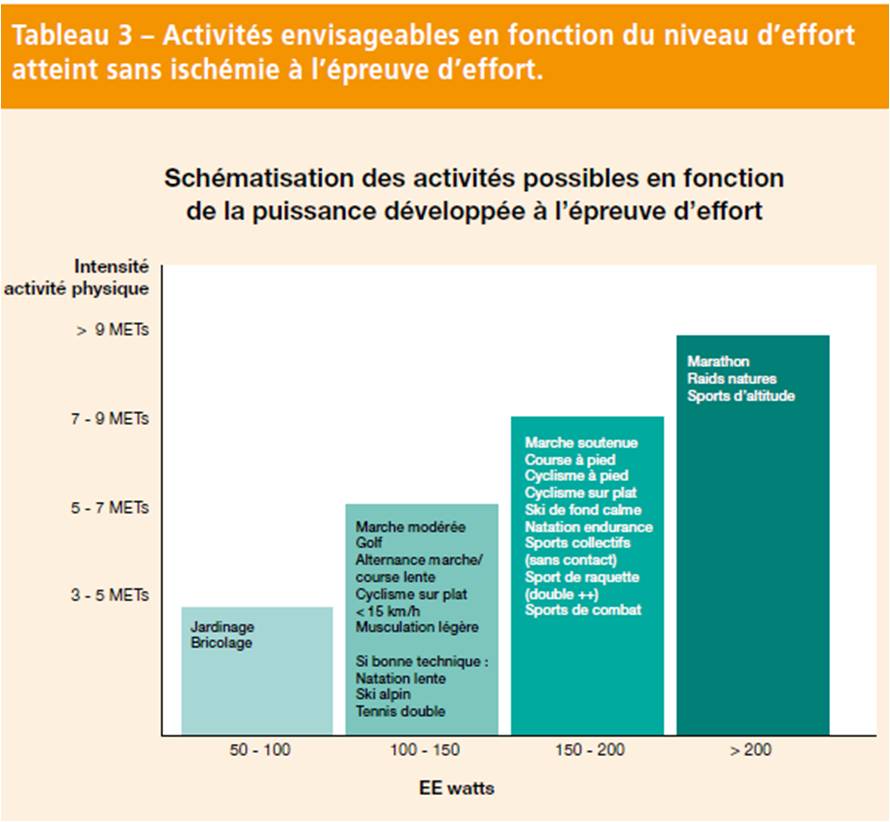
Une attitude plus individualisée peut parfois être proposée au cas par cas. L’utilisation du cardiofréquencemètre (CFM), en plus de la connaissance du ressenti individuel de l’effort, peut être utile pour limiter le niveau de l’effort. Son mode d’emploi doit être bien connu.
Chez un patient avec un risque intermédiaire ou élevé, les activités physiques de loisir régulières adaptées aux capacités physiques à une intensité en deçà (éducation et CFM) du seuil ischémique et/ou arythmique sont à encourager.
Chez un patient avec un risque faible avec une épreuve d’effort maximale négative pour un effort supérieur à 3 Watts/kg, la compétition pour un sport plus exigeant que les sports classés IA pourra être envisagée au cas par cas. La décision sera collégiale, impliquant le patient clairement averti des risques encourus, son médecin traitant et son cardiologue. Enfin, plus que tout autre, le coronarien doit être vigilant et respecter les règles de bonnes pratiques sportives et surtout consulter immédiatement en cas d’apparition de signes fonctionnels.
Conclusion
L’activité physique fait partie du traitement du patient coronarien et doit toujours être encouragée. L’épreuve d’effort a une place centrale pour guider cette pratique qui doit respecter certaines règles à connaître. La compétition sportive est a priori contre-indiquée chez le coronarien sauf au cas par cas.
Quelle pratique sportive pour le valvulaire ?
(Par le Dr Laurent Chevalier, Cilnique du Sport, Bordeaux-Mérignac)
La pratique d’une activité sportive, pour le porteur d’une anomalie valvulaire, nécessite un bilan cardiologique.
Certaines anomalies, même significatives, restent compatibles avec nombre de pratiques sportives, même soutenues. A l’inverse, d’autres anomalies peuvent amener à des restrictions parfois plus strictes que pour la vie courante. En effet, certaines valvulopathies comme le rétrécissement aortique serré ou la fuite mitrale importante, exposent à des accidents de type oedème aigu pulmonaire, syncope ou mort subite à l’effort.
L’interrogatoire
C’est un élément déterminant pour apprécier la sollicitation cardiovasculaire à laquelle le sportif expose son organisme. Évaluer assez précisément ce paramètre demande une bonne connaissance des activités physiques et du retentissement qu’elles peuvent avoir. Il faut essayer de cerner le mieux possible l’intensité, l’importance de la charge d’entraînement, le niveau auquel le sport est pratiqué, le type de partenaires, les conditions climatiques… Il faut également traquer tous les symptômes suspects (dyspnée anormale, oppression thoracique d’apparition récente, sensation de palpitations à l’effort ou en récupération, phénomènes lipothymiques dans les semaines précédentes, épisode isolé dans les mois précédents en rapport avec un effort d’intensité inhabituelle mais qui peut être le révélateur de l’anomalie par ailleurs encore silencieuse).
L’examen physique
Simple, il doit être minutieux et complet. L’auscultation a bien sûr une place essentielle, se fera en position assise et debout, en inspiration ou expiration bloquée, éventuellement après quelques flexions. Un souffle entendu en diastole est toujours pathologique. Un souffle systolique d’intensité faible ou modérée (échelle de 1 à 6) peut être organique avec nécessité d’un avis cardiologique ou fonctionnel. En bref, le souffle organique est constant avec de possibles irradiations et souvent majoré par l’effort. Le souffle fonctionnel varie avec la position et la respiration. Il est fréquent chez l’enfant avant 16 ans et un souffle découvert après 6 ans est rarement organique. Cependant, au moindre doute, un avis cardiologique doit être demandé.
Si certaines valvulopathies significatives sont faciles à dépister du fait de l’intensité du souffle (rétrécissement aortique ou fuite mitrale de haut grade), d’autres sont plus délicates à individualiser (fuite aortique, y compris dans des formes avancées, rétrécissement mitral).
L’ECG de repos
Il est peu contributif dans ce registre de pathologies. Dans certains cas cependant, la mise en évidence d’une hypertrophie auriculaire ou ventriculaire électrique, d’un bloc de branche complet ou d’arythmies supraventriculaires peuvent conforter le praticien dans ces doutes.
L’échocardiographie
C’est l’examen incontournable dans le bilan des valvulopathies. Cette imagerie, non invasive et irradiante, qui explore les spécificités morphologiques et fonctionnelles du muscle et des valves cardiaques, permettra de confirmer et de localiser l’anomalie valvulaire mais également de la spécifier et la quantifier. Elle permettra également d’apprécier quantité de paramètres complémentaires, décisifs dans la décision concernant la conduite à tenir : présence de calcifications, de végétations, altération des cordages mitraux, taille des massifs auriculaires, présence de thrombus intracavitaires, taille de l’aorte, diamètre des cavités ventriculaires, épaisseur et contractilité des parois.
L’échocardiographie est l’examen incontournable dans le bilan des valvulopathies.
Attitude vis-à-vis du sport, une fois le diagnostic établi
Les décisions thérapeutiques mais aussi vis-à-vis de la pratique sportive découleront essentiellement du compte-rendu de l’échocardiogramme de repos. En effet les recommandations des Sociétés européenne (6) et américaine (7) de Cardiologie utilisent prioritairement les critères échographiques pour déterminer les sports autorisés et ceux interdits en compétition et pour le loisir, colligés dans la classification de Mitchell (Tab. 1). Il faut garder à l’esprit le risque d’endocardite sur valvulopathies à l’occasion de certaines pratiques sportives pouvant se dérouler de manière répétée en milieu septique.
Le suivi et la thérapeutique
Le suivi cardiologique sera adapté à la pathologie et à son évolutivité. Ainsi, devant une valvulopathie significative, un bilan de contrôle est souvent réalisé dans les 6-12 mois qui suivent pour préciser son évolutivité et sa tolérance vis-à-vis du sport pratiqué.
Le geste thérapeutique est le plus souvent chirurgical.
Son indication repose sur un ensemble d’arguments du bilan cardiologique. Le type et le niveau de pratique sportive ne doivent pas influer sur la date de l’intervention. Ils peuvent cependant influencer la technique chirurgicale, par exemple pose d’une bioprothèse plutôt qu’une valve mécanique. Ce choix se fait en accord avec le patient correctement informé. Dans tous les cas, il ne faut pas préjuger des résultats du geste opératoire vis-à-vis de la reprise de la pratique sportive. Enfin, rappelons que la prescription d’anticoagulants, AVK ou nouveaux anticoagulants (anti IIa ou anti Xa), pour troubles du rythme et/ou valve mécanique, interdisent la pratique des sports à haut risque de collisions.
Le bilan d’un sportif valvulaire doit impérativement comprendre la réalisation d’une épreuve d’effort, idéalement couplée à une analyse des échanges gazeux, et d’un enregistrement sur 24 heures d’un Holter ECG incluant une session d’activité sportive. Ce n’est qu’en cas de résultats satisfaisants à l’ensemble de ces examens que les recommandations officielles autorisent la pratique sportive. La place de l’échocardiogramme d’effort est encore mal précisée, mais ses indications croissent dans le cadre des pathologies valvulaires.

