Sport, asthme et allergies : une augmentation de la prévalence
Quel traitement proposer aux patients asthmatiques désirant poursuivre leur activité sportive ? Comment prendre en charge les manifestations atopiques ou cutanées du sportif de haut niveau ?
Introduction
Epidémiologie
Les symptômes d’atopie (eczéma, rhinite allergique, asthme) sont fréquents chez les sportifs. Dans la population générale, des prévalences de 7-8 % (pour l’asthme), de 25-30 % (pour la rhinite allergique), de 15-20 % (pour l’eczéma chez l’enfant) et de 2-10 % (pour l’eczéma chez l’adulte) sont avancées par plusieurs enquêtes (1-5). Entre 2002 et 2007, des études ont montré que ces chiffres s’étaient stabilisés dans les pays occidentaux à niveau de vie élevé (6). En revanche, l’épidémie de rhinites allergiques et d’asthme se poursuivait en Amérique du Sud (7).
L’activité physique est-elle conseillée pour l’asthme ?
Facteur déclenchant ou meilleure qualité de vie ?
Le sport et les compétitions sportives occupent une place importante dans notre société où les athlètes de haut niveau sont souvent présentés comme des modèles. L’exercice physique est un facteur déclenchant classique de l’asthme et la pratique d’une activité physique régulière représente un élément important pour maintenir une bonne qualité de vie au cours des maladies chroniques comme l’asthme et les allergies (8).
Evolution des idées
Les avis sur les relations entre le sport et l’asthme ont évolué depuis une trentaine d’années. Initialement considérée comme potentiellement dangereuse pour l’asthmatique, en particulier l’enfant (autrefois souvent exempté de sport), l’activité physique a été ensuite fortement recommandée, à l’exemple de sportifs de haut niveau à la carrière considérée comme exceptionnelle. Ainsi, plusieurs cas exemplaires de sportifs, en particulier des nageurs, atteints d’asthme pendant leur enfance, ont conduit de nombreux pneumologues à encourager ce sport. Mais plusieurs publications signalant une fréquence élevée d’asthme ou d’allergies motivant la prescription croissante de médicaments (bêta2-mimétiques et corticoïdes en particulier) ont soulevé des interrogations, dans un contexte où des affaires de dopage défrayaient la chronique.
Exemple au cours des Jeux olympiques
En 2000, Weiler et al. (9) ont évalué la fréquence de l’asthme et des traitements antiasthmatiques au cours des Jeux olympiques (JO) d’hiver de 1998. Parmi 196 athlètes, 43 (21,9 %) avaient été diagnostiqués comme asthmatiques et 36 (18,4 %) avaient pris des médicaments antiasthmatiques. 34 (17,4 %) prenaient ces traitements de façon permanente ou semipermanente pour un asthme actif. Les prévalences les plus élevées étaient observées pour le combiné nordique, le cross country et les courses courtes (60,7 % de prises médicamenteuses) ; les plus faibles (2,8 % de prises médicamenteuses) pour le bobsleigh, le biathlon, la luge, le curling et le saut à ski (9). Les taux d’asthme variaient donc avec le type d’effort, l’exposition au froid. Ils étaient moins élevés au cours des Jeux d’été de 1984 et de 1996 (10).

Fréquence des maladies atopiques et sport de haut niveau
Plusieurs enquêtes épidémiologiques ont constaté que la prévalence de l’asthme et des allergies était anormalement élevée chez les individus pratiquant des sports en compétition, comparés à la population générale.
Prévalence de l’asthme
Études chez les athlètes olympiques
• En 2000, Weiler et al. (10) dénombraient 16,7 % d’asthmatiques parmi les athlètes de la sélection américaine aux JO d’été de 1996, alors que la prévalence cumulée de l’asthme était estimée à 7-8 % aux Etats-Unis.
• Quelques années plus tôt, aux JO de Los Angeles (1984), 67 asthmatiques avaient été dénombrés sur 597 athlètes olympiques (11,2 %), soit une augmentation de prévalence de 49 % entre 1984 et 1996 (11). Pierson et Roy (12) soulignent les performances de ces athlètes qui gagnèrent 41 médailles dont 15 d’or et 21 d’argent, ce qu’ils attribuent à une prise en charge thérapeutique optimale de leur asthme.
• En 2010, l’étude GA2LEN a comparé la fréquence de l’asthme chez 291 athlètes olympiques allemands avant les JO de 2008 et dans la population générale (13). Les athlètes déclaraient avoir un « asthme diagnostiqué par un médecin » plus souvent que les sujets normaux (17 % vs. 7 %), utiliser plus souvent des médicaments antiasthmatiques (10 % vs. 4 %) et présenter des symptômes de rhinite allergique (25 % vs. 17 %). Après prise en compte des biais, le risque d’asthme était significativement plus élevé chez les athlètes de haut niveau que dans la population générale (OR : 2,4 ; IC95 % 1,5 – 3,8).
• En 2012, les derniers chiffres montrent que la prévalence de l’asthme et/ou de l’hyperréactivité bronchique (évaluée sur la prise de bêta2-mimétiques) a diminué puisqu’elle n’affecterait plus que 8 % des athlètes olympiques (14). Certains auteurs se posent la question des limites entre le dopage et le traitement pharmacologique de l’asthme des sportifs d’élite (15-17). Force est de constater que, si l’utilisation des bêta2-mimétiques (ou celle des corticoïdes) a pu être dévoyée, le “bénéfice” escompté en termes d’amélioration de la performance reste faible1 par rapport aux “techniques nouvelles” (EPO, facteurs croissance, autotransfusions sanguines, etc.), ce qui peut expliquer la baisse d’utilisation des traitements antiasthmatiques au cours des dernières années et, par conséquent, la diminution de prévalence de l’asthme allégué par les sportifs…
Mécanismes physiopathologiques
• Le risque d’asthme varie en fonction du sport pratiqué.
Les athlètes de haut niveau, en particulier les athlètes olympiques, pratiquant des sports d’endurance comme la natation, la course à pied ou les sports d’hiver, ont un risque élevé d’asthme et d’allergies (18).
Les premières études ont porté sur 47 skieurs de fond suédois parmi lesquels la moitié souffrait d’asthme et/ ou prenait régulièrement des médicaments antiasthmatiques alors que, seul 1 témoin non skieur sur 29 (3,4 %) était asthmatique. L’hyperréactivité bronchique (HRB) et l’asthme seraient dus aux efforts nécessitant une hyperventilation intense, en atmosphère froide et sèche.
De nombreuses études ont confirmé ces résultats. 25 % des athlètes américains participant aux JO d’hiver ont des manifestations d’asthme (9, 20). Sur 100 jeunes patineurs artistiques de compétition, tous niveaux confondus, 30 % avaient des symptômes d’asthme (21). Sue-Chu et al. (22) ont comparé 30 adolescents skieurs d’élite âgés de 16 à 20 ans et 10 témoins non asthmatiques et non atopiques : parmi les skieurs, 12 (40 %) étaient asthmatiques, 19 (63 %) avaient une HRB et 9 (30 %) étaient atopiques.
Mais la fréquence élevée de l’asthme chez les sportifs de haut niveau2 ne se limite pas aux sports d’hiver. Helenius et al. (23) ont observé un risque relatif d’asthme3 évalué par la méthode des Odds ratio (OR), très élevé chez les sprinters et les lanceurs (OR : 5,49 ; IC95 % 0,56 – 53,7), chez les coureurs de fond (OR : 2,88 ; IC95 % 0,30 – 27,7), et surtout chez les nageurs (OR : 10,8 ; IC95 % 1,10 – 106), comparés aux témoins normaux (23). Après correction des biais, dans ces 3 catégories de sportifs, les OR étaient respectivement de 3,56 (0,62 – 20,5), 6,01 (1,19 – 30,2) et 5,89 (1 – 34,5), c’est-à-dire comparables chez les nageurs et les coureurs de fond. Globalement, il y avait 14 % d’asthmatiques chez l’ensemble des athlètes et 2 % chez les témoins (p = 0,041) (23).
• Deux phénotypes différents de l’asthme des sportifs d’élite ont été proposés
– l’asthme “classique” débute précocement dans l’enfance ; il est associé à une HRB à la métacholine, à l’atopie et à une inflammation bronchique à éosinophiles ;
– l’asthme à début différé commence pendant la carrière du sportif ; il présente une réaction positive au cours de l’épreuve d’hyperventilation isocapnique et est associé de façon variable aux marqueurs de l’atopie et de l’inflammation bronchique (24).

Prévalence de la rhinite
• Aux JO d’été de 2008, l’étude GA2LEN (13) fait état de 25 % de rhinites allergiques chez 297 athlètes allemands, pourcentage plus élevé que celui de la population générale (17 %), soit un excès de 47 %.
• Dans l’étude de Katelaris et al. (25) concernant des athlètes olympiques et paralympiques (Sydney), 56 % avaient un PT positif à au moins un allergène usuel, et 34 % à au moins un allergène saisonnier. Ces pourcentages étaient également répartis dans les diverses disciplines sportives. 37 % des athlètes avaient une rhinoconjonctivite allergique et 24 % une rhinoconjonctivite allergique saisonnière. Chez les patients atteints de RCA, un asthme était présent chez un tiers des individus, et une dermatite atopique chez 20 % d’entre eux (25). A l’inverse, une fréquence de la rhinite allergique particulièrement basse dans les sports équestres s’explique par un biais de sélection naturelle : ces disciplines exposant leurs adeptes à de fortes quantités d’allergènes et d’irritants sont vraisemblablement peu choisies ou rapidement abandonnées par les atopiques (25).
Prévalence de la dermatite atopique
A notre connaissance, il n’existe que très peu de données épidémiologiques spécifiques pour la dermatite atopique.
• Chez 460 jeunes athlètes âgés de 7 à 14 ans, Macucci et al. (26) ont estimé la prévalence de la dermatite atopique à 11,08 %. Ce chiffre étant supérieur à celui observé dans la population générale à cet âge (autour de 5 %). Celles de l’asthme et de la rhinite allergique étaient respectivement à 17,33 % et à 22,16 %. Comme indiqué dans une étude déjà citée (25), la prévalence de la dermatite atopique est liée à celle de l’asthme dont elle est une comorbidité fréquente.
En pratique, l’eczéma s’accompagne de caractéristiques cliniques pouvant gêner la pratique de certains sports. La transpiration entraîne une exacerbation de l’eczéma ainsi que le contact prolongé avec l’eau qui favorise la sécheresse cutanée et les irritations (27).
Hypothèses pouvant expliquer la fréquence des symptômes respiratoires chez les sportifs
De nombreuses hypothèses ont été avancées pour expliquer la surreprésentation des symptômes ORL et bronchiques chez les sportifs. Ces facteurs favorisants et/ou aggravants sont souvent associés.
Hyperventilation en air froid et sec
• Au cours des sports nordiques, l’exposition à l’air froid modifie la muqueuse bronchique. Dans l’étude de Sue-Chu et al. (22) déjà citée, les produits de lavage broncho-alvéolaire (LBA) ont été comparés chez 30 adolescents skieurs d’élite et 10 témoins non allergiques et non atopiques. La cellularité était plus élevée chez les skieurs (33 vs. 28 cellules x 107. L-1 p < 0,01), ainsi que le pourcentage de lymphocytes (8,5 vs. 5,7 % p < 0,01) et le nombre de mastocytes (0,04 vs. 0,02 % p < 0,05). Les comptes de neutrophiles et d’éosinophiles n’étaient pas différents dans les deux groupes. De plus, le taux de certains marqueurs de l’inflammation, comme le TNF-alpha et la myéloperoxydase, détectés dans 40 % et 20 % des skieurs, est plus élevé chez les skieurs asthmatiques que chez les nonasthmatiques (22).
• Dans une autre étude, l’exposition à l’air froid (- 23°), au cours d’un effort physique modéré, provoque, chez des sujets normaux non asthmatiques, des modifications de la cellularité du LBA (27). Par rapport au même effort effectué à + 23°, on observe une élévation des macrophages et des neutrophiles sans modification des lymphocytes (28).
• Karjalainen et al. (29) ont étudié la cellularité de la muqueuse bronchique à l’aide de biopsies sous fibroscopie dans un groupe de 40 skieurs de fond norvégiens et estoniens indemnes de tout symptôme d’asthme. Des comparaisons ont été effectuées avec des sujets sains et des asthmatiques légers. Les skieurs de fond ont, comme les asthmatiques, une augmentation significative, par rapport aux témoins, du nombre de cellules infiltrant la muqueuse bronchique. Cette hypercellularité concerne toutes les populations cellulaires, mais les skieurs se différencient des asthmatiques par une élévation 2 fois plus marquée des neutrophiles. Il existe également, chez les athlètes, un épaississement de la membrane basale comparable à celui observé chez les asthmatiques qui pourrait témoigner d’un phénomène précoce de remodelage bronchique.
• Les modifications bronchiques induites par l’inhalation d’air froid ont également été observées chez les chiens de traîneaux entraînés à la course, par comparaison avec des chiens de même race mais sédentaires (30).
Exposition à la pollution ou à des irritants
• En Californie, le risque de développer un asthme est multiplié par 3,3 (IC95 % 1,9 – 5,8) chez les enfants qui ont une activité sportive régulière dans des villes où la concentration en ozone est élevée, par rapport à des enfants des mêmes cités qui ne font pas de sport ou à ceux qui le pratiquent dans des zones non polluées (OR 0,8 ; IC95 % 0,4 – 1,6) (31). • Helenius et al. (32) ont étudié par la technique de l’expectoration induite les caractéristiques de l’inflammation bronchique de 29 nageurs de l’équipe nationale finnoise. Par rapport aux témoins, les nageurs ont une expectoration induite plus riche en éosinophiles (2,7 vs. 0,2 %) et en neutrophiles (54,7 % vs. 29,9 %) (p < 0,01). Les nageurs ayant des symptômes d’asthme ont également une éosinophilie de l’expectoration plus importante que celle des athlètes asymptomatiques. Les auteurs évoquent le rôle de l’inhalation massive et répétée, lors des entraînements en piscine, de dérivés du chlore, et font un parallèle entre les symptômes présentés par les nageurs et le syndrome de dysfonction réactive des bronches (reactive airway disease syndrom) décrit en milieu professionnel par exposition à différents types d’irritants. Chez les nageurs qui abandonnent la compétition, on note, par comparaison avec ceux qui poursuivent les entraînements, une disparition plus fréquente des symptômes respiratoires, une amélioration de l’HRB et une réduction de l’éosinophilie de l’expectoration induite (33), ce qui suggère une action délétère des irritants de l’atmosphère des piscines.
• Le rôle irritant du chlore utilisé pour désinfecter les piscines, étudié par diverses équipes, en particulier celle de Bernard et al. (34-36). Ce thème a fait l’objet d’une revue critique récente (36). Les désinfectants chlorés (trichloramine T, chlore gazeux)4 , utilisés dans les piscines d’hiver (fermées) et d’été (ouvertes), sont responsables de symptômes respiratoires (asthme, hyperréactivité bronchique, rhinites allergiques) alors que les désinfectants non chlorés (ozone) n’ont pas ces inconvénients. La survenue de ces symptômes est corrélée à : – la précocité du contact avec l’eau chlorée, – l’importance des heures passées à la piscine, – la présence et la gravité des symptômes d’atopie. Ces symptômes, fréquents chez les nageurs de compétition, peuvent s’atténuer ou disparaître au bout de quelques mois ou années, après l’arrêt de l’entraînement intensif et de la compétition. Ces résultats conduisent à discuter, au cas par cas, le contact précoce avec l’eau chlorée des piscines (bébés nageurs) ou dans la petite enfance en fonction des antécédents de l’enfant et du risque atopique (37).

Exposition répétée et massive à des allergènes de l’environnement
Chez les sportifs pratiquant un sport de plein air, l’hyperventilation liée à l’exercice – jusqu’à 200 L/min) (38) – mobilise de grands volumes d’air, ce qui provoque l’inhalation de quantités importantes de particules allergéniques présentes dans l’atmosphère. Ce phénomène est amplifié par la ventilation buccale exclusive qui survient systématiquement lorsque l’effort physique atteint un certain seuil d’intensité. Cette exposition plus importante de la muqueuse respiratoire aux allergènes pourrait favoriser l’expression de manifestations cliniques, chez des sujets sensibilisés, mais jusque-là asymptomatiques (23).
Libération excessive de médiateurs endobronchiques
Les efforts physiques intenses des sportifs de haut niveau favorisent la libération de médiateurs bronchoconstricteurs ou inflammatoires comme l’histamine et les leucotriènes (25). Dans cette étude, le taux sérique des leucotriènes LTE4 passe de 528 ± 91 pg. mmol-1 de créatininine au repos à 897 ± 123 pg après l’exercice physique (78 % à 30 minutes de VO2 max). La même cinétique est observée pour les LTE4 urinaires. Ceci pourrait expliquer l’efficacité des antileucotriènes dans la prévention de l’asthme induit par l’exercice physique.
Fréquence élevée des pathologies rhino-sinusiennes chroniques chez le sportif
Quelle que soit sa cause (allergique, infectieuse, inflammatoire non spécifique), l’atteinte ORL est fréquente chez le sportif de haut niveau (40, 41). L’incidence de l’HRB est plus élevée chez les sujets présentant une pathologie rhino-sinusienne (29). L’effort physique est un facteur classique qui favorise l’expression clinique de l’HRB (42). Chez les sportifs de haut niveau, les deux principaux mécanismes pouvant expliquer la fréquence des symptômes respiratoires sont : les conditions extrêmes de l’exercice physique, aussi bien en compétition qu’à l’entrainement, et les conditions environnementales de sa pratique. Elles sont à l’origine d’une inflammation des voies aériennes inférieures et favorisent les symptômes d’atopie chez les sujets prédisposés. La durée de l’entraînement physique intervient également : le risque d’asthme est 1,9 fois supérieur chez les athlètes qui s’entraînent plus de 20 heures par semaine par rapport à ceux qui s’entraînent moins de 10 heures par semaine (43). C’est pourquoi, en 2001, une revue critique documentée s’intitulait avec raison « Le sport fabrique-t-il des asthmatiques ? » (44).
Aspects cliniques et diagnostiques de l’asthme et de la rhinite au cours de l’activité sportive
Signes et diagnostic de l’asthme
Asthme d’effort
L’effort est un facteur déclenchant habituel de la symptomatologie asthmatique (8). L’asthme d’effort est d’ailleurs souvent le premier symptôme de l’asthme maladie, même si, ensuite, il reste exceptionnellement isolé.
L’asthme d’effort, ou asthme induit par l’exercice physique (AIEP), est bien connu (45, 46). Il se manifeste par des sifflements respiratoires (wheezing) apparaissant dans les minutes qui suivent l’arrêt d’un effort physique, principalement l’hiver. Ce bronchospasme peut débuter pendant l’effort, mais survient le plus souvent à l’arrêt de l’exercice, pendant la phase de récupération. La gêne respiratoire augmente, dure 5 à 10 minutes, rarement plus, puis régresse spontanément en moins de 30 à 60 minutes (46).
Facteurs de déclenchement
Deux facteurs sont indispensables au déclenchement de l’asthme d’effort :
– le type d’activité physique (il est beaucoup plus fréquent lorsque l’activité physique nécessite une hyperventilation),
– l’environnement dans lequel s’effectue l’effort (inhalation d’air froid et sec beaucoup plus souvent que celle d’air chaud et humide).
Symptômes
L’asthme d’effort peut se limiter à une toux d’effort, à une sensation de gêne thoracique (striction) à l’effort, parfois verbalisée par les enfants comme une “douleur”, même si l’asthme d’effort n’est pas douloureux. Il peut être méconnu, en particulier chez l’enfant et l’adolescent qui, cessant tout effort, devient alors sédentaire. Il faut écarter une pathologie cardiaque, une autre maladie respiratoire chronique et, à tout âge, un dysfonctionnement épisodique des cordes vocales ainsi qu’un simple manque d’entraînement.
Diagnostic
Le diagnostic est basé sur l’interrogatoire (circonstances déclenchantes, antécédents personnels et familiaux d’atopie) et l’exploration fonctionnelle respiratoire (EFR) qui peut mettre en évidence un trouble ventilatoire obstructif méconnu, réversible après prise d’un bêta2-mimétique. Si l’EFR est normale, la recherche d’une hyperréactivité bronchique (chez l’adulte) et une épreuve d’effort (à tout âge) peuvent être nécessaires. Une diminution de 15 % du VEMS lors d’une épreuve d’effort est habituellement considérée comme significative. Ce seuil pourrait être abaissé à 10 % chez les sportifs (46).
Toutefois, chez les sportifs d’élite, le diagnostic peut être difficile :
– les paramètres ventilatoires de repos sont souvent largement supérieurs aux normes,
– l’obstruction bronchique à l’effort peut n’être visible que pour des charges d’effort importantes parfois difficiles à obtenir au laboratoire,
– l’environnement dans lequel s’effectue l’exercice est différent, en particulier pour les disciplines nordiques (absence de froid).
Dossier justifiant la prescription des médicaments pour les sportifs olympiques
C’est pourquoi, en raison de l’utilisation accrue des béta2-mimétiques par les sportifs (10), le CIO avait rendu obligatoire, pour les athlètes déclarés asthmatiques, la constitution d’un dossier détaillé justifiant la prescription de médicaments antiasthmatiques, comportant :
– une description médicale détaillée,
– les antécédents liés à cette pathologie,
– les symptômes respiratoires observés,
– les résultats des examens spirométriques, le résultat positif du test au bronchodilatateur en cas d’altération du VEMS (> à 12 % de la valeur du VEMS, après inhalation d’un béta-2 mimétique autorisé),
– le résultat de test de provocation bronchique (test d’effort ou test à la métacholine), ou d’un test de référence (le test d’hyperventilation isocapnique) (48). Un arbre décisionnel avait été établi en commun par la Société de Pneumologie de langue Française et la Société Française de médecine du Sport (49, 50).
Signes et diagnostic de la rhinite
Les aspects cliniques de la rhinite allergique du sportif, perannuelle ou saisonnière, n’ont pas de caractère singulier. En revanche, chez le sportif, il existe un tableau particulier de rhinorrhée induite par l’effort au cours de l’exposition à l’air froid ou cold-induced rhinorrhea. Bien connue chez les skieurs, présente parfois chez les cyclistes, elle se manifeste par une rhinorhée intense lors de la pratique de ces sports (51-53). Cette rhinorhhée, qui semble plus fréquente chez les atopiques, est significativement améliorée par la prise d’un anticholinergique nasal avant l’effort (52), ce qui est en faveur d’un mécanisme neurogénique.
Physiopathologie de l’asthme à l’exercice
Deux hypothèses expliquent l’asthme et l’obstruction bronchique d’effort : l’hypothèse thermique et l’hypothèse osmotique.
Hypothèse thermique
Dans l’hypothèse thermique, l’obstruction bronchique résulte du refroidissement des bronches provoqué par l’hyperventilation en air froid, rapidement suivi d’un réchauffement en fin d’exercice entraînant vasodilatation des vaisseaux de la muqueuse bronchique avec hyperhémie et oedème (45, 54-56).
Hypothèse osmotique
Dans l’hypothèse osmotique, l’hyperventilation d’air sec provoque des variations osmotiques intenses dans les voies aériennes liées à la nécessité d’humidifier rapidement de grands volumes d’air. Ces modifications osmotiques entraîneraient, chez les sujets prédisposés, la libération de médiateurs cellulaires bronchoconstricteurs (56). Quel que soit le mécanisme en cause, les deux théories soulignent l’importance du système vasculaire de la muqueuse bronchique. La théorie osmotique a toutefois l’avantage d’insister sur le rôle du bronchospasme et d’expliquer la survenue possible de l’asthme d’effort en air sec mais chaud (57).
Prise en charge thérapeutique des manifestations atopiques chez le sportif
Si l’asthme est plus fréquent parmi les athlètes de haut niveau, il ne semble pas diminuer les performances de ces sportifs. Ainsi, lors de plusieurs JO, le pourcentage de médailles olympiques obtenues a été aussi important, sinon plus élevé, chez les athlètes asthmatiques que chez les athlètes non asthmatiques. Les exemples de nageurs et de cyclistes célèbres ne manquent pas…
Asthme
Deux situations sont possibles :
– l’asthme d’effort est isolé,
– le bronchospasme d’effort n’est qu’un symptôme d’un asthme qui se manifeste dans d’autres conditions (exposition aux allergènes, infections, exposition aux polluants…).
Traitements médicamenteux
• Dans le second cas, l’asthme doit être contrôlé selon les principes des recommandations nationales et internationales (8, 57). Au stade d’asthme persistant, il faut mettre en oeuvre un traitement de fond au long cours, le plus souvent des corticoïdes inhalés qui, si le contrôle n’est pas suffisant, seront associés à un bêta2-mimétique de longue durée d’action.
• Si l’asthme d’effort est isolé et si l’EFR ne montre pas d’obstruction bronchique intercritique, il faut proposer uniquement une prévention de l’asthme d’effort. Les médicaments les plus efficaces sont les bêta2-mimétiques de courte ou de longue durée d’action pris par voie inhalée quelques minutes avant l’effort (8, 58-61). Les cromones (cromoglycate et nédocromil) ne sont plus utilisées ; elles étaient moins efficaces que les bêta2-mimétiques. Les antileucotriènes, sont également efficaces (60) mais moins que les bêta2-mimétiques (61). En revanche, les anticholinergiques, les théophyllines, les antihistaminiques et les corticoïdes inhalés (en prise unique avant l’effort) n’ont pas d’efficacité pour prévenir l’asthme d’effort.
Prévention non médicamenteuse
La prévention non médicamenteuse, individualisée pour chaque athlète, est basée sur l’échauffement (progressif ou fractionné), le port de masques pour lutter contre le froid (sport d’hiver) et, pour certains, la prise d’antioxydants (60).
Orientation sportive des enfants et des adolescents à risque
Le médecin traitant doit réfléchir avec la famille à l’orientation sportive des enfants et adolescents à risque de développer un asthme. Globalement, les sports qui exposent le plus à l’asthme d’effort sont les sports d’endurance (ski de fond, patinage, sports d’équipe), surtout si l’activité est pratiquée par temps froid et sec. La natation, effectuée dans des conditions inverses (humidité, chaleur) exposerait moins à d’asthme d’effort, ce qui a fait considérer cette activité comme un « traitement adjuvant de l’asthme », mais actuellement cette notion est plus que controversée (34-37) ! En principe, les sports qui demandent des efforts intenses et brefs comme les sprints (résistance) sont moins asthmogènes que ceux qui réclament des efforts soutenus (endurance). Le risque dépend aussi de la place de jeu dans une équipe (gardien de but vs milieu de terrain). Mais il existe de larges variations dans les susceptibilités individuelles (Tab. 1).

Rhinite allergique
Les recommandations pour la prise en charge de la rhinite allergique ont été établies en 2001 par le consensus ARIA (Allergic Rhintis and its Impact on Asthma) puis régulièrement mises à jour (62, 63). D’une manière générale, les traitements de première ligne de la rhinite allergique reposent sur les antihistaminiques et les corticoïdes locaux par voie nasale. La désensibilisation spécifique, lorsqu’elle est possible, pourrait permettre au sportif de réduire les traitements symptomatiques.
Dermatite atopique
Chez les patients atteints de dermatite atopique, les soins locaux visent à limiter la sécheresse cutanée (émollients et pommades à visée hydratante). Lors des poussées, le rétablissement de la fonction barrière de la peau repose sur l’utilisation des dermocorticoïdes et, dans les formes les plus sévères, sur les traitements immunosuppresseurs locaux (parfois généraux) sous surveillance spécialisée.
Du fait de l’aggravation de la sécheresse cutanée par le contact prolongé avec l’eau, ainsi que celle du prurit par la transpiration, il faut réfléchir à l’orientation sportive des enfants et adolescents atteints d’eczéma.
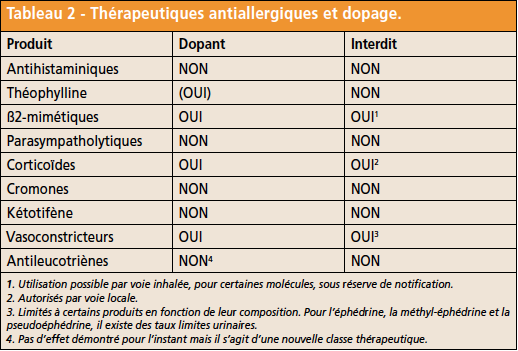
Thérapeutiques antiallergiques et dopage (Tab. 2)
Produits interdits en compétition
Chez le sportif de compétition un certain nombre de médicaments habituellement utilisés par les asthmatiques et les patients atteints de rhinite allergique figurent sur la liste des produits interdits. C’est tout particulièrement le cas des béta2-mimétiques considérés comme potentiellement anabolisants et stimulants à forte dose. Il faut d’ailleurs rappeler que le premier cas de dopage entraînant un déclassement aux JO était lié à la prise d’un produit antiasthmatique (déclassement du nageur Rick De Mont en 1972, à Munich, pour prise d’éphédrine).
Traitements autorisés
Néanmoins, certains traitements peuvent être utilisés. Ainsi, parmi les médicaments de l’asthme d’effort, certains bêta-mimétiques, comme le salbutamol, le salmétérol et le formotérol, sont autorisés UNIQUEMENT par voie inhalée, aux doses conformes aux recommandations internationales. Au-dessus d’une certaine concentration urinaire, qui ne peut être obtenue par inhalation, le sportif est considéré comme dopé. On notera également que les deux autres thérapeutiques actives sur l’asthme d’effort, les cromones et les antileucotriènes ne font pas, actuellement, l’objet d’une interdiction d’utilisation en compétition. Les corticoïdes systémiques restent, bien sûr, formellement interdits en compétition alors que l’utilisation des corticoïdes par voie inhalée (ou topique pour la dermatite atopique) est autorisée. A doses plus élevées, ils peuvent avoir des effets stimulants et surtout anabolisants.
Conclusions
Il existe chez les sportifs de haut niveau une augmentation de la prévalence de la maladie asthmatique et, peut-être, de la rhinite allergique. Les causes exactes de cette observation sont encore incomplètement élucidées, mais différents types de mécanismes liés au caractère extrême de l’activité physique chez les athlètes pourraient être impliqués. Il est actuellement possible, en fonction d’une analyse clinique soigneuse des symptômes présentés à l’exercice et des données de l’exploration fonctionnelle respiratoire, de proposer aux patients asthmatiques désirant poursuivre leur activité sportive un traitement adapté et efficace. Chez le sportif de haut niveau, la prise en charge thérapeutique des manifestations atopiques respiratoires ou cutanées reste compatible avec la législation anti-dopage en vigueur.
Conflit d’intérêt. L’auteur n’a aucun conflit d’intérêt pour la rédaction de cet article.
Note. Les lecteurs sont renvoyés à un précédent article paru dans la revue concernant les aspects particuliers du syndrome d’anaphylaxie induite par l’exercice physique et l’ingestion d’aliments dont les aspects ne sont pas envisagés ici.
1. Aux doses pharmacologiques, les corticoïdes inhalés et les bêta2-mimétiques n’influencent pas la consommation d’oxygène, la vitesse et la distance parcourue aussi bien chez les asthmatiques que chez les individus normaux. A fortes doses, un effet ergogénique et une amélioration de la fonction respiratoire seraient possibles chez les individus normaux mais au prix d’efforts secondaires (15).
2. Et même chez les sportifs de moins haut niveau, mais réguliers.
3. Dans cette étude le risque d’asthme regroupe l’asthme actuel (crises au cours de l’année écoulée) et l’hyperréactivité bronchique. Les athlètes atopiques avaient plus souvent un asthme ou une hyperréactivité bronchique que les témoins.
4. 1 g de chloramine T placé dans 400 g d’eau libère 25 % de chlore actif. In : Pommier de Santi P et al. 2004.

