L’ÉPARGNE MÉNISCALE : une évolution raisonnable ?
Avec l’euphorie des premières années du développement de l’arthroscopie, la méniscectomie a été sans doute exagérément pratiquée. Toute lésion méniscale tendait à devenir pathologique. Malheureusement, avec le recul, on a confirmé le potentiel délétère de la méniscectomie, fût-elle arthroscopique. L’évolution vers une épargne méniscale présage peut-être de l’âge de raison dans le domaine méniscal.
LA NAISSANCE ET LE DÉVELOPPEMENT DE L’ARTHROSCOPIE
La première arthroscopie du genou, effectuée en 1918, est attribuée à Kenji Takagi. En France, Henri Dorfmann, notre pionnier dans le domaine de l’arthroscopie, décrit une période charnière de l’évolution de l’arthroscopie, avec une révolution technologique entre 1959 et 1970. C’est l’époque où Masaki Watanabe met au point l’arthroscope n°21 qui permet une observation beaucoup plus complète des articulations, en particulier du genou. Ensuite, des ouvrages scientifiques se multiplient.
C’est en 1977 que Lanny Johnson publie un très important livre sur le diagnostic et la chirurgie arthroscopique. La même année, O’Connor publie son propre ouvrage. En 1978, Watanabe publie la troisième édition de son atlas extrêmement complet, où il inclut d’autres articulations que le genou.
C’est en 1980 que la Société française d’Arthroscopie est créée, sous l’impulsion d’un certain nombre de médecins rhumatologues et chirurgiens. Elle comporte à l’époque une trentaine de membres, dont Henri Dorfmann qui deviendra son premier président. Puis, peu à peu, l’arthroscopie s’organise et un premier cours régulier a lieu à Caen en avril 1986.
En 1996, un diplôme interuniversitaire est créé, sous l’impulsion et avec la participation de la Société française d’Arthroscopie. En 2012, cette société dynamique compte plus de 700 membres. L’arthroscopie, en particulier du genou, est une technique développée dans le monde entier, qui déborde largement le cadre de la chirurgie méniscale.
L’ÉVOLUTION TECHNIQUE
La première méniscectomie doit être portée au crédit de Masaki Watanabe et de son assistant Hiroshi Ikeuchi en 1962. Cette apparition de l’arthroscopie dans le champ thérapeutique coïncide avec une évolution générale des idées sur la méniscectomie qui, après avoir été systématiquement totale, puis subtotale, devient de plus en plus partielle, à la demande. On comprend peu à peu l’effet délétère à moyen ou long terme de ces méniscectomies étendues.
Avec l’évolution des connaissances et l’amélioration du matériel – caméras moins lourdes, instruments plus performants – les gestes de résection arthroscopique vont se multiplier pour atteindre près de 500 000 par an. L’évolution technique se poursuit par une première réparation méniscale sous arthroscopie en 1969 grâce à Ikeuchi qui effectue une suture méniscale, sachant que la première réparation méniscale à ciel ouvert datait de 1883 (1). Les implants méniscaux apparaîtront dans les années 1990.
LE RÔLE DES MÉNISQUES
Comprendre le rôle des ménisques dans le fonctionnement de l’articulation du genou permet de concevoir l’importance de l’épargne méniscale. Les ménisques ont plusieurs rôles. Ils assurent une bonne congruence fémoro-tibiale, en particulier le ménisque latéral, qui doit “rattraper” la convexité du condyle et plus ou moins du plateau tibial latéral. Ils participent à la stabilité du genou avec les formations ligamentaires. Le segment postérieur du ménisque médial limite la rotation externe du tibia sous le fémur. Ils se déforment et se déplacent au cours du mouvement, ce qui permet la transmission des forces dans les différentes positions du genou. Le ménisque est mille fois plus raide en tension qu’en compression. il peut donc se conformer à une géométrie variable du condyle fémoral, lors des mouvements de flexion-extension du genou.
Les ménisques répartissent et trans – mettent une part importante des contraintes entre le fémur et le tibia. On estime à près de 50 % la transmission au niveau du genou en extension et 85 % en flexion. Après méniscectomie, la pression peut être augmentée de près de 235 % selon Baratz (2).
Lors d’une flexion complète, la plus grande partie de la charge s’exerce dans le compartioment médial sur la corne du ménisque. Il est intéressant de noter également la mobilité méniscale dont le rôle est essentiel pour maintenir une congruence optimale. Elle est plus importante au niveau des cornes postérieures qu’antérieures, plus importante pour le ménisque latéral que le ménisque médial. La tendance à l’expulsion du ménisque est d’autant plus importante que la flexion est augmentée.
Les ménisques jouent par ailleurs un rôle de lubrification, de nutrition. Ils assurent une fonction sensitive et proprioceptive (3).
Néanmoins, les ménisques ne participent pas directement à l’épaisseur de l’interligne articulaire. Xavier Ayral a montré en 2003, à la suite de radiographies effectuées immédiatement avant et après méniscectomie, que l’épaisseur cartilagineuse ne se modifiait pas (4).
LA VASCULARISATION MÉNISCALE
Elle joue un rôle essentiel pour tous les éléments de cicatrisation, que celle- ci soit spontanée dans les suites d’un traumatisme, ou qu’elle soit assistée du fait d’une suture méniscale.
A la naissance, le ménisque est totalement vascularisé. Du fait des phénomènes de compression, peu à peu, le tiers périphérique devient la seule zone vascularisée. Celle-ci s’effectue par les artères géniculées. Cette vascularisation est variable suivant les individus.
A la suite des études de Steven P. Arnoczky, on distingue trois zones :
• une zone périphérique “rouge rouge”, la meilleure pour les phénomènes de cicatrisation ;
• une zone intermédiaire dite “rouge blanc” ;
• une zone centrale dite “blanc blanc” du fait de l’absence complète de vascularisation (5).
L’INNERVATION MÉNISCALE
Comme cela est bien souvent le cas, l’innervation suit la vascularisation. En ce qui concerne le ménisque, il existe une innervation riche au niveau du tiers périphérique du ménisque. D’autres fonctions ont été décrites notamment par Wilson en 1979 : vasomotrice et sensitive (6). En 1988, Zimny retrouvait des mécanorécepteurs (7).
L’ANATOMIE MÉNISCALE
Pour faire face aux énormes pressions que subit l’articulation du genou, les ménisques présentent des fibres orientées au mieux pour réaliser la fonction d’amortissement et de stabilisation. La principale orientation des fibres collagènes est circonférentielle, surtout en périphérie, pour lutter contre les forces de tension.
Il existe également des fibres à orientation radiale, surtout en zone médiane et centrale, qui agiraient comme des liens pour éviter des lésions longitudinales et résister ainsi par la pression.
ANATOMIE ET PATHOLOGIE COMPARATIVE
Le ménisque médial est en forme de C, il présente une corne postérieure plus large que sa partie antérieure. Il est moins résistant au niveau de la portion postérieure et centrale que de la partie antérieure. Il fonctionne essentiellement en compression et à moindre titre en cisaillement. Ces phénomènes font mieux comprendre la prédominance énorme de lésions de la partie postérieure.
Le ménisque latéral est en forme de O, plus ou moins fermé, avec une corne antérieure large. Il est moins résistant en partie moyenne et antérieure, alors que la partie postérieure semble plus solide. Il fonctionne principalement en tension, mais aussi à moindre titre en cisaillement. Il présente des lésions de type horizontal et des lésions radiaires antérieures et moyennes.
LES LÉSIONS MÉNISCALES
Il existe deux types de lésions méniscales : les lésions traumatiques et les lésions dégénératives.
• Les lésions méniscales traumatiques ont de nombreuse classifications. Elles ont été transformées par l’apport de la résonance magnétique et de l’arthroscopie. Elles concernent environ 20 % des lésions méniscales selon Chantraine, 1985 (9).
Pour pouvoir les classer dans ce chapitre, il faut se trouver en présence d’un accident incontestable, que le tissu méniscal reste de bonne qualité et que la lésion soit verticale ou longitudinale.
Dans ce cas, si la lésion est douloureuse et/ou instable, le recours à la chirurgie est assez consensuel. L’incidence des lésions méniscales traumatiques est environ de 4,2 pour 10 000 en ce qui concerne les femmes et de 9 pour 10 000 chez les hommes. Il existe donc un sexe ratio de 2 pour 1.
Les lésions concernent le ménisque médial dans 74 % des cas (10). Aucune étude n’a démontré formellement qu’un type de sport ou que le morphotype pouvait être un facteur de risque significatif d’une lésion méniscale traumatique.
• Les lésions méniscales dégénératives (LMD) concernent environ 80 % des lésions méniscales. On distingue deux grands types : lésions méniscales dégénératives avec lésion cartilagineuse associée et sans lésion cartilagineuse.
Les lésions méniscales sans lésion cartilagineuse ont été largement étiquetées et une classification à partir de l’arthroscopie a été définie par Boyer (11) :
• lésion type 1 : méniscose, le ménisque est dégénératif sans véritable lésion. Il s’agit d’un processus physiologique ;
• lésion type 2 : ménisco-calcinose ;
• lésion type 3 : clivage horizontal en feuillet de livre ;
• lésion type 4 : rupture méniscale transversale ou radiaire ;
• lésion type 5 : lésion complexe. Cette description des lésions méniscales dégénératives est particulièrement valable pour les lésions du ménisque médial.
L’AVENIR DU GENOUX APRÈS MÉNISCECTOMIE
La Société française d’Arthroscopie a publié en 2006 un état des lieux, 10 ans après les méniscectomies. Les résultats mettent en évidence, pour l’aspect subjectif sur le ménisque médial, près de 96 % de patients satisfaits par leur intervention. Sur le plan objectif, on tombe à 40 % avec des douleurs à l’activité modérée et une arthrose radiologique qui s’est constituée dans 24 % des cas.
En ce qui concerne le ménisque latéral, les résultats subjectifs montrent 90 % de patients satisfaits contre un peu plus de 50 % de résultats objectifs positifs, avec des douleurs dans plus de 50 % des cas et une arthrose radiologique qui s’est développée dans près de 40 % des cas.
Tous ces résultats sont pondérés en fonction d’un certain nombre de facteurs : l’âge, le sexe, le type de lésion, le morphotype, le poids…
Les lésions cartilagineuses initiales conditionnent la rapidité et la sévérité de la dégradation clinique et radiologique. Neyret en 1994 a montré que le risque d’arthrose après méniscectomie augmente de 20 à 40 % après 30 ans (12).
L’ AVENIR DES GENOUX EN CAS DE LÉSION MÉNISCALE
Des questions se posent d’emblée : la lésion méniscale est-elle par elle-même arthrogène ? Spontanément, comment évolue la lésion méniscale ?
Berthiaume, en 2005, sur une courte série de 24 patients, montre une accélération arthrosique, selon qu’il existe ou non une lésion méniscale et suivant son intensité (13).
Englund en 2008, sur une série de 1 800 patients âgés de 50 à 79 ans, indemnes de toute lésion arthrosique, s’est intéressé à l’évolution. Après 30 mois de suivi, 121 de ces sujets ont développé une arthrose définie comme grade 2 de Kellgren-Lauwrence (c’est-à-dire la présence d’ostéophytes avec inter – ligne articulaire conservé).
Ces patients ont été comparés avec 294 témoins qui étaient également exempts d’arthrose au départ, et qui ne vont pas développer de phénomène arthrosique.
Les auteurs ont examiné les IRM de référence, pour les changement méniscaux et constaté qu’il existait 3 fois plus de cas que chez les témoins ayant subi des dommages des ménisques au départ, 54 % contre 18 % (14).
LÉSIONS MÉNISCALE ET RÉSONANCE MAGNÉTIQUE
La prévalence de la lésion méniscale dégénérative augmente avec l’âge, à partir de 30 ans. Cependant, un grand nombre de lésions méniscales sont asymptomatiques. La prévalence en IRM des hypersignaux méniscaux, sans symptôme, est de 5 % avant 30 ans, de 13 à 15 % jusqu’à 45 ans et de 25 à 63 % après 50 ans. On atteint des chiffres encore plus élevés pour des sujets ayant dépassé 65 ans où l’on est à près de 65 % de lésions (17-19) (Fig. 1) . Ces hypersignaux intraméniscaux peuvent aussi être réversibles en cas d’hyperutilisation épisodique et rester asymptomatiques chez des sujets plus jeunes (20).

Figure 1 – Irm d’un ménisque dégénératif (hypersignal intraméniscal) : indication pour infiltration.
LA RÉSONANCE MAGNÉTIQUE AUTREMENT
L’IRM est une technique d’imagerie extrêmement performante et qui donne de multiples informations. Sans arrêt il faut pouvoir la confronter à la clinique pour faire progresser notre lecture de cette imagerie. Tout particulièrement en ce qui concerne le compartiment médial du genou, l’IRM nous livre des renseignements précieux sur une potentialité de traitement médical. Lorsqu’il existe une lésion méniscale, il est très important d’analyser, au niveau du ménisque médial, l’état du ligament collatéral médial ou collatéral tibial, que celui-ci soit carrément repoussé par une lésion méniscale extruse, par une languette méniscale. Il faut également rechercher s’il existe une coulée inflammatoire qui soit en dedans du ligament collatéral médial, voire en dehors.
L’étendue et l’épaisseur de la coulée inflammatoire signent habituellement des douleurs compartimentales relativement gênantes, avec dans un certain nombre de cas des douleurs nocturnes.
L’analyse de la lésion méniscale est également intéressante, infarcissement du ménisque, kyste apendu. Il faut également analyser la souffrance associée du plateau tibial sous-jacent, plus ou moins large, et qui signe une souffrance localisée.
Il faut par ailleurs noter que la lésion méniscale dégénérative touche 2 hommes pour 1 femme (15, 16) alors que les populations d’arthrose sont de 1 homme pour 2 femmes. Au total, on peut dire que la lésion méniscale, opérée ou non, est arthrogène.
L’ÉPARGNE MÉNISCALE
On conçoit l’importance des ménisques pour limiter le vieillissement prématuré du genou. Quelles mesures pratiques peut-on envisager ?
• La prévention des lésions méniscales doit s’exercer dans la vie courante. Il est indispensable de préserver ses ménisques par une gestion et une prophylaxie dans la vie courante. Il est bien connu que certains accroupissements brutaux, les positions à genoux prolongées pour le jardinage ou le bricolage, certaines positions telles s’asseoir sur les talons, sont extrêmement nocives pour les ménisques. On a vu pourquoi du fait de ces éléments anatomiques. Il faut donc effectuer une véritable éducation auprès des patients pour limiter ou si possible éviter cette souffrance méniscale. La position du chevalier servant est souvent un moyen élégant d’effectuer une flexion en limitant les contraintes.
• Dans la vie professionnelle (Fig. 2) , il est parfois indispensable de se mettre en position accroupie, comme c’est le cas pour les carreleurs, les poseurs de moquette, de plancher… Cette particularité de position accroupie ou à genoux prolongée entraîne de façon beaucoup plus fréquente des lésions méniscales. Cela n’a pas échappé au législateur du travail, qui estime que c’est une affection qui est décrite dans le tableau n° 79 du régime général intitulé “lésion chronique du ménisque” (TRG 79). Pour être prise en charge en maladie professionnelle, celle-ci doit être confirmée par des examens complémentaires, comme le nécessite la reconnaissance (colonne de gauche du TRG 79). Elle signale que peuvent rentrer dans le tableau de maladie professionnelle, si tous les éléments sont réunis, toutes les professions qui nécessitent une activité habituelle agenouillée ou accroupie. Le délai de prise en charge et de déclaration de cette maladie est de 2 ans.
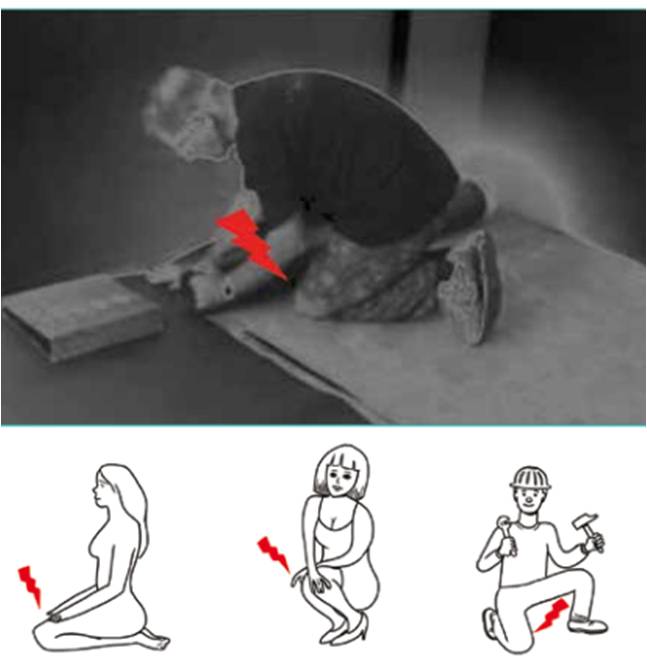
Figure 2 – Situations à risque dans la vie courante.
• La vie sportive (Fig. 3) bien sûr est traumatisante pour les articulations et peut dans un certain nombre de cas, entraîner des lésions méniscales progressives ou brutales. L’entourage du sportif, qu’il s’agisse de l’entraîneur, du préparateur physique, du médecin, du kiné, doit être vigilant pour éviter des exercices qui expérimentalement comportent un grand risque de lésion méniscale, comme : les sauts de grenouille, la course sur terrain très irrégulier, la position de lotus du yoga..
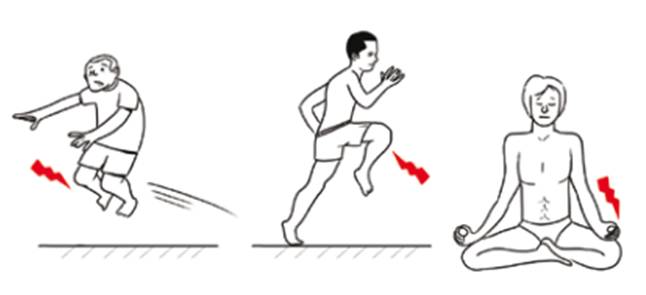
Figure 3 – Situations à risque de lésions méniscales dans la vie sportive (course à pied, saut, hyperflexion au-delà de 90°).
LES TRAITEMENTS MÉDICAMENTEUX
Si la lésion méniscale est constituée ou reconnue, quelle attitude doit avoir le thérapeute pour essayer d’éviter une issue chirurgicale ?
• Le repos ou le temps
La chirurgie méniscale en urgence est rare. Elle est principalement réservée aux lésions traumatiques. Bien sûr, il existe le cas du blocage en anse de seau qui peut s’avérer être une urgence. Cela étant, celle-ci est rare et il faut toujours se méfier de diagnostics différentiels qui prennent parfois le masque de blocage, comme les dérangements rotuliens. Bien souvent, un traitement médical peut amender un tableau clinique inquiétant et on note le rôle favorable du temps, qui peut s’étaler de – quelques semaines à quelques mois. La Haute Autorité de Santé (HAS) a d’ailleurs défini la place du traitement médical dans la prise en charge des lésions méniscales dégénératives. «Le traitement médical doit dans ce contexte être entrepris dans un premier temps. L’amélioration escomptée est parfois longue à venir. Elle est aussi parfois transitoire, car le processus de dégradation arthrosique est évolutive dans le temps » (21- 23).
• Faire un diagnostic précis reste une priorité
Dans un certain nombre de cas, il existe une lésion méniscale mais celle- ci peut fort bien ne pas être symptomatique. L’interrogatoire garde toute sa valeur, on sait par exemple qu’un ménisque médial ne donne pas de douleur du compartiment latéral. Les tests cliniques gardent également tout leur intérêt. Une étude prospective de cohorte portait sur la valeur de l’examen clinique dans la détection des lésions méniscales dégénératives, instables chez les patients ayant une arthrose du genou (24).
Il s’agit d’une étude sur 152 patients d’un âge moyen de 60 ans, atteints d’une arthrose symptomatique du genou, réfractaires au traitement médical, qui ont eu une arthroscopie, considérée comme le gold standard , pour un débridement et/ou une méniscectomie.
L’examen clinique préopératoire comprenait un test de Mc Murray. Le même test, mais en rotation interne, était aussi effectué.
L’examen clinique préopératoire avait une sensibilité de 88 %, une spécificité de 20 %, une valeur prédictive positive (VPP) de 62 % et une valeur prédictive négative (VPN) de 53 % dans la prédiction d’une lésion méniscale interne instable avec une corrélation interobservateur faible (KAPPA inférieure à 0,25).
La valeur de l’IRM dans la reconnaissance des lésions méniscales instables a été rapportée à propos de 50 patients symptomatiques d’un âge moyen de 46 ans, ayant eu une arthroscopie confirmant la lésion par Van De Berg en 2001.
Pour le ménisque médial, les valeurs étaient une sensibilité de 91 %, une spécificité de 71 %, une VPP 91 %, et une VPN 71 %. Pour le ménisque latéral, les valeurs étaient une sensibilité de 60 %, une spécificité de 90 %, une VPP de 86 % et une VPN de 69 %. Par ailleurs, l’IRM permettait la caractérisation de la lésion.
S’agissait-il d’une languette, d’une dégénérescence méniscale stade 4, de la présence ou non d’un kyste ? On pouvait également, grâce à cet examen, effectuer les diagnostics associés : lésion cartilagineuse, corps étranger, impaction, souffrance sous-chondrale, ligament… Enfin, les diagnostics différentiels pourront être éliminés : souffrance sous- chondrale, participation fémoro-patellaire…
LES INFILTRATIONS MÉNISCALES
• Les infiltrations intrakystiques
Par ordre de fréquence, c’est principalement le ménisque latéral qui présente un kyste à sa partie moyenne ou à sa partie antérieure. Ce kyste est développé à partir d’une lésion horizontale et dans un certain nombre de cas, il n’existe pas de languette intraarticulaire.
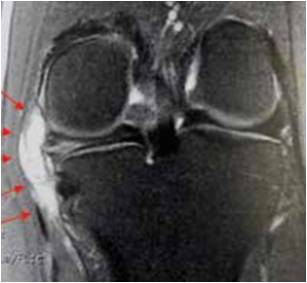
Figure 4 – Kyste réactionnel

Figure 5 – Volumineux kyste méniscal.
L’infiltration est donc une excellente indication, elle peut s’effectuer soit directement, soit sous contrôle échographique (Fig. 6) . Si le kyste est volumineux, on effectue un criblage de ce kyste, l’aspiration de celui-ci est souvent difficile, voire impossible, du fait d’une substance gélatineuse, très épaisse et souvent d’un cloisonnement du kyste.
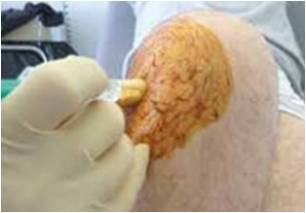
Figure 6 – Infiltration du mur méniscal.
L’injection est habituellement modérément douloureuse, elle utilise des seringues à biseau court et l’injection se fait directement dans le kyste. Dans un certain nombre de cas, la douleur peut être importante, mais s’éteint rapidement au bout d’1 ou 2 jours. L’amélioration survient dans un délai d’environ 10 jours.
Dans un certain nombre de cas, le kyste reste tout à fait présent, mais il n’est à ce moment-là plus douloureux.
Trois injections est un chiffre logique, surtout si celles-ci sont étalées dans le temps. Au-delà, on peut penser que, malheureusement, la thérapeutique ne sera pas suffisamment efficace. En ce qui concerne le ménisque médial, le kyste est généralement plus postérieur, en arrière du LLI, parfois profond, carrément sur la corne postérieure et on peut être amené à faire effectuer par les radiologues cette injection dirigée intrakystique. Les kystes du ménisque médial sont parfois extrêmement volumineux.
Une étude de Lequesne a été reprise par Bouvard, qui a publié en 2007 une importante série d’injections en essayant de poser les indications les plus logiques (25, 26).
Les résultats sont habituellement bons, Lequesne avance un chiffre de 76 %. Pour Bouvard, qui a pu effectuer une série rétrospective de 178 malades, on note 60 % de bons résultats, 26 % de non-répondeurs avec 15 % de patients perdus de vue lors de la révision à 90 jours. A long terme, il estime que 40 % sont des bons résultats, avec un taux d’échec de 30 %, et 30 % des patients perdus de vue.
Dans une seconde étude prospective de 36 malades, les résultats se sont nettement modifiés dans la mesure où peu de malades ont été perdus de vue, environ 5 % et donc avec un taux de réussite de 78 % contre 17 % de non-répondeurs.
Quand il existe des lésions cartilagineuses, les résultats sont bien sûr moins bons. Il existe en revanche une amélioration du score définitif grâce aux injections d’acide hyaluronique.
• Quels sont les facteurs prédictifs pour espérer un résultat intéressant de ces infiltrations intraméniscales ?
Il existe des arguments cliniques, avec notamment des douleurs nocturnes qui sont relativement fréquentes, douleurs à la mise en tension du ligament collatéral médial, soit par un test de latéralité, soit par un test de pivot. Autre élément très favorable, c’est une douleur exquise, à la palpation de l’interligne.
L’imagerie est d’une aide précieuse. elle permet de détecter les languettes méniscales peu accessibles au traitement infiltratif (Fig. 7) . Les infiltrations du mur méniscal sont particulièrement efficaces si l’imagerie met en évidence une périméniscite, voire une véritable coulée inflammatoire, sous le ligament collatéral médial (Fig. 8 à 10) .
Les injections intra-articulaires de produit cortisoné gardent toute leur valeur et elles ont certaines indications qui sont logiques. S’il existe une hydarthrose chronique, une souffrance périméniscale intra-articulaire, avec notamment une souffrance synoviale est tout à fait visible en arthroscopie. Par ailleurs, les lésions obliques, voire horizontales si elles sont ouvertes, peuvent être de bonnes indications du fait de la pénétration facile du produit au niveau de la zone enflammée (Fig. 11) .
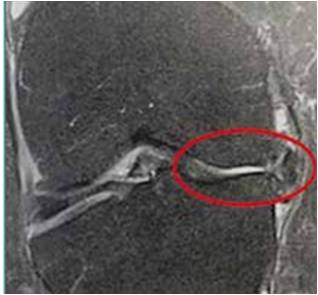
Figure 7 – Extrusion méniscale.
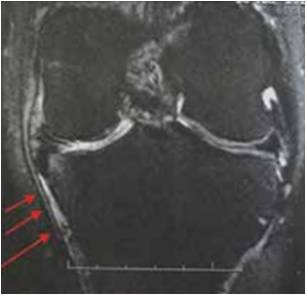
Figure 8 – Coulée inflammatoire périméniscale.
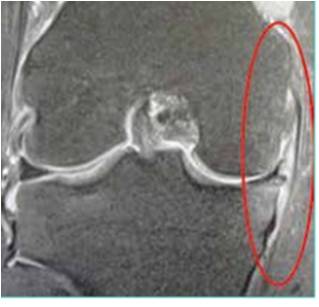
Figure 9 – Réaction inflammatoire de la face profonde du ligament collatéral médial.
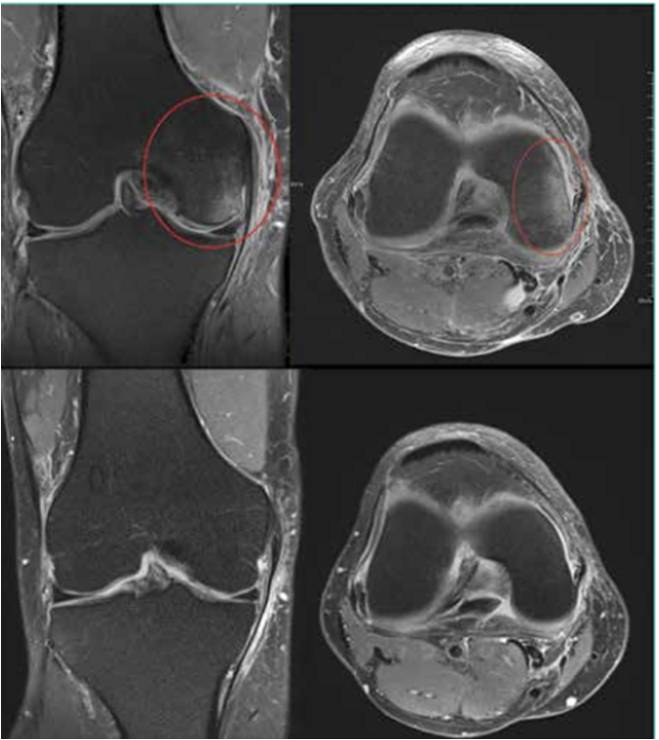
Figure 10 – Périméniscite avant et après infiltration : disparition de l’hypersignal réactionnel du condyle.
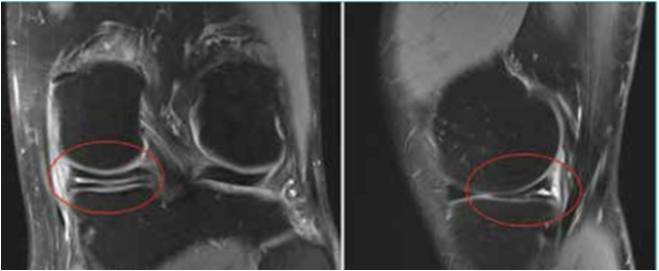
Figure 11 – Lésion horizontale



