La tendinopathie patellaire : un traitement opérateur dépendant
La rééducation est un moyen complémentaire et indispensable mis à la disposition des thérapeutes. Elle peut être associée aux différents traitements médicaux et à la poursuite, ou non, de la pratique sportive. Le traitement des tendinites rotuliennes est très opérateurs-dépendants. Cela s’explique par le faible niveau scientifique des publications. Le thérapeute s’appuiera sur ses croyances ou son expérience.
Les impératifs de la prise en charge
La prise en charge rééducative d’une tendinopathie rotulienne doit répondre à trois impératifs.
Calmer la douleur
Le traitement de la douleur est nécessaire, mais pas suffisant.
Favoriser la cicatrisation tissulaire
Les facteurs de cicatrisation tissulaire sont connus. Il s’agit d‘une bonne vascularisation, d’une bonne innervation et de sollicitations en traction.
Éviter les récidives
Cela nécessite de reprogrammer le tendon pour qu’il puisse supporter les contraintes liées à la pratique sportive du patient. Il est nécessaire également de tenir compte de la physiopathologie de la lésion.
Causes de la survenue des lésions
De nombreux facteurs sont mis en compte dans la survenue des lésions tendineuses. Deux facteurs nous semblent essentiels :
• l’hypersollicitation excentrique est à l’origine de la lésion d’origine mécanique et métabolique du complexe musculo-tendineux ;
• le phénomène de transition décrit par Arnoczky. La notion d’augmentation brutale de l’activité physique dans l’explication de la survenue d’une tendinopathie est connue de tous. Arnoczky a également montré que l’arrêt brutal de l’activité est iatrogène pour le tendon. Cela s’explique par la survenue, en cas de transition brutale, d’un déséquilibre entre l’anabolisme et le catabolisme tissulaire, source de la lésion tendineuse.
Prise en charge de la lésion
La revue de la littérature est très décevante. Le niveau de preuve des études est faible. De plus, certaines études comparent des techniques qui ne sont pas comparables et qui, plutôt que d’être opposables, ont tout intérêt à être associées. C’est le cas notamment du travail excentrique, du renforcement musculaire concentrique et des ondes de choc.
Faut-il poursuivre la pratique sportive pendant la rééducation ?
La question de la poursuite du sport peut se poser. Elle est fonction du stade de la tendinopathie (Tab. 1). Dans les stades 1 et 2, la gêne fonctionnelle est peu importante. On peut décider, avec le sportif, de poursuivre la pratique sportive.
Objectif de la prise en charge (en cas de gêne fonctionnelle peu importante)
L’objectif de la prise en charge va être de lutter contre la douleur et de mettre en place un programme qui, à défaut d’assurer la cicatrisation tendineuse, permette au moins d’éviter l’aggravation de la lésion.
Traitement
La physiothérapie, même si elle n’a pas fait ses preuves, peut être proposée.
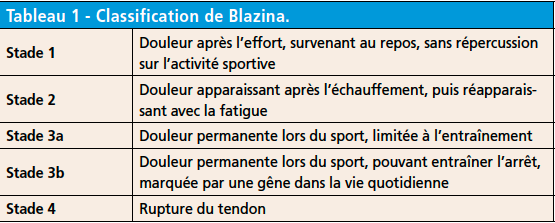
À mon sens, le traitement de choix dans ce contexte est la réalisation d’ondes de choc (Fig. 1) ou de massage transversal profond (MTP). Ces deux traitements sont équivalents. Ils agissent sur la douleur et stimulent les phénomènes de cicatrisation. Trois séances d’ondes de choc au rythme d’une séance/semaine sont préconisées. Trois autres séances peuvent être proposées si nécessaire. Le rythme des MTP est de trois séances/semaine pendant 2 semaines.
Le travail musculaire excentrique
À l’inverse, il n’y a pas de place pour un travail musculaire excentrique en complément de celui réalisé lors de la pratique sportive. L’excès de travail musculaire excentrique est délétère pour le tendon. C’est la quantification du travail excentrique réalisé qui importe (attention au phénomène de transition) et parfois une adaptation du geste technique.
Un exemple simple, la réception d’un saut. Un joueur de volley me confiait que sa douleur du genou avait disparu en privilégiant la réception, lors du smash, sur ses deux jambes et non plus sur son seul membre inférieur gauche lésé.
Quel programme de rééducation lorsque la gêne fonctionnelle est importante ?
Pratique sportive
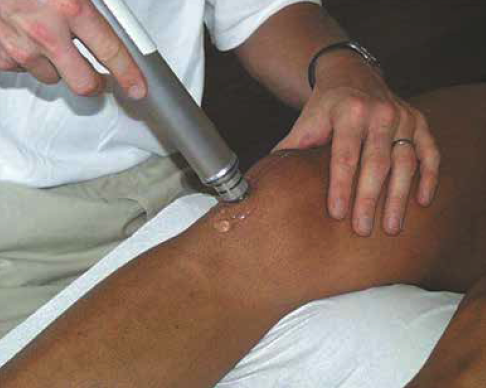
À partir du stade 3 de la classification de Blazina, la poursuite de la pratique sportive n’est pas souhaitable. Il faut se donner du temps pour assurer la cicatrisation tendineuse. Cela dépend de l’importance de la lésion (Fig. 2). Cela peut nécessiter 4 à 6 mois dans les cas extrêmes avant de reprendre la compétition.
Traitement
Première phase
La première phase du traitement a pour objectif de calmer les douleurs. Elle impose le repos relatif (arrêt de la pratique sportive, mais pas d’immobilisation), la réalisation de MTP ou d’ondes de choc et la réalisation d’un travail musculaire concentrique, analytique en chaîne ouverte (haltérochaise) ou en chaîne semi-fermée (vélo), prolongé contre faible résistance à visée vasculaire. Il s’agit d’un véritable travail “aérobie” du quadriceps. On associe à ce travail des séances d’étirements passifs de l’appareil extenseur.
Deuxième phase
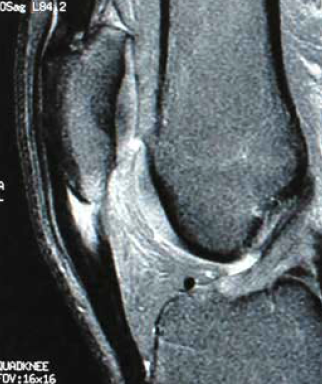
Une fois les douleurs estompées à l’étirement, à la contraction résistée et à la palpation, la deuxième phase peut débuter. Elle correspond à l’introduction du travail musculaire excentrique. De nombreux protocoles sont proposés. Ils varient essentiellement sur le nombre de répétitions. Cela ne donne pas place à débat. Il faut un protocole progressif qui reprogramme le tendon. La progression se fait sur la vitesse et l’amplitude du mouvement comme préconisé par Stanish, mais également sur le nombre de répétitions. L’idéal est de réaliser un travail analytique du quadriceps. À ce titre, le travail sur dynamomètre isocinétique est le plus adapté car l’on programme la vitesse et la résistance à ne pas dépasser (Fig. 3). Je préconise deux séries de neuf séances.
L’existence de douleurs pendant le travail excentrique est discutée. Stanish autorise la survenue de douleurs en fin de séance… D’autres favorisent la survenue de douleurs. Personnellement je n’en vois pas trop l’intérêt.
Il n’y a plus de place pour les MTP lors de cette phase ni, a priori, pour les ondes de choc. En revanche, on intensifie le travail musculaire concentrique du quadriceps en augmentant progressivement les charges et en diminuant la durée du travail en fonction des spécificités de la pratique sportive.
Un travail de préparation physique ne sollicitant pas l’appareil extenseur peut être proposé.
Troisième phase
La troisième phase correspond à la préparation au retour sur le terrain. Le travail excentrique analytique est remplacé par un travail de pliométrie (Fig. 4). Ce travail est réalisé en monopodal de manière progressive (amplitude et résistance progressivement croissantes, Tab. 2). Ce travail ne doit pas réveiller de douleur.

Un travail spécifique de préparation à la pratique sportive du patient est associé.
Quand le sportif est apte à travailler en monopodal contre son poids du corps, il peut reprendre la course à pied et le travail des appuis. Il sort du cadre des soins et est confié à son entraîneur ou à son préparateur physique.
Bibliographie
• Blazina ME, Kerlan RK, Jobe FW et al. Jumper’s knee. Orthop Clin North Am 1973 ; 4 : 665-78.
• Bouvard M, Rodineau J, Sailly M. Les tendinopathies patellaires : panorama thérapeutique. In : Mise au point sur les tendinopathies calcanéennes et patellaires. Elsevier Masson Ed 2013 ; 175-92.
• Jonsson P, Alfredson H. Superior results with eccentric compared to concentric quadriceps training in patients with jumper’s knee. A prospective randomised study. Br J Sports Med 2005 ; 39 : 847-50.
• Larsson ME, Kall JE, Nilsson-Helander. Treatment of patellar tendinopathy-a systematic review of randomized controlled trials. Knee Surg Sports Traumatol Arthrosc 2012 ; 20 : 1632-46.
• Wang CJ, Ko JY, Chan YS et al. Extracorporeal schock for chronic patellar tendinopathy. Am J Sports Med 2007 ; 35 : 972-8.