Les fractures de fatigue du gril costal chez le sportif
De véritables technopathies
Introduction
Les fractures de fatigue sont des lésions fréquentes chez le sportif en activité. Elles représentent de 0,7 à 20 % des lésions vues dans les cliniques de médecine du sport aux États-Unis (1). Elles se situent le plus souvent au niveau des membres inférieurs : tibia, métatarsiens et fibula (1). Les fractures de fatigue du membre supérieur sont plus rares et les fractures de fatigue des côtes sont quasiment méconnues (2-4).
Les fractures de fatigue du gril costal sont des lésions rares en contexte sportif. Elles ont d’abord été décrites, lors de la toux, en situation non sportive. Lors de la grossesse, il a été également décrit des fractures de fatigue de côtes (5).
Les différents types de fractures de fatigue de côtes selon le sport
En médecine sportive, les fractures de fatigue de côtes sont principalement dues à une opposition des forces musculaires induites par le geste sportif (6-9) et, selon le sport, leur localisation est variable (2). Leur survenue et leur type sont fortement liés au geste sportif, ce sont donc de véritables technopathies et des guides de prise en charge ont été édités dans des sports comme l’aviron où elles représentent un véritable problème en termes d’arrêt de l’entraînement chez les sportifs d’élite.
Fracture de fatigue des côtes moyennes
Les fractures de fatigue de côtes moyennes ont été décrites chez :
• les rameurs professionnels, en aviron (6, 7, 10-17),
• les golfeurs (18-21),
• les pitchers au base-ball (22),
• les nageurs (23, 24)
• et les canoéistes (25).
Mécanisme lésionnel
Le mécanisme lésionnel semble être des forces musculaires opposées entre le muscle dentelé antérieur et le muscle oblique externe de l’abdomen (7, 9, 13).
Fracture de fatigue des côtes flottantes
Les fractures de fatigue des côtes flottantes ont été décrites chez les joueurs de baseball (8, 26) aussi bien chez le batteur que chez le pitcher.
Mécanisme lésionnel
Elles sont la conséquence de forces opposées entre le latissimus dorsi (muscle grand dorsal) et le muscle oblique externe de l’abdomen. Malgré le faible nombre de cas décrits dans la littérature (4), il semble que ces fractures surviennent du côté du membre non dominant.
Fracture de fatigue de la première côte
Les fractures de fatigue de la première côte surviennent :
• au baseball (27-34),
• au basketball (35-37) où on les surnomme « rebounder’s rib »,
• au tennis (30, 38, 39),
• au football américain (30),
• en natation (40),
• en musculation (41),
• en haltérophilie (42, 48),
• en gymnastique (43),
• en hockey sur gazon (35, 44)
• et en danse (45).
Mécanisme lésionnel
Le mécanisme lésionnel est probablement une combinaison de forces musculaires opposées agissant sur une première côte intrinsèquement faible. Les mouvements de bras répétés au-dessus du plan de la scapula (baseball, portés en danse classique, haltérophilie) provoquent des contraintes entre les forces opposées du dentelé antérieur, des muscles droits de l’abdomen et des muscles intercostaux qui tirent la côte vers le bas et les muscles scalènes qui produisent des forces dirigées vers le haut (8, 9, 30, 32, 41, 45-47). Le sillon de l’artère sous-clavière, situé entre les insertions des muscles scalènes antérieur et moyen, constitue un point de faiblesse. Sur ce site, les tensions peuvent se concentrer et prédisposer à une fracture de contrainte (8, 9, 30, 32, 46). Il semble que cette fracture soit plus fréquente que celle des côtes moyennes en raison de son manque de mobilité. En effet, la première côte est attachée au manubrium sternal juste en dessous de la clavicule et cette dernière bloque ses mouvements du haut vers le bas (type « anse de seau ») lors de la respiration. Ce manque de mobilité et le rapport étroit avec la clavicule rendent cette côte plus vulnérable aux pressions notamment exercées lors des mouvements de l’épaule (30).
Risques
Plusieurs auteurs montrent que ces fractures surviennent préférentiellement chez des sportifs jeunes dont l’ossification de la première côte peut être incomplète (40). Il est également évoqué le fait que ces douleurs peuvent permettre de découvrir des défauts d’ossification primitifs (hypoplasie) avec des syndesmoses fibreuses congénitales sur la première côte (35, 43) qui deviennent douloureuses par hypersollicitation dans certains sports. Ces syndesmoses peuvent être difficiles à différencier d’une pseudarthrose suite à une fracture de fatigue qui évolue depuis plusieurs mois.
Les signes cliniques
Fracture de fatigue des côtes moyennes
Les fractures de fatigue des côtes moyennes sont en général décrites par les patients comme des douleurs d’aggravation progressive sur plusieurs jours ou semaines. Ces douleurs peuvent parfois s’aggraver brutalement (16, 17, 35). Les douleurs sont localisées au niveau de la cage thoracique et sont aggravées par les mouvements (12, 14). Par ailleurs, elles peuvent irradier sur le trajet des nerfs intercostaux (6, 14). En cas de fracture, ces douleurs augmentent habituellement avec la respiration profonde et les changements de position (14, 16, 17), mais aussi les mouvements de l’épaule, du tronc et les mobilisations actives des scapulae sur la cage thoracique (14, 16, 17). Evans et al. ont décrit notamment des douleurs provoquées par les mouvements tels que tirer ou pousser une porte, les changements de position dans le lit, le passage de la position allongée à la position assise, mais aussi l’impossibilité de dormir sur le côté de la fracture.
Diagnostic
L’examen du rachis cervical, de l’épaule et l’examen neurologique sont toujours normaux.
La palpation méthodique du gril costal retrouve une sensibilité à la palpation, le plus souvent sur la ligne axillaire ou parfois sur la partie postérieure du gril costal selon la localisation de la lésion. La douleur est reproduite à la compression de la cage thoracique et lors de la contraction résistée du dentelé antérieur et de la flexion antérieure du tronc (16, 17).
La plupart des fractures sont diagnostiquées entre 2 et 6 semaines après le début de la survenue des douleurs (14).
La normalité de l’examen du rachis cervical, de l’épaule et de l’examen neurologique du membre supérieur est aussi un argument diagnostique.
Fracture de fatigue de la première côte
Les fractures de fatigue de la première côte se présentent généralement comme des douleurs sous l’épaule et la scapula et/ou en arrière ou juste en dessous de la clavicule et/ou à la base du cou (40, 44, 52). Chez la plupart des patients, la douleur est subaiguë et souvent décrite comme une douleur sourde (33, 44).
Parfois, le patient décrit des paresthésies du membre supérieur (31), voire des douleurs neuropathiques irradiant dans le membre supérieur, évoquant une névralgie cervico-brachiale (41) probablement en rapport avec une irritation du plexus brachial.
Les facteurs d’exacerbation sont la toux, l’inspiration profonde et les activités qui entraînent une augmentation de la ventilation (9, 33, 44), mais aussi tous les mouvements du bras au-dessus du plan de la scapula (44, 49, 50).
Moins fréquemment, les fractures de fatigue de la première côte peuvent se révéler par l’apparition soudaine de douleurs aiguës dans la région de l’épaule ou du cou, suite au passage de l’état de simple fracture de fatigue à une fracture complète de la corticale osseuse de la côte (28, 29, 36, 44).
Dans la plupart des cas de fractures de stress de la première côte, l’apparition de la douleur survient progressivement et dure plusieurs mois avant de devenir insupportable (31, 44). Dans certains cas, il existe une période prodromique de douleurs suivie d’une augmentation brutale de cette dernière, suite à un événement anodin, comme une frappe de balle au baseball (33) ou un service au tennis (35).
Diagnostic
L’examen clinique peut retrouver des contractures des muscles autour de la scapula (40, 45) : trapèze supérieur, angulaire de l’omoplate ; des signes neurovasculaires mal systématisés dans le membre supérieur ou des signes évoquant un syndrome du défilé thoracobrachial (31).
Prisk et al. (40, 45) ont décrit le « trapezius squeez test » comme un test fiable pour suspecter une fracture de fatigue de la première côte. Il consiste à pincer la musculature au-dessus de la première côte (trapèze supérieur), ce qui déclenche une douleur.
La palpation retrouve des douleurs lors de la pression de la première côte, juste en dessous de la clavicule (30) ou dans la fosse supra-
claviculaire (31).
Les mouvements du membre supérieur peuvent déclencher une dyskinésie scapulaire du côté atteint (40) en raison des douleurs.
Le diagnostic d’imagerie
La radiographie
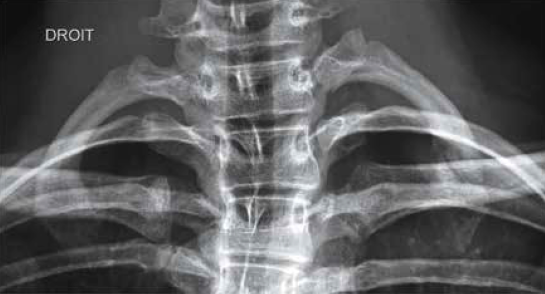
La radiographie est négative dans 60 % des cas de fracture de côte (2). Dans les fractures de fatigue, les clichés radiographiques permettent de faire le diagnostic dans 10 % des cas (44). Ce diagnostic est fait le plus souvent lorsque le cal osseux est formé (2), la sensibilité de la radiographie passe alors à 70 % (44). De plus, à la phase initiale, l’obliquité des côtes rend la mise en évidence de la fracture plus difficile. Cependant, si le diagnostic est suspecté, un cliché centré sur les douleurs et une étude attentive permettent parfois de faire le diagnostic (Fig. 1).
TDM ou IRM
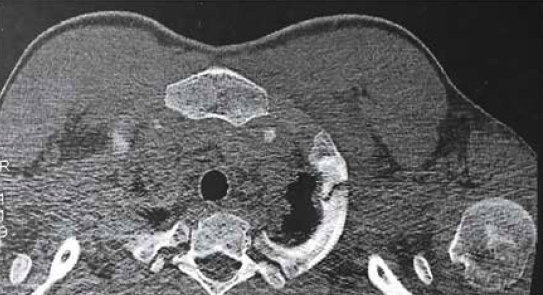
En cas de forte suspicion clinique et de radiographie normale, il est recommandé de réaliser une imagerie en coupe (TDM ou IRM) qui permet de voir la fracture et le cal osseux (Fig. 2).
La scintigraphie osseuse
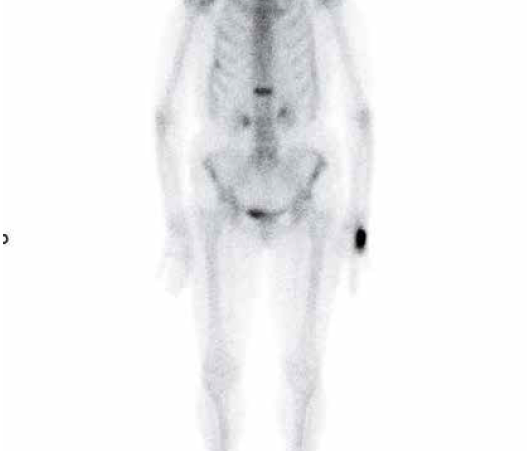
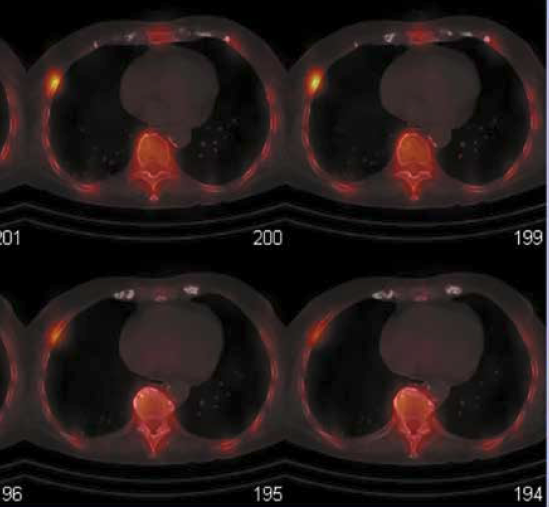
Dans les cas complexes et/ou multiples, la scintigraphie osseuse au technétium est très sensible, bien que non spécifique (Fig. 3 et 4).
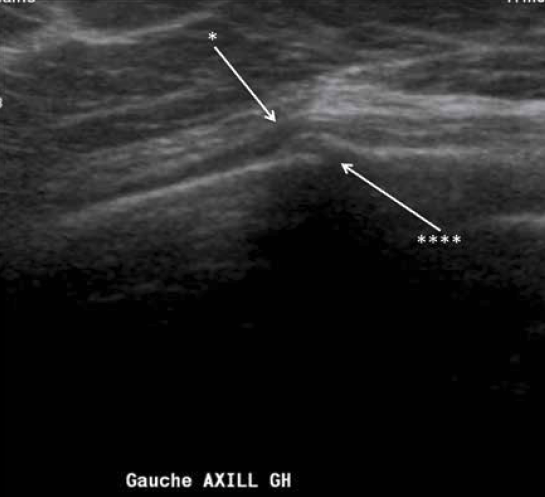
L’échographie
À noter que les côtes sont très proches de la peau et donc accessibles à l’échographie. Cette dernière permet de mettre en évidence les fractures des côtes et les cals osseux (Fig. 5).
Les examens paracliniques
Les examens paracliniques sont largement recommandés en cas de douleurs du gril costal évoluant depuis plus de 3 semaines sans traumatisme déclenchant. Smoljanovic et al. (53) ont notamment décrit le cas d’un diagnostic de sarcome d’Ewing au niveau d’une côte chez un rameur qui avait été initialement étiqueté fracture de fatigue de côte.
Le traitement
L’immobilisation antalgique du membre supérieur
Au départ, une immobilisation antalgique du membre supérieur peut être nécessaire en cas de douleurs aiguës, notamment des factures de la première côte. On peut y associer un traitement antalgique. Les anti-inflammatoires sont à éviter en raison de leur effet délétère sur la consolidation osseuse (16, 17).
Le repos permet généralement une guérison clinique et radiologique en 4 à 6 semaines. Cependant, pour les fractures de fatigue qui se sont complétées en fractures vraies, le délai est souvent beaucoup plus long et peut nécessiter entre 6 à 12 mois de restreinte des activités. Dans ce cas, le risque de complication est plus important (33).
Les ultrasons pulsés
Certains auteurs préconisent l’utilisation d’ultrasons pulsés, de faible intensité, qui semblent avoir un effet sur la consolidation osseuse (16, 17, 48).
La reprise du sport sous surveillance
La reprise du sport doit toujours se faire sous surveillance rapprochée afin d’être vigilant à la survenue d’une récidive des douleurs.
La correction des facteurs de risque
En dehors du repos, il faut corriger les facteurs de risque mis en évidence lors du bilan initial :
• correction des troubles nutritionnels,
• correction d’un déficit en vitamine D,
• correction d’un déficit hormonal,
• correction d’un geste sportif nocif,
• renfoncement du dentelé antérieur,
• changement de matériel…
Les complications
Les complications fréquentes
En l’absence de traumatisme initial, les fractures de fatigue de côte ne se compliquent jamais de pneumothorax ou d’atteinte neurovasculaire (30).
Les défauts de consolidation
Le principal problème vient des défauts de consolidation (pseudarthrose). En effet, au niveau de la première côte, le manque de mobilité favorise la pseudarthrose. Tout fonctionne comme si la fracture de fatigue menait à constituer une néo-articulation qui permet de restaurer de la mobilité au niveau d’un site où les mouvements répétés des membres supérieurs sont responsables de contraintes. Une fois la fracture constituée, il est possible que les micromouvements au sein du foyer de fracture puissent diminuer l’efficacité des protéines contractiles (telles que l’alphaSMA) dans les cellules responsables de l’ostéogenèse du cal primitif. Toutefois, ces protéines sont essentielles pour rapprocher les berges de la fracture. Ce phénomène favorise la constitution des pseudarthroses. Il n’est pas retrouvé dans les côtes moyennes qui consolident normalement (30).
Cependant, dans la plupart des cas, il semble que cette pseudarthrose ne soit pas douloureuse (27, 28, 39) et n’empêche pas le sportif de reprendre son sport au même niveau. Il a été rapporté un cas d’un tennisman qui a dû arrêter sa carrière professionnelle suite à une pseudarthrose de la première côte (38) et d’une gymnaste qui a dû être opérée pour un cal de pseudarthrose douloureux car adhérent à la plèvre (43).
Le volumineux cal osseux
Les principales complications viennent du volumineux cal osseux qui peut survenir dans ces pseudarthroses. Au niveau de la première côte, les cals osseux peuvent être compressifs et provoquer un syndrome du défilé thoracobrachial, un syndrome de Claude-Bernard-Horner (35-28) ou des lésions partielles du plexus brachial (33, 35).
Les complications plus rares
De très rares cas de complication graves ont été décrits :
• un cas de paralysie complète du plexus brachial secondaire à une compression par le cal de la pseudarthrose (34),
• un cas d’accident vasculaire cérébelleux sur une dissection de l’artère vertébrale secondaire à une compression de l’artère subclavière par le cal (54).
Dans les rares cas de douleurs ou de pseudarthrose, une prise en charge chirurgicale est recommandée (33) en cas d’échec d’un traitement conservateur.
Les défauts de consolidation peuvent également entraîner une subluxation de l’articulation sterno-costale et une snapping scapula (30).
Conclusion
Au total, les fractures de fatigue des côtes sont des lésions rares, spécifiques de certains sports. Leur mécanisme physiopathologique de survenue, bien qu’encore imparfaitement élucidé, est étroitement lié au geste sportif. Il s’agit de véritables technopathies. Il est aussi intéressant de mettre en évidence qu’elles surviennent sur un terrain particulier comme toute fracture de fatigue. L’adaptation du geste sportif, du matériel, de l’entraînement doit se faire en même temps que la correction d’un déficit en vitamines ou de troubles du comportement alimentaire.
Bibliographie
1. Fredericson M, Jennings F, Beaulieu C, Matheson GO. Stress fractures in athletes Top MagnReson Imaging 2006 ; 17 : 309-25.
2. Connolly LP, Connolly SA. Rib stress fractures. Clin Nucl Med 2004 ; 29 : 614-6.
3. Gregory PL, Biswas AC, Batt ME. Musculoskeletal problems of the chest wall in athletes. Sports Med 2002 ; 32 : 235-50.
4. Monteleone GP Jr. Stress fractures in the athlete. Orthop Clin North Am 1995 ; 26 : 423-32.
5. Baitner AC, Bernstein AD, Jazrawi AJ et al. Spontaneous rib fracture during pregnancy. A case report and review of the literature. Bull Hosp Jt Dis 2000 ; 59 : 163-5.
6. Holden DL, Jackson DW. Stress fracture of the ribs in female rowers. Am J Sports Med 1985 ; 13 : 342-8.
7. Karlson KA. Rib stress fractures in elite rowers. A case series and proposed mechanism. Am J Sports Med 1998 ; 26 : 516-9
8. Tullos HS, Erwin WD, Woods GW et al. Unusual lesions of the pitching arm. Clin Orthop Relat Res 1972 ; 88 : 169-82.
9. Boden BP, Osbahr DC, Jimenez C. Low-risk stress fractures. Am J Sports Med 2001 ; 29 : 100-11.
10. Brukner P, Khan K. Stress fracture of the neck of the seventh and eighth ribs: a case report. Clin J Sport Med 1996 ; 6 : 204-6.
11. Gaffney KM. Avulsion injury of the serratus anterior: a case history. Clin J Sport Med 1997 ; 7 : 134-6.
12. Warden SJ, Gutschlag FR, Wajswelner H, Crossley KM. Aetiology of rib stress fractures in rowers. Sports Med 2002 ; 32 : 819-36.
13. McKenzie DC. Stress fracture of the rib in an elite oarsman. Int J Sports Med 1989 ; 10 : 220-2.
14. McDonnell LK, Hume PA, Nolte V. Rib stress fractures among rowers: definition, epidemiology, mechanisms, risk factors and effectiveness of injury prevention strategies. Sports Med 2011 ; 41 : 883-901.
15. Vinther A, Kanstrup IL, Christiansen E et al. Exercise-induced rib stress fractures: potential risk factors related to thoracic muscle co-contraction and movement pattern. Scand J Med Sci Sports 2006 ; 16 : 188-96.
16. Evans G, Redgrave A. Great Britain Rowing Team Guideline for diagnosis and management of rib stress injury: Part 1. Br J Sports Med 2016 ; 50 : 266-9.
17. Evans G, Redgrave A. Great Britain Rowing Team Guideline for diagnosis and management of rib stress injury: Part 2 – The Guideline itself. Br J Sports Med 2016 ; 50 : 270-2.
18. Goyal M, Kenney AJ 3rd, Hanelin LG Golfer’s rib stress fracture (Duffer’s fracture). Scintigraphic appearance. Clin Nucl Med 1997 ; 22 : 503-4.
19. Lord MJ, Ha KI, Song KS. Stress fractures of the ribs in golfers. Am J Sports Med 1996 ; 24 : 118-22.
20. Read MT. Case report–stress fracture of the rib in a golfer. Br J Sports Med 1994 ; 28 : 206-7.
21. Alexander D. Lee, BSc, DC. Golf-related stress fractures: a structured review of the literature. J Can Chiropr Assoc 2009 ; 53 : 290-9.
22. Noonan TJ, Sakryd G, Espinoza LM, Packer D. Posterior rib stress fracture in professional baseball pitchers. Am J Sports Med 2007 ; 35 : 654-8.
23. Taimela S, Kujala UM, Orava S. Two consecutive rib stress fractures in a female competitive swimmer. Clin J Sport Med 1995 ; 5 : 254-6 ; discussion 257.
24. Heincelman C, Brown S, England E et al. Stress injury of the rib in a swimmer. Skeletal Radiol 2014 ; 43 : 1297-9.
25. N Maffulli and E Pintore. Stress fracture of the sixth rib in a canoeist. Br J Sports Med 1990 ; 24 : 247.
26. Horner DB. Lumbar back pain arising from stress fractures of the lower ribs : report of four cases. J Bone Joint Surg Am 1964 ; 46 : 1553-6.
27. Edwards TB, Murphy C. Nonunion of a dominant side first rib stress fracture in a baseball pitcher. Orthopedics 2001 ; 24 : 599-600.
28. Gurtler R, Pavlov H, Torg JS. Stress fracture of the ipsilateral first rib in a pitcher. Am J Sports Med 1985 ; 13 : 277-9.
29. Lankenner PA Jr, Micheli LJ. Stress fracture of the first rib. A case report. J Bone Joint Surg Am 1985 Jan ; 67 : 159-60.
30. OʼNeal M, Ganey TM, Ogden JA. First Rib Stress Fracture and Pseudarthrosis in the Adolescent Athlete: The Role of Costosternal Anatomy. Clin J Sport Med 2009 ; 19 : 65-7.
31. Kawashima K, Terabayashi N, Miyagawa T et al. Stress Fractures of the First Rib Related to Swinging of a Baseball Bat. Clin J Sport Med 2016 ; 26 : e108-10.
32. Young, Eliot J MD, Curtis, Ralph J MD. First-Rib Stress Fractures Related to Hitting in Two Baseball Teammates. Clin J Sport Med 2008 ; 18: 300-1
33. Coris EE, Higgins HW. First Rib Stress Fractures in Throwing Athletes. Am J Sport Med 2005 ; 33 : 1400-4.
34. Ochi M, Sasashige Y, Murakami T, Ikuta Y. Brachial plexus palsy secondary to stress fracture of the first rib: case report. J Trauma 1994 ; 36 : 128-30.
35. Mamanee P, Weinberg J, Curl LA, McFarland EG. Bilateral first rib and unilateral second rib stress fractures in a female athlete. Clin J Sport Med 1999 ; 9 : 177-83.
36. Moore RS. Fracture of the first rib: an uncommon throwing injury. Injury 1991 ; 22 : 149-50.
37. Sacchetti AD, Beswick DR, Morse SD. Rebound rib: stress-induced first rib fracture. Ann Emerg Med 1983 ; 12 : 177-9.
38. Trieb K, Huber W, Kainberger F. A rare reason for the end of a career in competitive tennis. J Sports Med Phys Fitness 2008 ; 48 : 120-2.
39. Mithöfer K, Giza E. Pseudarthrosis of the first rib in the overhead athlete. Br J Sports Med 2004 ; 38 : 221-2.
40. Low S, Kern M, Atanda A. First-rib stress fracture in two adolescent swimmers: a case report. J Sports Sci 2016 ; 34 : 1266-70.
41. Mintz AC, Albano A, Reisdorff EJ et al. Stress fracture of the first rib from serratus anterior tension: an unusual mechanism of injury. Ann Emerg Med 1990 ; 19 : 411-4.
42. Mikawa Y, Kobori M. Stress fracture of the first rib in a weightlifter. Arch Orthop Trauma Surg 1991 ; 110 : 121-2.
43. Proffer DS, Patton JJ, Jackson DW. Nonunion of a first rib fracture in a gymnast. Am J Sports Med 1991 ; 19 : 198-201.
44. Wild AT, Begly JP, Garzon-Muvdi J et al. First-rib stress fracture in a high-school lacrosse player: a case report and short clinical review. Sports Health 2011 ; 3 : 547-9.
45. Prisk VR, Hamilton WG. Stress fracture of the first rib in weight-trained dancers. Am J Sports Med 2008 ; 36 : 2444-7.
46. Barrett GR, Shelton WR, Miles JW. First rib fractures in football players. A case report and literature review. Am J Sports Med 1988 ; 16 : 674-6.
47. Curran JP, Kelly DA. Stress fracture of the first rib. Am J Orthop 1966 ; 8 : 16-8.
48. Fujioka H, Kokubu T, Makino T et al. Stress fracture of the first rib in a high school weight lifter. J Sports Sci Med 2009 ; 8 : 308-10.
49. Aubrey Jenkins S, Spontaneous fractures of both first Ribs. Formerly Lecturer in Ortlzo-paedic Surgery 1952 ; 34B : 9-13.
50. Kronenberger FL. Stress fracture of the first rib occurring in two sisters. Br J Tuberc Dis Chest 1957 ; 51 : 255-6.
51. Brooke R. Jive fracture of the first rib. J Bone Joint Surg Br 1959 ; 41 : 370-1.
52. Sakellaridis T. Isolated first rib fracture in athletes. Br J Sports Med 2004 ; 38 : e5.
53. Smoljanovic T, Bojanic I. Ewing sarcoma of the rib in a rower: a case report. Clin J Sport Med 2007 ; 17 : 510-2.
54. Suehara Y, Imashimizu K, Miyamoto N et al. Arterial thoracic outlet syndrome and cerebellar infarction following a stress fracture of the first rib and extensive callus formation: a case report. JBJS Case Connect 2017 ; 7 : e64.

