L’oreille : siège de pathologies en lien avec la pratique sportive
L’objectif de cet article est de mettre en lumière différentes pathologies auxquelles tout médecin du sport peut être confronté. Comme nous pourrons le voir avec les différents cas cliniques exposés (ce choix rédactionnel est volontaire, car il permet de voir qu’il est possible de voir ce type de consultation au sein d’un cabinet médical), il est important de bien regarder les oreilles des patients qui peuvent être le siège de différentes pathologies en relation avec les éléments, mais aussi les traumatismes induits par l’exercice physique. Bien entendu, cet exposé n’est pas exhaustif, et ne peut traiter qu’une petite partie de ces pathologies.
Cas clinique 1 – L’othématome (1-3)
Nous voyons le jeune Wilfrid, 7 ans, qui, depuis quelques semaines, pratique du rugby comme son père. Ses parents nous le confient, car, la semaine précédente, à la suite d’un plaquage, le pavillon de son oreille gauche a changé de couleur (elle est bleue) (Fig. 1). Connaissant assez bien cette complication lors de la pratique du rugby, le père de Wilfrid souhaite avoir une ligne de conduite, car ses collègues lui ont expliqué qu’il était important de consulter dans ce cas.
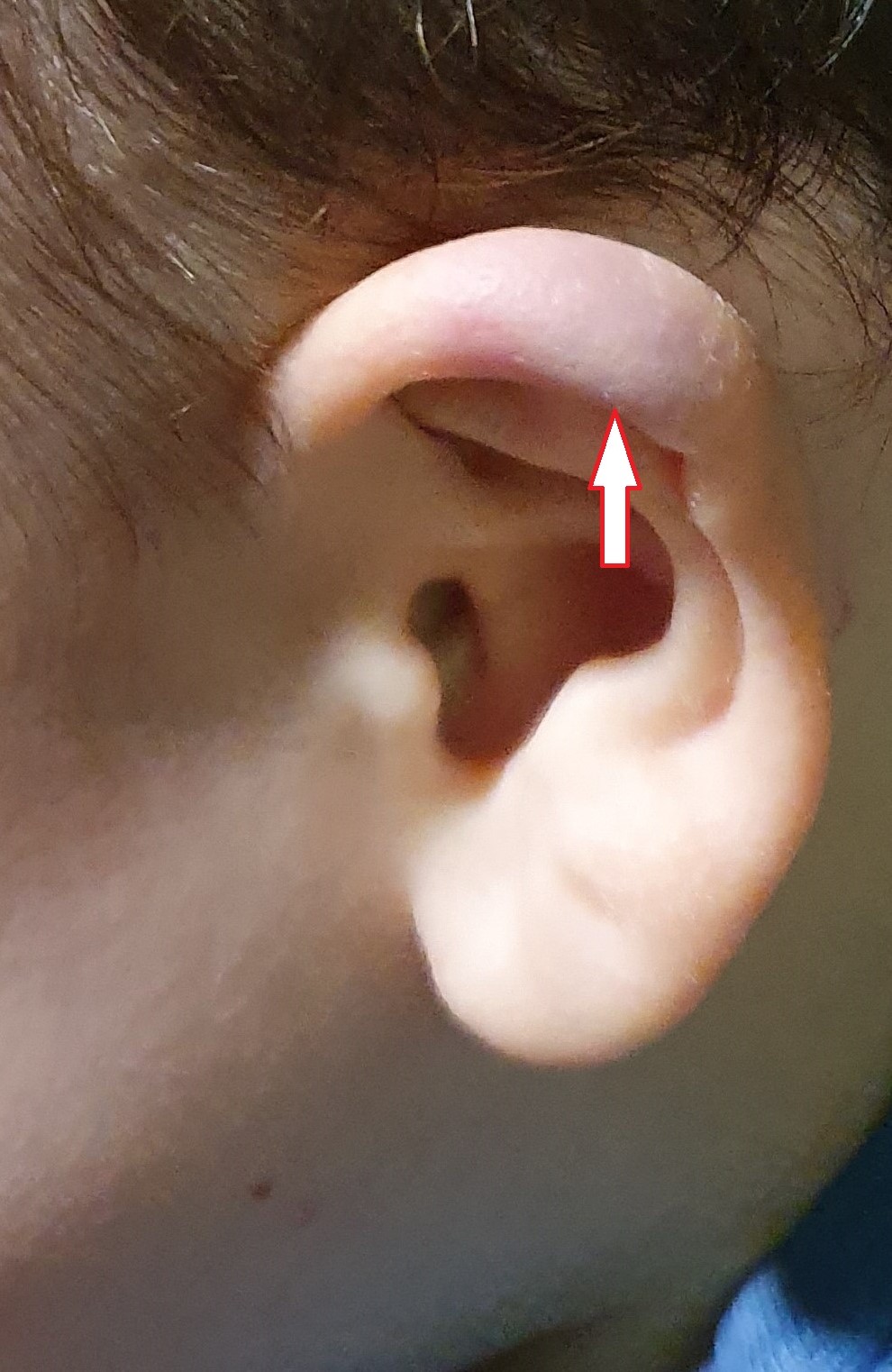
Compte tenu des circonstances de survenue de cette lésion au niveau de l’oreille, mais aussi du fait de la localisation préférentielle de cette lésion, il est aisé de poser le diagnostic d’othématome.
Circonstances et facteurs de risque
L’othématome est une collection sanguine qui se développe entre deux parties de l’oreille : le périchondre et le cartilage. Cette entité est observée préférentiellement chez les patients pratiquant des sports assez violents de combat ou de contact (cas du rugby comme notre patient, lutte, boxe, judo…), qui ont des conséquences traumatiques importantes au niveau des oreilles. Outre la violence d’un coup ou d’un choc (cas d’un choc sur le siège faisant suite à un accident chez le conducteur d’une formule 1), ce type de lésion peut également survenir à l’issue de traumatismes modérés, mais répétitifs.
Certains facteurs peuvent majorer l’importance de l’othématome (hémophilie, insuffisance hépatocellulaire, la prise d’anticoagulants, l’âge qui induit une plus grande fragilité vasculaire).
Physiopathologie
La genèse de cet hématome est à mettre en relation avec un élément : la vascularisation de l’oreille. En effet, le tissu périchondral de soutien de l’oreille est richement vascularisé par différentes artères en provenance de la carotide externe. Le plus souvent, l’othématome se développe au niveau de la partie antérieure du pavillon du fait d’une faible épaisseur de la peau à ce niveau (adhésion étroite entre la peau du pavillon et le cartilage sous-jacent).
Outre cette variante anatomique, qui explique la plus grande fréquence de ces hématomes au niveau du pavillon, nous ne devons pas perdre également de vue que cette partie de l’oreille est très exposée dès lors que des traumatismes surviennent.
Ainsi, quand un choc plus ou moins violent a pour siège cette zone, peu épaisse sur un plan cutané, et très richement vascularisée, une effraction vasculaire est mise en évidence au niveau de la zone comprise entre périchondre et cartilage, et parfois au niveau du cartilage lui-même.
L’examen clinique
Cliniquement, on objective une tuméfaction (on la met en évidence le plus souvent au niveau de la partie antérieure du pavillon de l’oreille), dont la forme est variable, et parfois peu définie. La couleur de cet hématome est bleue ou violette (souvent cette coloration est assez atténuée), et elle évolue comme les stades de la biligénie du vert au jaune pour disparaître en quelques jours.
À la palpation, cette voussure présente un caractère fluctuant, et est souvent douloureuse du fait d’une limitation de l’expansion de l’hématome qui est à l’origine d’une pression sur le revêtement cutané.
La prise en charge
Elle comprend deux volets :
- préventif, avec l’adoption de mesures (casques, bandes, pansements compressifs) pour assurer la protection des oreilles lors de la pratique de sports violents ;
- curatif, avec drainage de la collection hématique qui peut être réalisé à l’aiguille si le traumatisme est récent. Au-delà de 6 heures, une évacuation chirurgicale est plus recommandée.
L’évolution : le risque de récidives et de modification morphologique
- L’évolution de l’othématome se caractérise parfois par des récidives, et ce, malgré un traitement curatif bien conduit. De ce fait, certains chirurgiens recommandent la réalisation de drainages, ou d’une contention qui moule l’anthélix.
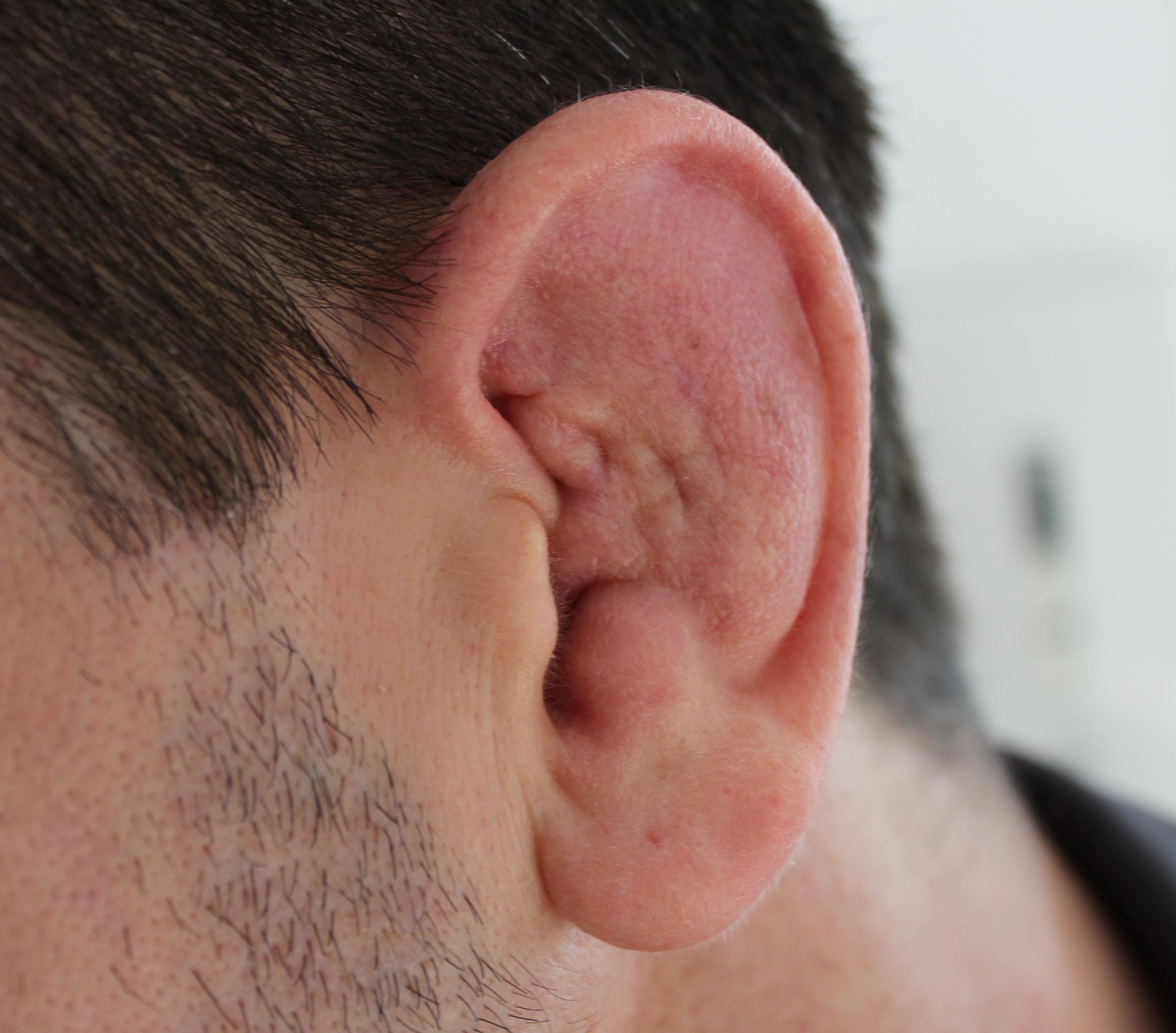
- Par ailleurs, certains sportifs négligent de traiter ce type d’hématome, ce qui conduit à moyen ou long terme à objectiver une modification morphologique des oreilles (le plus souvent chez ces sportifs l’atteinte est bilatérale) en chou-fleur, qui est la résultante d’une nécrose avasculaire du cartilage de l’oreille (Fig. 2). Sur cette zone plusieurs fois traumatisée se développe un néocartilage provenant d’une accumulation de chondroblastes. Outre les conséquences esthétiques induites par ce remodelage, cette situation peut conduire à des problèmes de surdité ou d’obstruction du conduit auditif par du cérumen de manière répétée. Ces problématiques sont la conséquence d’une réduction du calibre du conduit auditif externe. Dans ce cas de figure, la seule issue est la correction chirurgicale (excision du néocartilage, recours à des lambeaux cutanés, autogreffe de cartilage).
Cas clinique 2 – Kératose actinique (4-8)
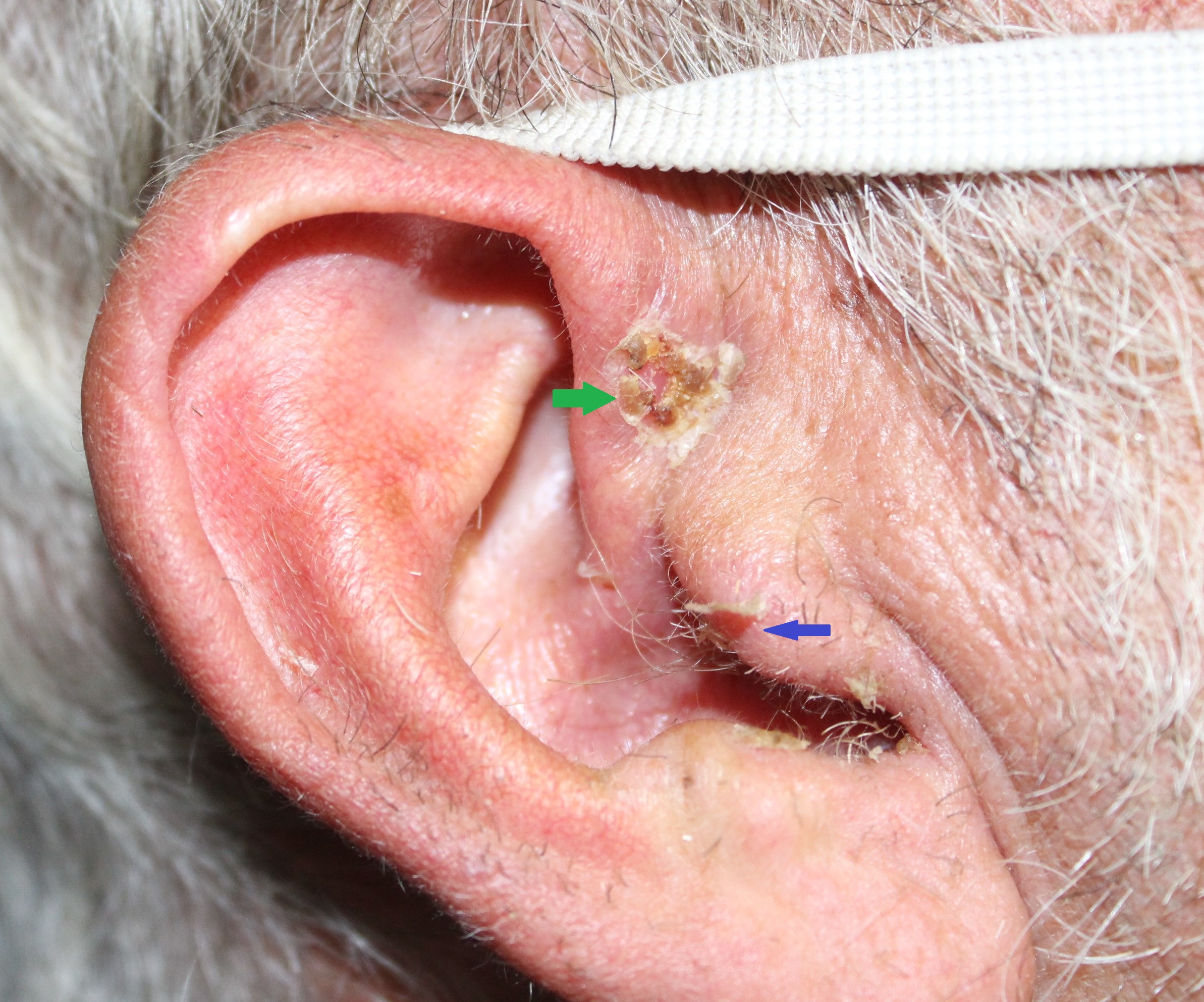
Maurice, 74 ans, consulte du fait de la présence de lésions multiples croûteuses au niveau de ses deux oreilles (Fig. 3). Il explique que ces formations se sont développées lentement, mais deviennent actuellement prépondérantes, et ses amis lui ont expliqué qu’il pouvait s’agir d’un cancer cutané. Malgré son âge, Maurice pratique très régulièrement de l’aviron, et il affectionne particulièrement les compétitions de ce sport. Il nous explique s’entraîner très régulièrement, quelles que soient les conditions atmosphériques.
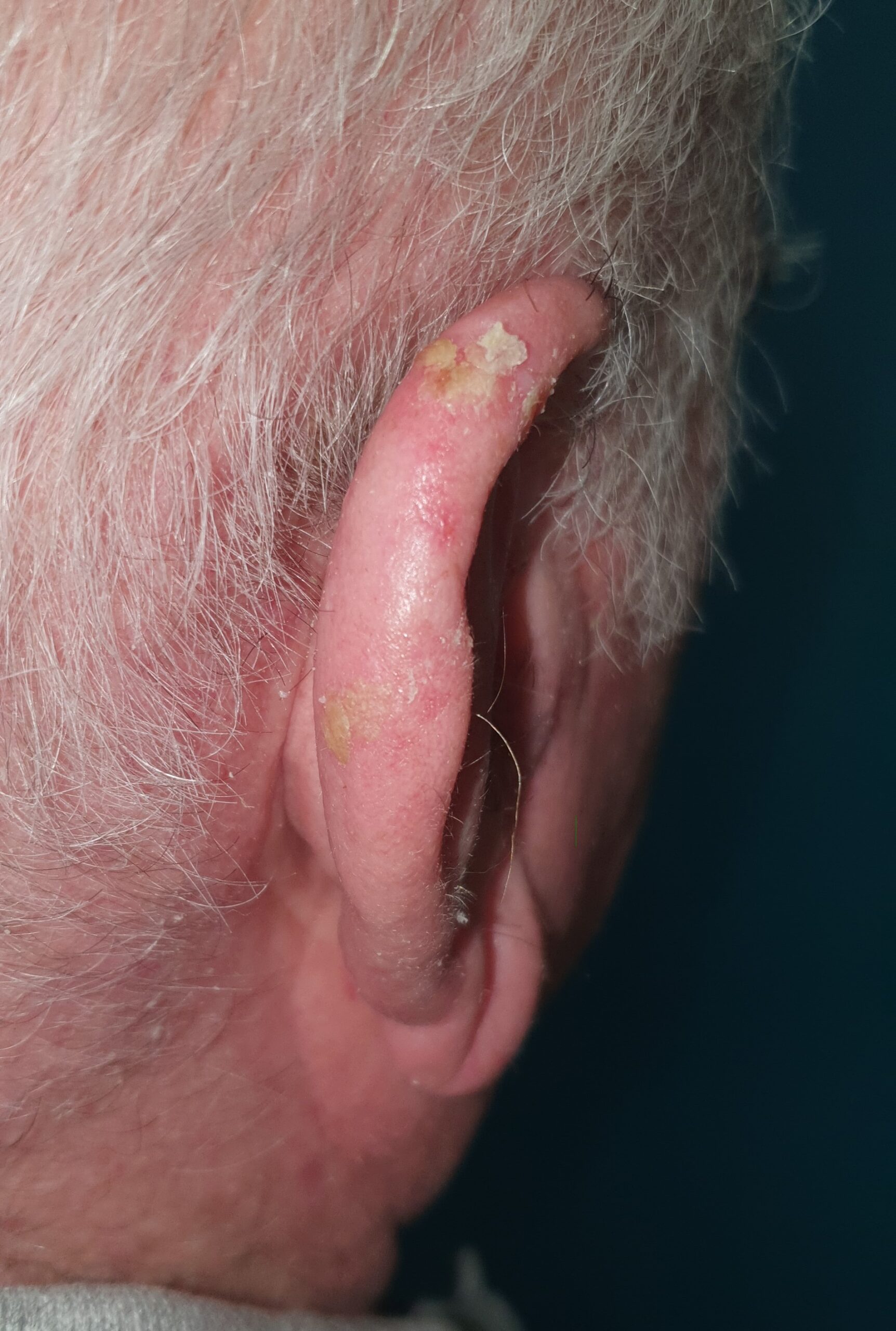
En réalité, les lésions observées sont en rapport avec des kératoses actiniques favorisées par la pratique sportive de Maurice, qui sort par tous les temps.
Circonstances et facteurs de risque
Les kératoses actiniques sont des formations très fréquentes qui sont la conséquence de lésions des kératinocytes. On les observe fréquemment chez les patients ayant un phototype clair I ou II, ceux ayant recours trop fréquemment à des cabines de bronzage, en cas d’exposition répétée à certains agents comme l’arsenic ou la radiothérapie, mais aussi, parfois, en cas d’immunosuppression.
En France, près de 700 000 consultations sont réalisées pour ce motif. Près de 10 % de la population présente cette dermatose et, dans 80 % des cas, il s’agit de patients ayant plus de 60 ans.
Le plus souvent, ces entités sont objectivées au niveau des zones photoexposées (visage, cuir chevelu chez les patients chauves, les oreilles, le cou les épaules, les bras et avant-bras, le dos des mains, les jambes).
Les kératoses actiniques sont des lésions précancéreuses survenant chez des personnes ayant eu une exposition au soleil importante durant leur vie.
L’examen clinique et histologique
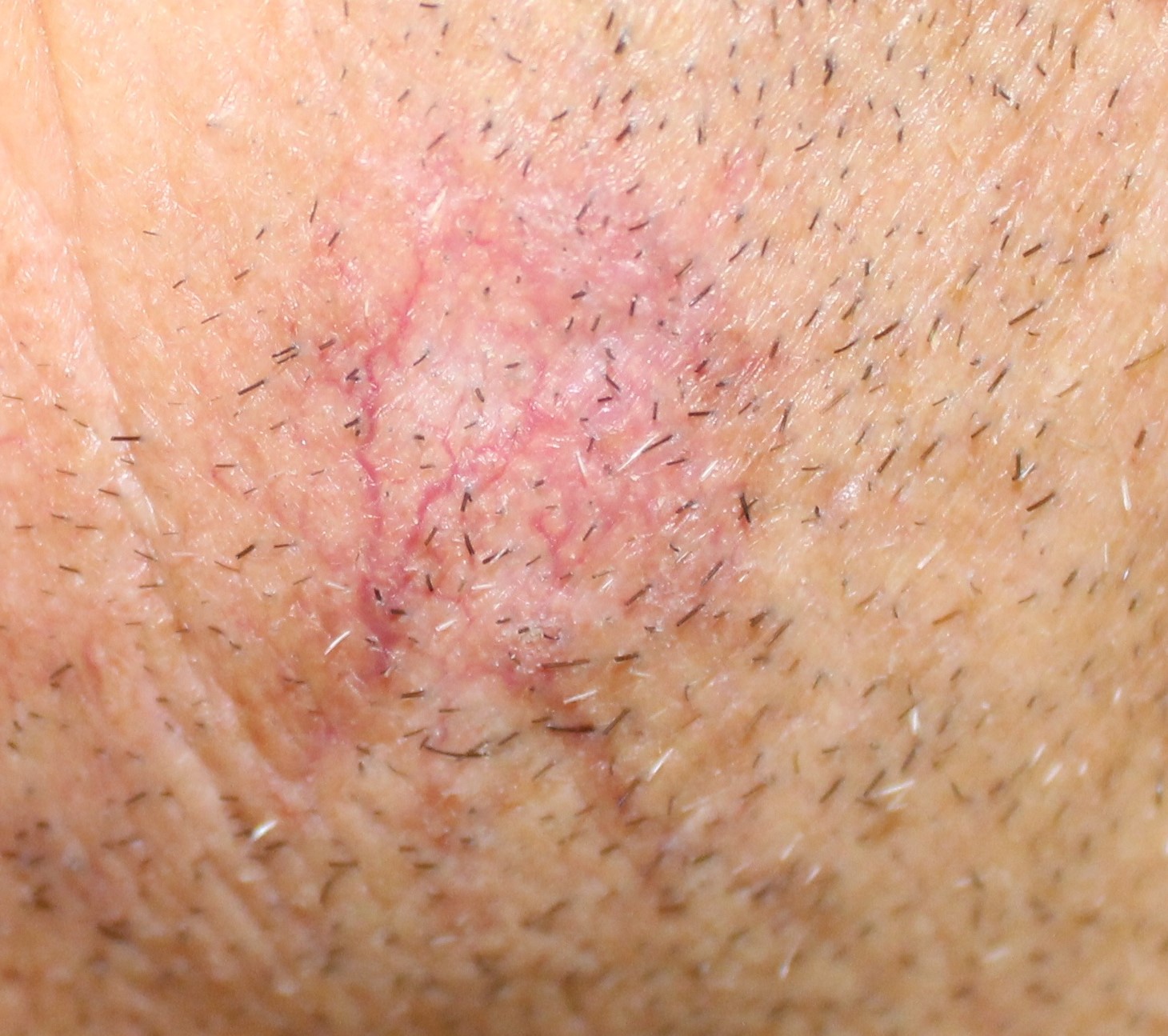
Cliniquement, on met en évidence initialement un érythème et quelques télangiectasies qui sont souvent peu révélatrices d’une quelconque pathologie dermatologique spécifique (Fig. 4). Par la suite, on met en évidence des squames adhérentes à la peau, qui ne peuvent pas se détacher. Ces formations sont de couleur jaune et sont souvent épaisses et rugueuses. Dans certains cas, elles sont prépondérantes et donnent un aspect de corne.
Il est important de souligner que cette dermatose est dans la majeure partie des cas asymptomatique (la chéilite actinique, qui est une pathologie labiale, peut générer des douleurs parfois).
Sur un plan histologique, on objective un épiderme avec de nombreuses atypies concernant les kératinocytes. Ces atypies ne concernent cependant pas le derme.
La prise en charge
Elle comporte deux volets :
- préventif, qui consiste à se protéger du soleil avec des écrans solaires ou des vêtements adaptés ;
- curatif, qui a pour objectif d’éliminer les lésions observées. Pour ce faire, plusieurs possibilités sont offertes. Il est possible de traiter ces formations avec des topiques de 5-fluorouracile, ou imiquimod, uniquement sur des lésions peu importantes. En cas de lésions plus étendues, il est possible de recourir à des traitements par chirurgie, cryothérapie, curetage-électrocoagulation au laser, photothérapie dynamique. Lorsque les traitements utilisés ne sont pas des topiques, il est possible, à l’issue de la prise en charge, d’observer une hypochromie séquellaire.
L’évolution : le risque de lésions cancéreuses
L’évolution est le plus souvent satisfaisante, si la prise en charge est précoce et adaptée.
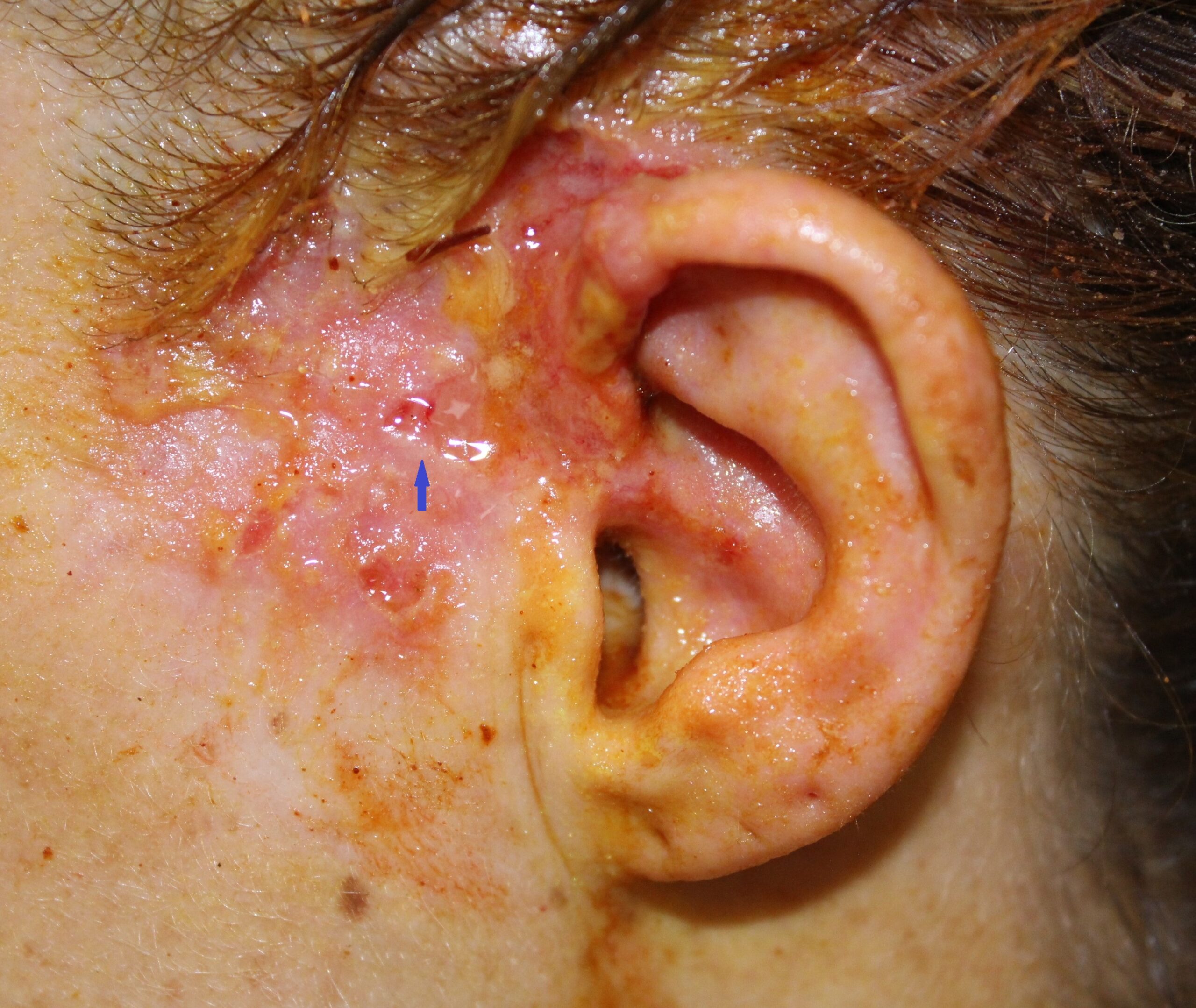
- Cependant, il ne faut pas oublier que les kératoses actiniques peuvent évoluer en donnant des carcinomes épidermoïdes invasifs dans près de 10 % des cas (Fig. 5). Dans ces cas, il est important de bien surveiller toute kératose actinique qui évolue. La lésion type est une formation hypertrophique croûteuse ayant, dans certains cas, un aspect ulcéré. Cependant, le plus souvent le diagnostic est posé plus tardivement, on met alors en évidence une tuméfaction en dôme de couleur rose dont les limites sont mal définies. Le traitement de choix sera avant tout chirurgical, car le potentiel métastatique est important.
- Nous pouvons également objectiver, chez certains patients, un autre type de néoplasie : le carcinome basocellulaire (Fig. 6), une affection maligne cutanée le plus fréquente. Elle concerne les kératinocytes de la couche basale. L’atteinte des oreilles est due, tout comme dans le cas de la kératose actinique, à une photoexposition intense. Cliniquement, on retient la présence le plus souvent d’une lésion à type de perle. Le traitement est superposable à celui du carcinome épidermoïde, sachant cependant que son potentiel métastatique est quasi nul.
Cas clinique 3 – L’impétigo (5, 9, 10)
Aurélie, 25 ans, consulte pour des croûtes de couleur jaune au niveau du lobe de son oreille droite (Fig. 7). Elle ne comprend pas trop les raisons de cette lésion, car elle nous explique être très propre, et son entourage ne cesse de lui répéter que cette formation est en rapport avec un défaut d’hygiène. Par ailleurs, cette patiente nous raconte qu’elle s’est inscrite à un club de chakuriki (sport de combat se rapprochant de la boxe) il y a 3 mois de cela. Depuis cette adhésion, elle observe régulièrement des plaies au niveau des mains, mais aussi du visage du fait de l’agressivité de cette pratique sportive.
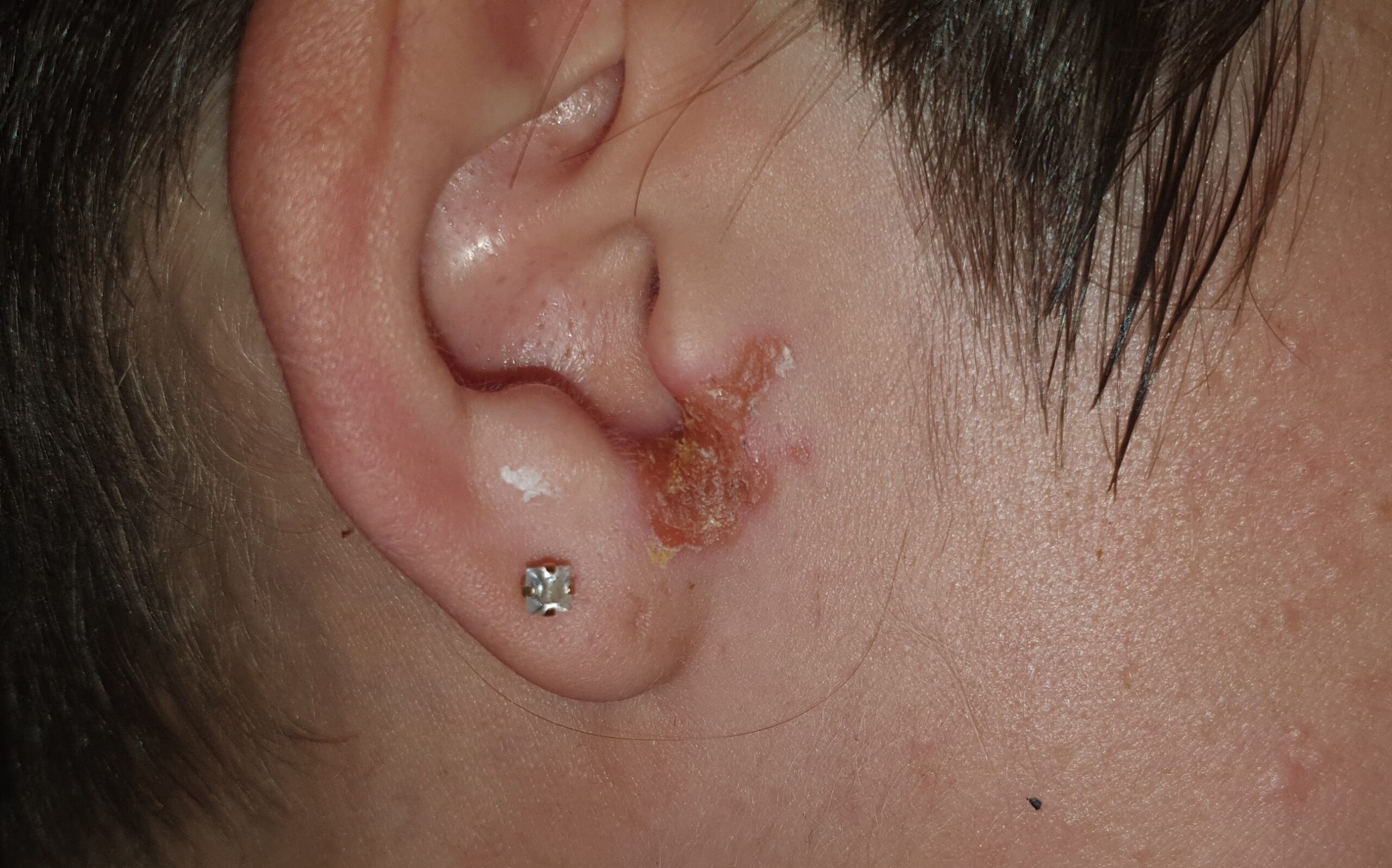
Compte tenu des éléments exposés par la patiente, mais aussi de la lésion observée, nous pouvons retenir le diagnostic d’impétigo.
Circonstances, facteurs de risque et physiopathologie
L’impétigo est une pyodermite superficielle qui touche l’épiderme. À l’origine de cette infection cutanée, nous retrouvons, dans près de 90 %, Staphylococcus aureus ou pyogenes.
Cette dermatose affecte principalement les jeunes enfants (le plus fréquemment ceux qui ont entre 4 et 8 ans), et les patients qui vivent en milieu défavorisé. Les formes adultes sont le plus souvent induites par des traumatismes cutanés plus ou moins importants qui favorisent une effraction staphylococcique.
Cette affection est très contagieuse, et elle peut être primitive (cas de notre patiente) ou secondaire à une dermatose préexistante (dans ce cas, on parle d’impétiginisation).
Les lésions observées sont centrées sur les zones péri-orificielles (nez, bouche, cuir chevelu, oreilles), mais aussi au niveau des bras et des jambes.
L’examen clinique
Cliniquement, nous retrouvons classiquement deux formes qui surviennent après une période d’incubation variant entre 7 et 10 jours.
- La forme croûteuse (70 % des cas). Au départ, nous objectivons des vésicules qui progressivement confluent ou se transforment en devenant purulentes (les pustules), par la suite, ces éléments disparaissent, et laissent la place à des formations croûteuses de couleur jaune miel (mélicériques). Parallèlement, d’autres lésions en périphérie de la lésion initiale peuvent être mises en évidence. Fréquemment, elles sont en relation avec une manipulation intempestive. Il est également possible d’observer des adénopathies satellites.
- La forme bulleuse, avec des bulles qui ne sont pas sous tension, et qui sont parfois douloureuses. Elles peuvent, dans certains cas, être responsables d’un tableau particulier : l’épidermolyse staphylococcique
La prise en charge
- La prise en charge débute par le respect de certaines mesures d’hygiène: nettoyage de la zone atteinte avec du savon, nettoyage régulier des ongles, et conseils de ne pas manipuler les zones concernées et d’éviter une contamination de l’entourage en esquivant tout contact avec les effets personnels.
- On effectue en parallèle des soins locaux (principalement des émollients), ayant pour objectif de décoller les croûtes
- Le traitement curatif repose sur deux types de mesures qui varient en fonction de l’importance de l’infection :
- en cas d’une infection qui concerne moins de 2 % de la surface corporelle, et moins de cinq sites, on administre prioritairement un traitement topique (mupirocine prioritairement, car il existe une résistance importante avec les autres topiques antibiotiques) ;
- en cas d’une atteinte plus étendue, il est nécessaire d’effectuer une prescription d’antibiotiques. Chez l’adulte, on privilégie la pristinamycine ou la céfalexine ; chez l’enfant, l’amoxicilline/acide clavulanique ou un macrolide en cas d’allergie aux pénicillines. Ces traitements oraux doivent être administrés sur une durée de 7 jours.
L’évolution
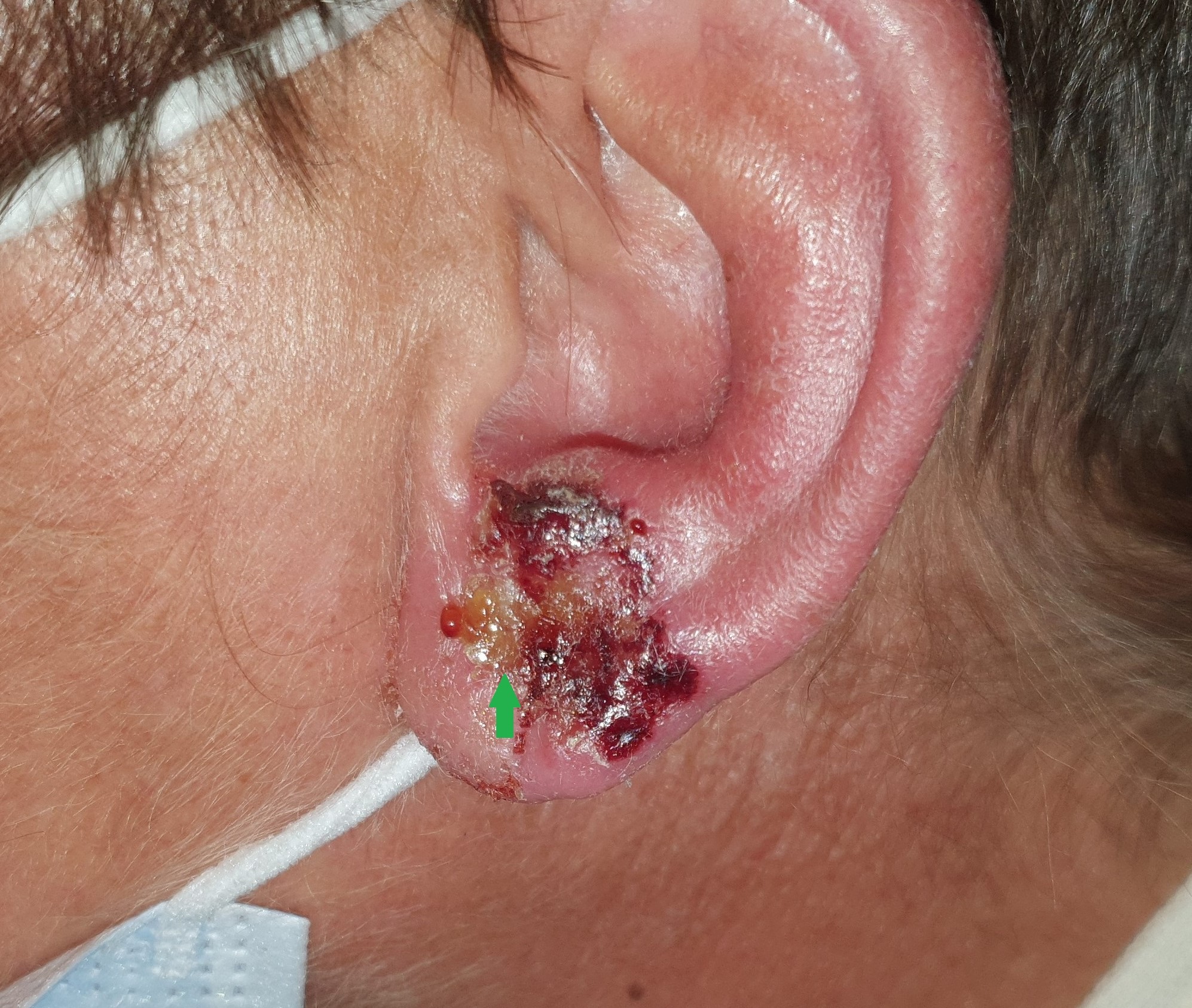
L’évolution est le plus souvent favorable, avec une guérison complète en 1 semaine. Cependant, il est possible de mettre en évidence des dermohypodermites assez étendues (Fig. 8) ou, dans certains cas non traités, des glomérulonéphrites (dans ce cas le streptocoque est responsable de l’impétigo).
Bibliographie
- Durand N, Pallier B, Malard O. Othématome : diagnostic et prise en charge. MDS. Disponible sur : lamedecinedusport.com/traumatologie/othematome-diagnostic-prise-en-charge/.
- Amoretti R, Bigard X, Monod H. Médecine du sport : pour le praticien. Éditions Elsevier 2020.
- Brasnu D. Traité d’ORL. Éditions Flammarion 2008.
- Bessis D. Manifestations dermatologiques des maladies du système hématopoïétique et oncologie dermatologique. Éditions Springer 2009.
- Habif T. Maladies cutanées. Diagnostic et traitement. Éditions Elsevier 2012.
- Saurat JH, Lipsker D, Thomas L et al. Dermatologie et infections sexuellement transmissibles. Éditions Elsevier-Masson 2017.
- Bolognia JL. Dermatologie : l’essentiel. Éditions Elsevier 2018.
- Vilmer-Renaud C, Basset-Seguin N. Carcinomes basocellulaires. Rev Prat 2014 ; 64 : 37-44.
- Mokni M, Dupin N, Del Giudice P. Dermatologie infectieuse. Éditions Elsevier Masson 2014.
- Bessis D. Manifestations dermatologiques des maladies infectieuses, métaboliques et toxiques. Éditions Springer 2008.

