L’otite externe aiguë : une des conséquences de la pratique sportive en milieu aquatique
Deux cas cliniques pour faire le point sur cette affection très fréquente qui est à l’origine de près de 30 % des consultations en urgence ORL dans les services hospitaliers.
Cas 1
Martine, 47 ans, est une grande sportive. Depuis plusieurs semaines, elle se prépare à une compétition de triathlon.
Cependant, au décours de ses entraînements, elle a noté la présence d’une douleur au niveau de son oreille gauche. Cette douleur lui procure depuis
48 heures une réelle gêne lorsqu’elle se touche l’oreille et qu’elle la pose sur son oreiller. Par ailleurs, elle a objectivé la présence d’un écoulement en provenance du conduit auditif.
L’examen de cette oreille (Fig. 1) permet de retrouver la présence de croûtes ayant un caractère mélicérique au niveau de l’orifice du conduit auditif externe.
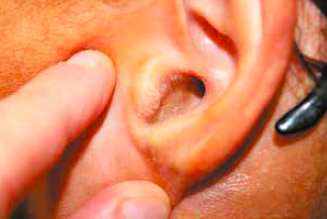
Cas 2
Ludovic, 12 ans, est un grand amateur de sports aquatiques. Depuis un mois, il s’initie à la planche à voile.
Or, depuis 24 heures, il a observé la présence d’un écoulement abondant au niveau de son oreille gauche, une réduction de l’audition de ce côté, et des croûtes jaunes sur le pourtour de cette oreille.
Cliniquement, nous mettons en évidence l’existence d’un écoulement à partir de l’orifice du conduit auditif externe (Fig. 2), mais aussi des lésions kératosiques croûteuses mélicériques au niveau du tragus et de l’antitragus. D’autre part, la traction du lobule de son oreille est responsable d’une douleur vive au niveau du tragus et de la conque. Par ailleurs, l’examen otoscopique est impossible du fait d’une importante inflammation de son conduit auditif externe.
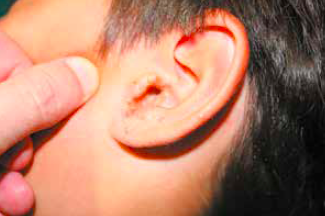
L’anatomie de l’oreille est présentée en figure 3.
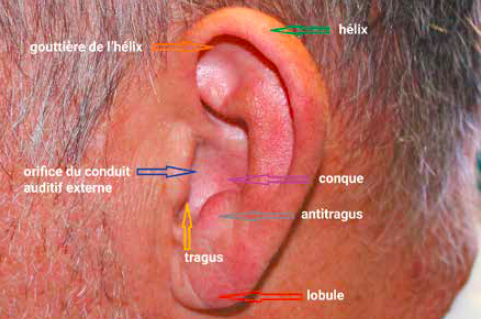
Introduction (1-3)
Épidémiologie
Cette entité est très fréquente, il s’agit d’une des causes les plus fréquentes de consultation chez les ORL. Ainsi, l’otite externe est à l’origine de près de 30 % des consultations en urgence ORL dans les services hospitaliers.
L’incidence de cette affection est de 4/1000, et près de 10 % de la population sera atteinte durant sa vie par une otite externe.
Causes
Plusieurs causes peuvent être à l’origine de cette pathologie.
• Une humidité prolongée causée par la pratique de sports aquatiques. Dans cette situation, l’otite externe est favorisée par l’existence d’une chaleur et d’une importante humidité. La stagnation de l’eau dans le conduit auditif externe (CAE) majore le pH, qui est théoriquement acide, et de ce fait favorise la prolifération bactérienne.
• Les traumatismes au niveau de l’oreille (Coton-Tige, prothèses auditives, corps étrangers).
• Certaines pathologies dermatologiques avec surinfection (eczéma, psoriasis, dermatite séborrhéique).
• Introduction accidentelle de certaines substances irritantes (laque pour cheveux, couleurs capillaires).
• Des anomalies anatomiques (étroitesse du CAE, ou CAE sinueux, abondance de poils, exostoses multiples).
L’otite externe est secondaire à une infection mycosique, ou bactérienne (le plus souvent comme chez nos deux patients) qui touche le CAE.
Anatomie et protection
Au niveau du revêtement cutané du CAE, nous retrouvons des glandes sébacées et apocrines à l’origine de la production de cérumen. Celui-ci, plus ou moins épais, a une fonction de protection vis-à-vis du développement des infections du CAE. Une migration du tissu cutané est effectuée du fond du CAE vers le méat. De cette façon, une expulsion des sécrétions sébacées et du cérumen est assurée. Ce mouvement permet également l’élimination “automatique” des corps étrangers et des poils.
Les agents infectieux responsables de l’otite externe aiguë (1, 3-4)
Deux types d’agents infectieux peuvent être impliqués :
• des bactéries : Pseudomonas aeruginosa (60 % des cas) et Staphylococcus aureus (30 % des cas) qui est responsable du caractère mélicérique de la surinfection locale, mais aussi des bactéries de type Escherichia coli, Proteus vulgaris et mirabilis plus rarement ;
• des mycoses : Aspergillus niger (60 % des cas), Candida albicans (40 % des cas).
Aspects cliniques (1-5)
Manifestations cliniques
On objective de manière brutale (moins de 48 heures après la contamination) des manifestations cliniques qui se caractérisent par :
• une otalgie (dans près de 70 % des cas),
• un prurit au niveau de l’orifice du CAE (dans 60 % des cas),
• une plénitude au niveau de l’oreille (dans près de 60 % des cas).
Écoulement
L’écoulement est fréquent. Il peut être fétide. Dans certains cas, il est très abondant, et il est quasiment impossible de s’assurer de l’absence d’une otite moyenne aiguë ou que l’écoulement observé ne provient pas d’une otite moyenne aiguë suppurée. Dans ce cas, l’examen de l’oreille et la douleur au niveau du tragus permettent de faire la différence (cette douleur est absente en cas d’otite moyenne aiguë).
Examen clinique
L’examen de l’oreille retrouve plusieurs aspects.
• Une douleur lors de la traction du tragus ou du pavillon. Cette douleur est parfois mise en évidence lors des mouvements de mâchoires.
• Une réduction du calibre du CAE secondaire à une inflammation. Dans certains cas, on observe une sténose presque complète qui est responsable d’une perte auditive. Le conduit peut avoir un aspect très inflammatoire. Parfois, une cellulite, voire une polychondrite, au niveau de l’oreille atteinte, est observée.
• Au niveau du CAE, des débris peuvent être objectivés. S’ils sont de couleur blanche, il s’agit de Candida, s’ils sont noirs ou jaunes, ce sont des Aspergillus. Les points noirs d’origine aspergillaire sont des conidophores mycosiques. Ils peuvent être enrobés d’éléments floconneux ou ayant la forme de papier buvard (les hyphes fongiques).
En parallèle de cette observation clinique, il est possible d’observer la présence d’adénopathies cervicales.
Cas particulier : l’otite externe maligne (1, 5-6)
Elle survient le plus souvent chez un patient ayant un déficit immunitaire, ou ayant un diabète de type 1 ou 2.
Mécanisme
Dans cette situation, une forme d’apparence simple au départ diffuse par contiguïté vers les structures anatomiques du voisinage. L’extension s’effectue à partir de l’os temporal, et une diffusion vers les espaces profonds du cou est observée.
Dans près de 70 % des cas, le germe responsable de ce tableau est un Pseudomonas aeruginosa.
Complications
Ainsi, on peut observer des complications graves : ostéomyélite de l’os temporal, des lésions de certains nerfs crâniens (nerf facial et hypoglosse), mais aussi des thromboses de la veine jugulaire ou des sinus sigmoïdes.
Manifestations cliniques
Cliniquement, nous retrouvons une disproportion entre les manifestations cliniques observées et la douleur ressentie par le patient. Au niveau otoscopique, il existe un œdème du conduit avec parfois un bourgeon inflammatoire. Il est également mis en évidence des acouphènes, une hypoacousie, et des sensations vertigineuses. L’otorrhée est parfois présente, mais elle reste minime.
Diagnostics différentiels (2-4)
Plusieurs types de diagnostics différentiels peuvent être évoqués.
Au niveau dermatologique
La dermatite séborrhéique
La dermatite séborrhéique non infectée, mais qui est parfois prurigineuse. Dans ce cas, il est important de rechercher l’existence de squames à la lisière du cuir chevelu (Fig. 4, flèche verte) en plus des squames au niveau du CAE (Fig. 4, flèche rouge).
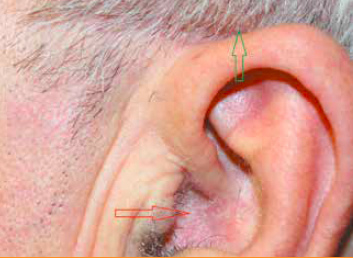
Le psoriasis
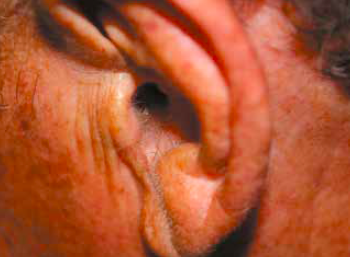
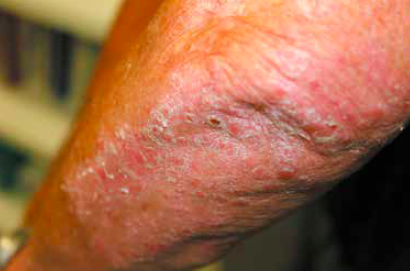
Le psoriasis de l’oreille se caractérise par des squames ou des plaques kératosiques dont les bords sont érythémateux et bien limités. Dans certains cas, il existe uniquement des squames au niveau du CAE plus ou moins prurigineux (Fig. 5). Il faut alors rechercher des lésions sur d’autres sites comme les coudes (Fig. 6).
Le carcinome épidermoïde
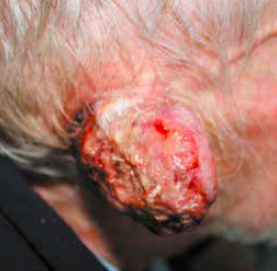
Le carcinome épidermoïde de l’oreille se traduit par une ulcération du conduit externe et nécessite une biopsie. Négliger cette entité peut conduire à favoriser un développement ultérieur avec un bourgeonnement ou une ulcération de l’ensemble de l’oreille (Fig. 7).
Au niveau infectieux
Un herpès ou un zona peuvent faire penser à une otite externe. Cependant, il est alors observé des vésicules pathognomoniques.
Au niveau ORL
Il peut s’agir de douleurs de l’articulation temporo-mandibulaire. L’examen clinique de l’oreille est normal. Par contre, il existe une douleur lors des mouvements des mâchoires, et lors de la palpation de l’articulation.
Le cholestéatome se caractérise par une altération de la membrane tympanique. Cette entité n’est pas douloureuse.
Le traitement (1-3, 5, 7)
Préventif
Une protection des oreilles par des bouchons (il faut qu’ils soient souples) peut limiter la survenue d’une otite externe aiguë. Il s’agit d’essayer à tout prix d’éviter un maintien de l’humidité et de la chaleur au sein du CAE.
Il faut proscrire les Cotons-Tiges qui favorisent les traumatismes du CAE, et favorisent le développement de bouchons de cérumen.
Curatif
Le traitement est surtout local.
Nettoyage
Ainsi, il faut dans un premier temps évacuer les débris de peau, le cérumen, les débris mycosiques et les croûtes qui pérennisent les manifestations cliniques. Cette évacuation doit s’effectuer très délicatement (l’aspiration est la meilleure des solutions).
Sur un plan thérapeutique, il est possible de recourir à un nettoyage avec de l’acide acétique au départ à 2 % avec un corticoïde local qui réduit l’inflammation et diminue le pH au niveau du CAE (surtout dans le cas d’une otite externe mycosique).
Solutions auriculaires
Il est également possible de prescrire des solutions auriculaires.
• Dans le cas d’une suspicion d’otite externe bactérienne, les gouttes doivent être efficaces sur les germes gram négatifs, et sont souvent associées à un corticoïde local.
• Dans le cas d’une infection fongique, un antifongique local doit être prescrit.
Traitement de la douleur
Pour réduire la douleur, on peut recourir à une administration de paracétamol en premier lieu, ou d’anti-inflammatoire en deuxième choix (il faut s’assurer de l’absence dans cette situation d’infection associée).
Cas particuliers
Dans le cas d’une otite externe nécrosante, il est nécessaire d’administrer une antibiothérapie prolongée à base de céphalosporine de troisième génération le plus souvent effectuée en milieu hospitalier en perfusion.
En cas d’atteinte osseuse, il est parfois nécessaire d’effectuer un traitement chirurgical (évidement pétromastoïdien ou débridement chirurgical).
Bibliographie
1. Bizindavyi F, Guyot JP. Otites externes : une maladie auto-infligée ? Rev Med Suisse 2007 ; 3 : 32569.
2. Ong YK, Chee G. Infections of the external ear. Ann Acad Med Singapore 2005 ; 34 : 330-4.
3. Le Clerc N. Otite externe : que faire ? Rev Patr MG 2016 ; 30 : 149-50.
4. Hui CPS. L’otite externe aiguë. Paed Child Health J 2013 ; 18 : 99-101.
5. Legent F, Malard O. L’otoscopie en pratique clinique. Ed. Elsevier Masson 2015.
6. Le Clerc N, Verillaud B, Duet M et al. Skull base osteomyelitis: incidence of resistance, morbidity, and treatment strategy. Laryngoscope 2014 ; 124 : 2013-6.
7. Otite externe aiguë bactérienne. Rev Prescrire 2016 ; 36 : 525-7.

