Luxation antérieure de l’épaule : Que faire face à un premier épisode ?
La luxation de l’épaule est un motif fréquent de consultation en traumatologie du sport. Les luxations antérieures sont de loin les plus fréquentes : elles représentent 97 % des luxations. L’incidence du premier épisode est d’environ 8/100 000 habitants par an, avec une prévalence de 2 %.
Introduction
Les luxations antérieures de l’épaule concernent des patients jeunes et sportifs dans neuf cas sur dix. La luxation peut survenir suite à une chute sur la paume de la main, lors d’une abduction rotation externe forcée (armé contré) ou encore lors d’un choc direct sur le moignon de l’épaule. Les patients les plus exposés sont les hommes entre 20 et 30 ans.
Les luxations antérieures de l’épaule concernent généralement des patients jeunes et sportifs.
Diagnostic clinique
Les luxations antérieures surviennent le plus souvent en abduction rotation externe.
Le patient se présente le bras du côté luxé soutenu par la main du côté valide. Les signes cliniques à rechercher sont le signe de l’épaulette avec perte du galbe de l’épaule, la saillie de l’acromion et le comblement du sillon deltopectoral.
Il existe une présentation en coup de hache externe de l’épaule. La palpation recherche la vacuité de la glène. Le bras est en abduction fixée irréductible.
On recherche d’emblée des complications neurologiques ou vasculaires (pouls radial et cubital, mobilité et sensibilité des doigts, sensibilité du moignon de l’épaule).
Examens complémentaires
Le bilan radiographique avant réduction comporte une incidence de face et un profil de Lamy. Il confirme le diagnostic, la direction de la luxation, et permet de rechercher une fracture associée. D’autres examens retarderaient inutilement la réduction.
Réduction
Il ne faut pas réduire “à chaud” sur le terrain car il existe un risque de passer à côté d’une fracture associée.
Il est donc essentiel de disposer d’un centre d’imagerie à proximité du site sportif. Le patient doit par ailleurs être correctement soulagé par un traitement antalgique adapté avant réduction.
La réduction doit être réalisée de façon douce et progressive dans un environnement calme. De nombreuses manoeuvres de réduction ont été décrites avec ou sans contre-appui axillaire : simple traction dans l’axe, abduction rotation externe, manipulation scapulaire.
En cas d’échec de réduction, une anesthésie générale peut être réalisée.
Un cliché radiographique post-réduction est indispensable afin de déceler d’éventuelles lésions associées passées inaperçues avant la réduction. L’examen neurologique et vasculaire doit être à nouveau vérifié.
Un arthroscanner peut être réalisé dans les jours qui suivent afin de préciser le bilan lésionnel dans des cas particuliers tels que les sportifs professionnels, les luxations chez le très jeune patient et le patient de plus de 40 ans éventuellement (désinsertion du bourrelet glénoïdien, lésion de Bony-Bankart (Fig. 1), fracture de glène ou du trochiter, importance de l’encoche de Malgaigne (Fig. 2), lésions capsulaires postérieures, lésions de coiffe).
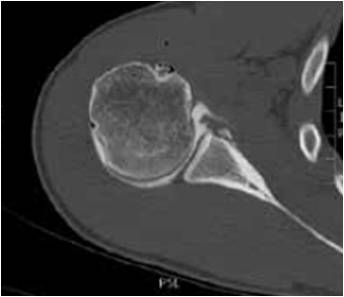
Figure 1 – Arthroscanner de l’épaule droite montrant une lésion de Bony-Bankart (fracture du rebord antérieur de la glène).
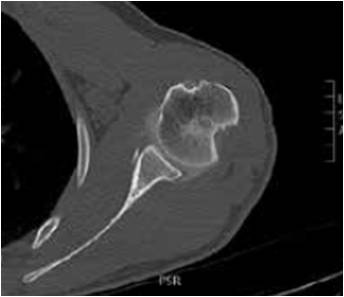
Figure 2 – Arthroscanner de l’épaule gauche montrant une volumineuse encoche de Malgaigne.
Traitement conservateur classique dans les luxations simples
Le patient est le plus souvent immobilisé dans un bandage coude au corps, le bras en rotation médiale. La consultation de suivi à sept jours permet de définir la stratégie thérapeutique définitive.
La durée d’immobilisation ne doit pas dépasser une dizaine de jours chez les patients de plus de 35 ans alors qu’elle doit être de quatre à six semaines dans les primo-luxations chez les sujets jeunes. Une rééducation doit être rapidement débutée à la levée de l’immobilisation afin de lutter contre la raideur.
Luxation compliquée
Complications neurologiques
Elles sont fréquentes et sous-estimées (atteinte clinique dans plus d’un tiers des cas, jusqu’à deux tiers d’atteinte EMG). Il s’agit le plus souvent d’une neurapraxie avec un bon potentiel de récupération. La rupture nerveuse est beaucoup plus rare. Les nerfs axillaire et supra-scapulaire sont les plus exposés. L’association à une rupture de coiffe ou une fracture du trochiter majore le risque neurologique, surtout chez les plus de 60 ans.
Complications vasculaires
Elles sont rares (moins d’1 % des cas) et surviennent surtout en cas de fracture-luxation de la tête humérale.
Fractures associées
L’association d’une fracture rend la réduction plus délicate et une ostéosynthèse peut s’avérer nécessaire. Les principales fractures sont celles du col huméral, du tubercule majeur et de la glène.
Rupture de la coiffe des rotateurs chez les patients de plus de 40 ans
L’atteinte de la coiffe des rotateurs est fréquente et augmente avec l’âge (35 % après 40 ans, 80 % après 60 ans). Elle doit être recherchée systématiquement, et au moindre doute une IRM précoce doit être réalisée.
Quels sont les résultats du traitement conservateur classique ?
Plusieurs études ont rapporté des taux de récidive très élevés, allant jusqu’à 95 %. L’étude par Hovelius d’une cohorte de patients immobilisés en rotation médiale à vingt-cinq ans de recul est sans appel : 60 % des patients restent instables, 20 % évoluent vers l’arthrose à dix ans.
Un âge jeune de survenue de la première luxation est identifié comme le principal facteur de risque de récidive. Avant 18 ans, le risque de récidive la première année suivant la luxation est de l’ordre de 80 %.
Les patients pratiquant les sports de contact et en armé contré, en particulier en compétition, sont une population à risque élevé de récidive, de même que les patients présentant des lésions osseuses glénoïdiennes et humérales importantes. Environ 40 % des patients ne se luxent plus mais s’agit-il pour autant d’épaules oubliées ? Il existe de nombreux tableaux d’épaules douloureuses et instables frustes, avec souvent un accident d’instabilité initial passé inaperçu. Certains patients présentent par ailleurs une appréhension résiduelle, qui entraîne une réduction ou une modification de leurs activités sportives ou de loisirs, avec un retentissement fonctionnel moins évident mais réel.
Que penser des immobilisations en rotation latérale ?
Suite aux échecs du traitement conservateur classique en rotation médiale, le concept d’immobilisation en rotation latérale s’est développé.
Le principe est de mettre en tension le sub-scapulaire pour plaquer la capsule articulaire et le bourrelet contre la face antérieure de la glène en position adéquate pour la cicatrisation.
Certaines études préliminaires ont montré des résultats encourageants mais d’autres ont rapporté des résultats divergents et controversés. En effet, le taux de récidive finirait par augmenter avec le temps et tendrait à être similaire au traitement conventionnel. Cette immobilisation en rotation latérale n’est pas très bien tolérée par les patients, ce qui entraîne une mauvaise observance.
Au total, l’immobilisation en rotation médiale reste la référence, l’immobilisation en rotation latérale ayant montré ses limites.

Les patients pratiquant les sports de contact sont une population à risque élevé de récidive.
Quelle est la place de la chirurgie en cas de premier épisode de luxation ?
Devant le risque important de récidive après un traitement conservateur, la tendance actuelle est de proposer un traitement chirurgical précoce aux patients présentant un premier épisode de luxation glénohumérale, en particulier chez les sujets jeunes et sportifs.
L’analyse de la littérature a montré en effet des taux de récidive après une stabilisation chirurgicale (arthroscopique ou à ciel ouvert) significativement moins élevés que ceux du traitement conservateur. La prise en charge chirurgicale améliore significativement les résultats fonctionnels et la qualité de vie des patients.
À la lumière de ces études, est-il encore acceptable de nos jours de laisser un patient souffrir des séquelles d’une première luxation, et ne proposer une stabilisation qu’en cas de récidive ? Est-il acceptable de laisser un patient jeune et sportif conserver une gêne douloureuse et une appréhension responsables d’une baisse, voire de l’abandon, de son activité sportive ? Faut-il aller pour autant proposer une chirurgie précoce et systématique à l’ensemble des patients ?
Une étude IRM récente retrouve près de deux tiers de lésions capsulolabrales dans les primo-luxations et presque 100 % dans les luxations récidivantes. Le passage à la chronicité aggrave significativement le nombre et la sévérité des lésions de passage. Cela incite à élargir les indications de la chirurgie avec une notion de chirurgie “préventive” qui reste controversée.
Conclusion
Au total, le patient doit bénéficier d’une information éclairée au vu des publications scientifiques récentes afin de l’aider à prendre la meilleure décision en fonction de ses attentes fonctionnelles et sportives.
Le type de sport, le calendrier sportif et l’évolution de carrière dans le haut niveau doivent également représenter des éléments de réflexion dans le choix thérapeutique.
La question de la stabilisation chirurgicale d’un premier épisode de luxation antéro-interne de l’épaule chez un jeune sportif de haut niveau pratiquant un sport à risque doit être systématique, et la décision doit être prise conjointement entre médecin de terrain, chirurgien et entraîneur pour accompagner de manière optimale la décision de l’athlète.
Pour en savoir plus
• Cunningham NJ. Techniques for reduction of anteroinferior shoulder dislocation. Emerg Med Australas 2005 ; 17 : 463-71.
• Drasler E. Position and duration of immobilization after primary anterior shoulder dislocation: A systematic review and meta-analysis of the literature: Paterson WH, Throckmorton TW, Koester M, Azar FM, Kuhn JE. J Bone Joint Surg Am 2010 ; 92 : 2924-33. J Emerg Med 2011 ; 40 : 609.
• Hovelius L, Olofsson A, Sandström B et al. Nonoperative treatment of primary anterior shoulder dislocation in patients forty years of age and younger: a prospective twenty-five-year follow-up. J Bone Joint Surg Am 2008 ; 90 : 945-52.
• Itoi E, Hatakeyama Y, Urayama M et al. Position of immobilization after dislocation of the shoulder. A cadaveric study. J Bone Joint Surg Am 1999 ; 81 : 385-90.
• Jakobsen BW, Johannsen HV, Suder P, Søjbjerg JO. Primary repair versus conservative treatment of first-time traumatic anterior dislocation of the shoulder: a randomized study with 10-year follow-up. Arthrosc J Arthrosc Relat Surg 2007 ; 23 : 118-23.
• Kahn JH, Mehta SD. The role of post-reduction radiographs after shoulder dislocation. J Emerg Med 2007 ; 33 : 169-73.
• Khiami F, Gerometta A, Loriaut P. Conduite à tenir devant une première luxation gléno-humérale traumatique antérieure récente. Conférence d’enseignement de la SOFCOT 2014. Éd. Elsevier Mason. 2014 ; 73-84.
• Robinson CM, Howes J, Murdoch H et al. Functional outcome and risk of recurrent instability after primary traumatic anterior shoulder dislocation in young patients. J Bone Joint Surg Am 2006 ; 88 : 2326-36.
• Smith GCS, Chesser TJS, Packham IN, Crowther MAA. First time traumatic anterior shoulder dislocation: A review of current management. Injury 2013 ; 44 : 406-8.

