Traitement des tendinites du coude
Le traitement du tennis et du golf elbow (respectivement épicondylite latérale et médiale) reste difficile à appréhender tant le nombre de techniques proposées sur les plans médical et rééducatif est important. Pourtant, au vu de la littérature, les possibilités thérapeutiques sont nombreuses et méritent donc que l’on s’y intéresse de plus près. Nous proposons ici une revue des techniques non chirurgicales les mieux documentées.

Le traitement du tennis elbow reste difficile à appréhender tant les techniques médicales et rééducatives sont nombreuses.
Il convient de garder à l’esprit l’évolution naturelle de ces tendinites d’insertion qui est spontanément résolutive à 1 an dans bon nombre de cas.
Par ailleurs, le terme de “tendinite” est lui-même impropre car il introduit une notion d’inflammation, qui est souvent absente, hors maladie rhumatismale générale, dans les tendinites chroniques. Il est alors préférable de parler de tendinopathie. D’autre part, le mécanisme de l’entretien des douleurs est encore incomplètement compris ; la biomécanique n’explique pas à elle seule la persistance des lésions histologiques, avec notamment une substance mucoïde très présente au sein de la zone lésée, et une prolifération capillaire plus ou moins importante en périphérie de cette zone, au détriment du collagène. Certains auteurs baptisent ces tendinites traînantes de “tendinoses angio-fibroblastiques” (1). Enfin, un certain nombre de médiateurs chimiques impliqués dans la douleur sont présents en quantité anormale tels que la substance P, le glutamate et le “calictonin-gene related peptide” (2).
Cet article ne commente que les tendinopathies à proprement parler des faces latérales et médiales du coude. Les dérangements intra-articulaires ou les neuropathies canalaires en sont volontairement exclus.
Par ailleurs, il convient de garder à l’esprit que les travailleurs manuels ou les pratiquants de sports de raquette ont globalement des taux de guérison statistiquement inférieurs à ceux de la population générale, en ce qui concerne l’épicondylite latérale (3).
LES ANTI-INFLAMMATOIRES
Malgré un grand volume de prescriptions dans ce cadre, leur effet n’a été que peu étudié, et leur popularité semble directement liée à leur action antalgique (2). Il semblerait, par ailleurs, que leur emploi ralentisse la cicatrisation tendineuse (4, 5).
En cas d’épicondylite latérale ou médiale aiguë, les AINS montrent une efficacité importante au bout de 1 à 2 semaines de prise, associés à un taping du membre supérieur, versus taping seul (95 % et 63 % d’amélioration à une semaine respectivement) (6). Toutefois, les études sont rares et aucune n’est retrouvée sur l’efficacité des AINS dans le cadre des épicondylites traînantes.
L’INFILTRATION DE CORTICOÏDES
Dans le cadre de l’épicondylite latérale et médiale, les infiltrations de corticoïdes, pratiquées en criblant le tendon, ont montré une efficacité à court terme uniquement (2 à 6 semaines), mais aucun effet à moyen et long termes versus placebo (5-10). Une autre étude a comparé l’injection de lidocaïne en criblage du tendon versus corticoïde : aucune différence d’efficacité n’est apparue à 2, 6 et 12 mois (11). Par ailleurs, certaines études ont alerté sur un risque plus grand de récurrence post-infiltration de corticoïdes, évalué à 66 % dans l’une d’elles (12-15). En effet, les corticoïdes ont un effet anti-cicatrisant par inhibition de la production de collagène en plus de leur effet anti inflammatoire (16). Par ailleurs, lors d’études microscopiques de tendons dégénératifs, le stade ultime (stade 4) de lésions anatomopathologiques, associant fibrose, calcifications des tissus mous et des enthèses, microruptures des fibres collagènes et dégénérescence angio-fibroblastique, est connu pour être souvent corrélé à l’injection de corticoïdes (17). Un cas de rupture complète post-infiltration de corticoïdes a même été décrit dans le cadre de l’épicondylite latérale (18).
Quand une infiltration est décidée au niveau de l’épitrochlée, celle-ci devrait être faite sur un coude étendu ou demi-fléchi, de façon à éviter l’embrochage accidentel du nerf ulnaire en cas de subluxation antérieure méconnue (19).
Au total, il semble intéressant de pratiquer une infiltration de type criblage du tendon au mieux sans corticoïdes, dans le but de “fenestrer” la zone de tendinose, créant ainsi de légers saignements au sein d’un tissu myxoïde dégénératif ; le but étant de relancer la cicatrisation.
LES ONDES DE CHOC EXTRA-CORPORELLES
Les ondes de choc extracorporelles ont montré un bénéfice dans le cadre de l’épicondylite latérale, mais avec toutefois des résultats contradictoires (20- 23). Les études de bonne qualité méthodologique avancent une efficacité de 61 à 65 % versus 28 à 29 % pour le placebo à moyen terme (3 mois), chez des patients “récalcitrants” exclusivement, à condition d’appliquer un protocole strict (une séance hebdomadaire, sans anesthésie, sur la zone la plus sensible) (23, 24). Dans le cadre de l’épitrochléite, une étude a comparé l’efficacité de 3 séances d’ondes de choc sur 30 épicondylites latérales, et sur 30 épitrochléites, sans groupe témoin. Les résultats étaient décevants dans le groupe épitrochléite à 6 mois de recul (27 % vs 60 % de réussite) (25, 26).
LES PATCHS DE TRINITRINE
L’application d’une dose de 1, 25 mg/j localement a montré un bénéfice versus placebo à 6 mois dans le cadre de l’épicondylite latérale (27-29), en améliorant la matrice extracellulaire et donc la résistance biomécanique du tendon.
LES MEDICAMENTS SCLEROSANTS
Certains auteurs ont mis en évidence qu’une néovascularisation périphérique autour d’une zone de remaniement histologique au sein du tendon constitue la principale source de la douleur (30- 33). Cependant, cette observation n’explique pas l’absence de souffrance de certains tendons hypervascularisés. Par ailleurs, dans une population de jeunes athlètes, les douleurs tendineuses ne sont pas toujours corrélées à une néovascularisation (34).
Partant de l’hypothèse initiale, certains auteurs ont tenté de scléroser des néovaisseaux tendineux sous contrôle écho-Doppler. Une étude a montré une efficacité de cette technique dans l’épicondylalgie latérale, mais sans bras placebo (35). Un suivi échographique à 2 ans a été proposé, dans une autre étude, pour laquelle le résultat en terme de douleur était fortement corrélé à l’hypervascularisation en mode Doppler (36). On note d’autre part que le procédé utilisé est grosso modo l’opposé du topique de trinitrine précédemment étudié.
LA REEDUCATION
Dans les stades aigus, le repos relatif associé à un glaçage régulier et éventuellement à une compression mécanique, semble donner de bons résultats sur la douleur par le biais d’une diminution du débit sanguin local, de l’oedème et de la néovascularisation. Par ailleurs, l’iontophorèse de dexaméthasone phosphate a montré une très légère amélioration versus placebo, uniquement à court terme dans l’épicondylite latérale (37). Dans les stades subaigus ou chroniques, l’exercice, en particulier excentrique, améliore la douleur à court terme et peut, à terme, normaliser la structure tendineuse (38-41). Les résultats sont présents dans les épicondylites latérales, d’une façon moins flagrante que dans la tendinopathie d’Achille (41-43). Les protocoles varient d’une étude à l’autre si bien qu’il est difficile de proposer un modèle universel, notamment en ce qui concerne la durée optimale de traitement (4 à 12 semaines) et la présence d’une douleur durant l’exercice sur le site lésionnel (44, 45). Cette rééducation peut être effectuée avec succès sur appareil isocinétique (46). Dans le cadre d’une épicondylite latérale, il est possible de réaliser des exercices musculaires excentriques avec un simple élastique, en résistant à la descente, et en remontant le poignet avec la main opposée. Les muscles extenseurs du poignet travaillent alors de manière “négative” (Fig. 1). Dans le cadre de l’épicondylite médiale, un travail identique est proposé ; la paume de la main regarde alors vers le haut (Fig. 2). L’application de glace à la fin de la séance d’exercices excentriques semble n’apporter aucun bénéfice sur une courte série de 40 patients (47).
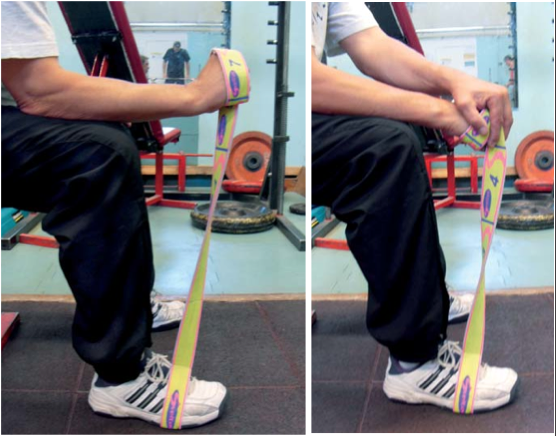
Figure 1 – Les muscles extenseurs du poignet travaillent de manière “négatives”.

Figure 2 – Dans le cadre de l’épicondylite médiale, la paume de la main regarde vers le haut.
Les étirements sont souvent rapportés comme un bon traitement de la tendinopathie. Toutefois, aucune étude n’a montré leur intérêt au niveau des muscles épicondyliens.
Concernant les massages transverses profonds, une revue Cochrane de 2002 a montré le peu d’efficacité de la technique sur les épicondylites latérales (48) mais les études retenues manquaient de puissance statistique.
Les ultrasons n’ont pas fait la preuve de leur efficacité dans cette indication (49-52). En ce qui concerne les lasers de basse fréquence, les études sont contradictoires concernant leurs résultats dans l’épicondylite latérale. Les résultats varient selon le point d’application du laser et sa longueur d’onde (53-56).
Les ondes électro-magnétiques pulsées n’ont pas fait la preuve de leur efficacité dans cette indication (57).
LES ORTHESES
Aucune étude n’a, à notre connaissance, prouvé de façon claire l’intérêt d’une orthèse de type bracelet de contention placé à quelques centimètres du pli du coude dans les tendinites du coude. Toutefois, des études électromyographiques laissent entendre que le port de certains types d’orthèses diminuent l’activation des muscles de l’avant-bras lors d’un effort sous-maximal de ces muscles (58, 59).
L’INFILTRATION DE CONCENTRE PLAQUETTAIRE OU SANG AUTOLOGUE
Quelques études ont montré un bénéfice de l’infiltration de sang autologue dans les épicondylalgies médiales (60) et latérales (61) mais la qualité méthodologique de ces études était faible, ne comportant notamment pas de bras placebo sachant que l’évolution spon- tanée de ces 2 pathologies est généralement bonne sans aucun traitement (12, 14).
Par ailleurs, l’infiltration de concentré plaquettaire autologue est aussi proposée. Le but est d’injecter dans la zone de tendinose un concentré de facteurs de croissance (Platelet Derived Growth Factor, Transforming Growth Factor Beta, Epidermal Growth Factor). Une étude portant sur 20 patients, avec groupe contrôle, rapporte 60 % d’amélioration de la douleur à 2 mois post-injection, contre 16 % post-injection d’anesthésique local. Malheureusement, le nombre important de perdus de vue dans le groupe contrôle à distance n’a pas permis de comparaisons (62).
A noter la parution récente d’un essai sur 12 patients d’infiltration de cellules souches issues de la peau dans le cadre d’épicondylalgies rebelles, avec des résultats prometteurs, mais qui a été réalisé sans bras témoin et combiné à l’injection de concentré plaquettaire (63).
Parmi les autres thérapeutiques, une seule publication récente effectuée par un centre unique a montré l’efficacité de la radiothérapie sur une étude sans bras témoin, donc de faible qualité (64).
LA CHIRURGIE
Après échec d’un traitement médical bien conduit pendant au moins 6 mois, l’intervention peut être discutée. Les résultats selon les séries oscillent entre 80 et 90 % de bons et très bons résultats, qu’il s’agisse d’épicondylite médiale ou latérale, mais sans bras témoin, et sans comparaison des techniques entre elles. Les techniques décrites, en particulier au niveau externe, sont nombreuses, allant de la simple ténotomie percutanée au “grand release externe”, sans qu’aucune d’entre elles ne semble montrer de nette supériorité si le démembrement clinique de l’épicondylalgie a été correctement effectué avant le geste chirurgical (65-73). Même si la qualité méthodologique de ces études est discutable, il convient de garder à l’esprit que les résultats sus-cités concernent des coudes qui ont en général attendu longtemps avant d’être opérés (74, 75). Par ailleurs, la récupération post-chirurgie est longue de 4 à 6 mois, avant de reprendre des activités normales dans le cadre du traitement chirurgical.
CONCLUSION
Afin de faire une synthèse des traitements possibles, nous proposons un organigramme qui peut aider le lecteur à choisir l’orientation adéquate pour son patient (Fig. 3).
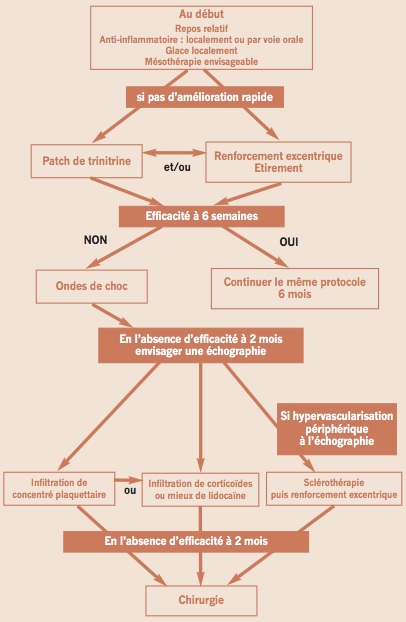
Figure 3 – Choisir l’orientation adéquate pour son patient.
Celui-ci, comme toute proposition de hiérarchie des traitements en médecine, est critiquable et dépend bien sûr des moyens à disposition de chacun. N’ayant aucune expérience du laser, celui-ci n’apparaît pas dans l’organigramme. Au vu de la littérature, sa place reste encore à préciser.
Le traitement initial associe repos, anti-inflammatoires quel que soit le mode de prise, y compris en mésothérapie, et éventuellement immobilisation partielle. En cas de réapparition des douleurs au bout de quelques semaines, une application de trinitrine associée à un travail de rééducation pluriquotidien est proposée, associant étirement et surtout travail excentrique.
En l’absence d’amélioration au bout de quelques semaines, les ondes de choc sont proposées, toujours associées à la rééducation.
En l’absence d’amélioration au bout de 2 mois, une échographie devrait être proposée notamment pour préciser la présence d’une hypervascularisation périphérique importante en mode Doppler puissance. Si celle-ci est présente, la sclérothérapie peut être proposée, associée au même protocole de rééducation. Si celle-ci est absente ou présente, on peut envisager, au choix, et selon la disponibilité, l’infiltration de corticoïdes qui reste très discutée (ou mieux de lidocaïne) ou de concentré plaquettaire autologue. La rééducation sera reprise dans tous les cas après infiltration de produits sclérosants ou de concentré plaquettaire, un peu plus tardivement en cas d’usage de corticoïdes. Nous rappelons ici que si l’infiltration de xylocaïne ne pose plus de problèmes pour un sportif compétiteur, il n’en est pas de même pour une infiltration de corticoïdes qui devra faire l’objet d’une déclaration d’usage. Quant au concentré plaquettaire ou au sang autologue, celle-ci est strictement interdite hors arrêt complet et prolongé de toute activité sportive, et devrait faire l’objet d’une autorisation d’usage à des fins thérapeutiques (AUT).
Dans le cadre des échecs d’infiltration de corticoïdes, et en raison de leur effet anti-cicatrisant, il semble nécessaire de respecter un intervalle de temps important (de l’ordre de 2 à 3 mois) avant d’envisager une autre thépapeutique à visée pro–inflammatoire. En cas d’échec de ces thérapeutiques, il est licite de proposer une chirurgie après plus de 6 mois de traitement médical bien conduit.

